
Читайте также:
|
Ультразвуковые методы являются ведущими в диагностике ПН и ЗРП, выполняются трехкратно в сроки 12-14 недель, 20-24 недели, 30-34 недели, проводится фетометрия и доплерометрическое исследование кровотока в артериях функциональной системы мать-плацента-плод.
Тем не менее, ультразвуковое исследование это всего лишь дополнительный инструментальный метод диагностики, который в совокупности с другими методами позволяет получить информацию о состоянии фетоплацентарного комплекса.
При проведении ультразвукового исследования следует помнить о том, что срок беременности отсчитывается от первого дня последней менструации у женщин с регулярным менструальным циклом. Полученные в ходе обследования данные служат для оценки их соответствия истинному гестационному сроку. У женщин с нерегулярным менструальным циклом уточнить гестационный возраст плода позволяют данные ультразвукового исследования в ранние сроки беременности.
Основное значение эхографии для диагностики фетоплацентарной недостаточности заключается в выявлении внутриутробной задержки роста плода и определении ее формы. При эхографии проводится измерение основных фетометрических параметров: бипариетального размера головки плода, среднего диаметра живота и длины бедренной кости. При обнаружении несоответствия одного или всех фетометрических показателей сроку беременности необходимо производить расширенную фетометрию с вычислением окружности головки и живота, а также отношений между ними, длиной бедренной кости и окружностью живота.
Задержка внутриутробного роста плода диагностируется при выявлении параметров фетометрии ниже 10-го перцентиля или более чем на 2 стандартных отклонения ниже среднего значения для данного гестационного возраста. Некоторые исследователи допускают прогнозирование задержки роста плода по отклонению фетометрических параметров ниже 25-го перцентиля (Федорова М.В. и соавт., 2001). Однако при этом вероятность подтверждения прогноза задержки роста плода составляет только 69,7%. Следует учитывать важность выявления задержки роста плода в динамике развития беременности, что требует повторного проведения эхографического исследования.
При симметричной форме задержки роста плода наблюдается пропорциональное уменьшение размеров тела плода, асимметричная – характеризуется уменьшением размеров печени, окружности живота, истончением жировой клетчатки при обычных размерах головы и длине трубчатых костей. Для уточнения формы внутриутробной задержки роста плода используют вычисление фетометрических индексов.
Критерием симметричной формы ЗРП является пропорциональное отставание в росте и развитии всех фотометрических показателей. Однако в данном случае существенное значение имеет точное определенно истинного срока беременности. Если установление последнего представляется невозможным, следует проводить динамическое эхографическое наблюдение с интервалом в 2 недели для оценки темпов прироста плода, а также использовать другие дополнительные методы определения состояния ФПК. Наличие нормальных темпов росла плода и отсутствие других симптомов ХПН свидетельствует о конституциональных особенностях развития плода.
При I степени тяжести внутриутробной задержки роста плода наблюдается отставание до 2 нед (34,2%), при II степени – в пределах 2–4 (56,6%), при III степени – более 4 нед (9,2%).
Асимметричная форма встречается чаще симметричной, но развивается обычно позднее (в 30–34 нед беременности).
Кроме того, возможно формирование «смешанной» формы внутриутробной задержки роста плода, которая характеризуется непропорциональным отставанием всех показателей фетометрии при наиболее выраженном отставании размеров живота. Данная форма внутриутробной задержки роста плода является наиболее неблагоприятной.
Важную информацию о состоянии плода несет его двигательная и дыхательная активность. Наличие регулярно повторяющихся дыхательных движений плода при наличии мекония в околоплодных водах является фактором риска развития аспирационного синдрома. Особенно неблагоприятным прогностическим фактором является длительный период движений типа «gasping» (удушье).
В диагностике фетоплацентарной недостаточности важную роль играют ультразвуковая плацентография и характеристика околоплодных вод. При оценке состояния плаценты имеет значение не только уменьшение ее размеров, но и выраженность морфологических изменений, появление признаков преждевременного созревания. Эхографическими критериями преждевременного созревания являются появление II стадии до 32 нед беременности, III стадии – до 36 нед. Для фетоплацентарной недостаточности характерно формирование маловодия, а появление эхогенной взвеси может указывать на примесь мекония в водах вследствие выраженной гипоксии плода. При задержке роста плода «преждевременное старение» плаценты наблюдается в 64% наблюдений, а маловодие встречается в 19,9%.
В то же время отставание фетометрических параметров не всегда позволяет уверенно устанавливать диагноз задержки роста плода. До настоящего времени остаются недостаточно разработанными вопросы тактики ведения беременных с симметричным отставанием размеров плода от срока беременности при отсутствии других проявлений фетоплацентарной недостаточности. В этих ситуациях (плод «small for date» или с генетически детерминированной малой массой) перинатальные исходы не отличаются от таковых в популяции. Также необходимо учитывать, что фетоплацентарная недостаточность не всегда сопровождается развитием задержки роста плода и тогда главным ее проявлением является развитие гипоксии плода. Более того, в некоторых ситуациях выраженная фетоплацентарная недостаточность сопровождается макросомией, например при диабетической фетопатии. Некоторые исследователи не считают появление признаков преждевременного созревания плаценты индикатором ФПН. Изменение объема и характера околоплодных вод может наблюдаться при некоторых пороках развития плода, при восходящем внутриутробном инфицировании, перенашивании беременности. В связи с этим эхографическое исследование необходимо дополнять методами функциональной оценки состояния фетоплацентарной системы.
Доплерометрическое исследование считают основным диагностическим методом, результаты которого характеризуют состояние плацентарного кровообращения и его соответствие потребностям плода на протяжении II и III триместра беременности. Отсутствие нарушений маточно-плацентарного и плодово-плацентарного кровообращения свидетельствуют о нормальном функционировании плаценты.
Наиболее ценная информация о состоянии фетоплацентарного комплекса может быть получена при одновременном исследовании кровотока в обеих маточных артериях, артериях пуповины, во внутренних сонных или магистральных артериях головного мозга.
На основании полученных результатов рассчитываются индексы сосудистого сопротивления:
1) систоло-диастолическое отношение: СДО = МССК/КСДК;
2) индекс резистентности: ИР = (МССК — КСДК)/ МССК;
3) пульсационный индекс: ПИ = (МССК — КСДК)/ССК.
где МССК — максимальная систолическая скорость кровотока,
КСДК — конечная скорость диастолического кровотока,
ССК — средняя скорость кровотока.
Увеличение этих показателей выше нормативных свидетельствует о повышении резистентности сосудов того или иного бассейна и нарушении кровотока. Пульсационный индекс и индекс резистентности являются более объективными критериями состояния маточно-плацентарно-плодового кровообращения.
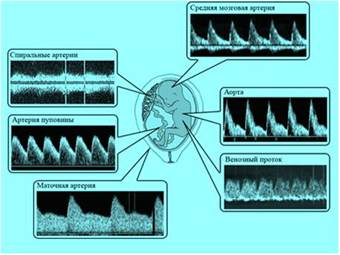
Рисунок 3. Допплерометрия в системе мать-плацента-плод (норма).
Однако чаще всего исследуют кровоток в маточных артериях, артериях пуповины, средней мозговой артерии плода.
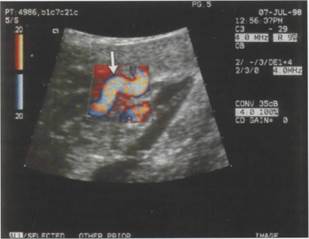
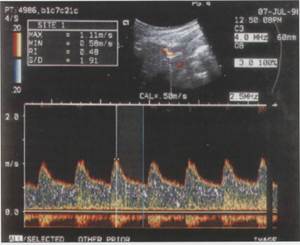
Маточные артерии: При нарушении кровообращения происходит снижение диастолического компонента кривой скорости кровотока. В основе патологических кривых скоростей кровотока в маточных артериях лежит неполная инвазия трофобласта в спиральные артерии, что приводит к повышению резистентности в бассейне маточных артерий.
| 
|
| a | b |
| Рисунок 4. Допплерограмма маточной артерии (а) и кровоток в маточной артерии (б) в 28 недель неосложненной беременности (по М.В. Медведеву, 1998). |
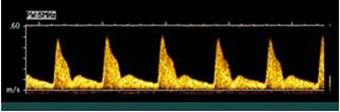
Рисунок 5. Выраженные нарушения гемодинамики в маточной артерии.
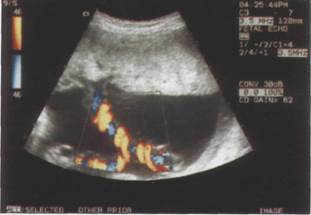
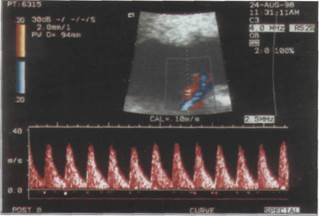
Артерия пуповины: Патологические кривые скоростей кровотока в артерии пуповины, единственным периферическим руслом которой выступает сосудистая сеть плодовой части плаценты, заключается в снижении диастолического компонента кривой скорости кровотока, как в маточной артерии. Повышение сосудистого сопротивления плаценты обусловлено поражение микрососудов ворсин.
| 
|
| а | в |
| Рисунок 6. Допплерограмма артерии пуповины в 24 недели неосложненной беременности: а — сосуды пуповины; б — кровоток в артерии пуповины (по М.В. Медведеву, 1998) |
| 
|
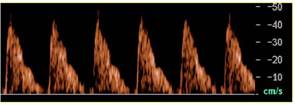
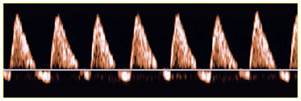
| Рисунок 7. «Нулевой» кровоток в артерии пуповины. | Рисунок 8. Отрицательный кровоток в артерии пуповины. |
Средняя мозговая артерия плода: ее кривая скорости кровотока имеет вид, характерный для сосудистой системы высокой резистентности. Патологические кривые в средней мозговой артерии (в отличие от таковых в пуповине и маточных артериях) характеризуются повышением диастолической скорости кровотока (так называемая централизация).
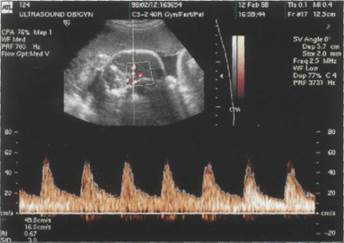
| Рисунок 9. Допплерограмма кровотока в средней мозговой артерии плода с задержкой внутриутробного развития (по М.В. Медведеву, 1998). |
На основе оценки гемодинамики в артериях матки и пуповины А.Н.Стрижаковым и соавт. (1991) разработана классификация нарушений маточно-плацентарного и плодово-плацентарного кровотока:
• IА степень — нарушение маточно-плацентарного кровотока при сохраненном плодово-плацентарном;
• IБ степень – нарушение плодово-плацентарного кровотока при сохраненном маточно-плацентарном;
• II степень – одновременное нарушение маточно-плацентарного и плодово-плацентарного кровотока, не достигающее критической стадии (сохранение положительно направленного диастолического компонента);
• III степень – критическое нарушение плодово-плацентарного кровотока (отсутствие или ретроградное направление конечно-диастолического кровотока) при сохраненном или нарушенном маточно-плацентарном кровотоке.
Церебро-плацентарное отношение: значение ИР в средней мозговой артерии к ИР в артерии пуповины, которое в физиологических условиях должно превышать 1,0. Снижение этого показателя менее 1,0 свидетельствует о перераспределении кровотока в сторону жизненно важных органов, в первую очередь мозга (феномен централизации кровообращения).
Наиболее серьезным в прогностическом плане является регистрация так называемых критических показателей плодово-плацентарного кровообращения (при нулевом или реверсном диастолическом кровотоке в артерии пуповины антенатальная смерть плода составляет 50%).
Дата добавления: 2015-10-13; просмотров: 198 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Патогенез ЗРП | | | Кардиотокография |