
|
Читайте также: |
Общие сведения
Чаще всего (в 94-96% всех случаев кистооб-разований в челюстях) встречаются радикулярные кисты-, происхождение которых изучалось многочисленными исследователями. Ранее предполагалось, что радикулярная киста формируется из внутричелюстного гнойника, однако эта теория в настоящее время имеет лишь историческое значение.
Паиюгмез. Современная патология связывает механизм образования околокорневой кисты с эпителиальными клеточными включениями в апикальных очагах. Происхождение этих включений объясняется по-разному. Например, Н. А. Астахов (1907) и другие считают, что кисты возникают из остатков эмбрионального эпителия зубообразовательной пластинки. Эти остатки эпителия известны под названием клеток Маляссе-Астахова, или debrix epilheliaus paradentaries Однако, Н. Н Несмеянов (1906), А Л Козырева (1954) полага
ют, что так называемые клетки Маляссс являются не чем иным, как эндотелиальными клетками сосудистой стенки, случайно попадающими в срез гистологического препарата Gravitch считает возможным прораста нис эпителия десны в кость по свищевому каналу Schuster (1908), И. Г Лукомский (1927) утверждают, что эпителиальные клетки в периодонтс и кости появляются в результате вегетации и проникновения в кость наиболее глубоких слоев эпителия десны. О. В. Петрова представила экспериментальные доказательства возможности метаплазии эпителиальных клеток из грануляционной ткани, развивающейся в связи с хроническим периодонтитом Это мнение является созвучным с высказываниями А И Абрикосова, допускающего возможность того, что однородного способа образования кистевидных полостей в гранулеме не существует и что начало разрастания ткани иногда идет среди эпителиальных элементов, а иногда среди соединительной, грануляционной ткани эпителиальной гранулемы.
Расходясь во взглядах на механизм происхождения эпителиальных включений в кости и периодонтс, большинство авторов, однако, солидарны в том, что кисто-образование происходит из эпителиальных элементов в основном под влиянием раздражающего воздействия воспалительного процесса в периодонте Этим, собственно, и объясняется столь значительный удельный вес именно радикулярных кист (94-96%) по сравнению с фолликулярными (всего 4-6%) Возникновение кистозного образования в челюстных костях не на фоне хронического воспаления, то есть без наличия активизирующего влияния продуктов воспаления, необходимо объяснить, очевидно, другими факторами (инкреторными, обменными, наследственными и др.).
Механизм образования радикулярной кисты из эпителиальных клеток представляется в настоящее время в следующих чертах: под влиянием химического и механического раздражения продуктами воспаления эпителиальные
Ю И Вернадский. Основы челюстно-лнцевоч хирургии и хирургической стоматологии
элементы в периодонте разрастаются и размножаются, образуя микроскопические полости, которые постепенно наполняются транссудатом, благодаря чему в них повышается давление. She приводит к образованию кистогранулем, увеличению объема кисты, усилению давления ее стенок на окружающую костную ткань; в результате происходит вначале атрофия губчатого, а затем коркового вещества челюсти. Внутри-кистоэное давление может колебаться от 1.3 (10 мм рт. ст.) до 10.7 кПа (80 мм рт. ст.), находясь в зависимости от интенсивности воспалительного процесса.
Sakuma (1974) на основании иммунологиче-ских исследований пришел к выводу, что клетки стенок радикулярных кист способны продуцировать антитела по отношению к содержимому кисты и что иммунный механизм играет важную роль в росте кисты.
Существенным подкреплением теории воспалительного патогенеза радикулярных кист являются исследования Г П. Бернадской и Т. А. Куценко (1986): изучив у 40 больных фиб-ринолитическую активность оболочки кисты и прилегающей к ней костной ткани, они установили, что для хронического гранулематозного периодонтита характерно увеличение фибрино-литической способности оболочки кисты в 4.7 раза с одновременным повышением на 26% фибринолитической активности прилегающей к ней костной ткани. Повышение местного потенциала фибринолиза в 3-4.8 раза регистрировалось у больных с кистогранулемами челюстей. Однако, при обострении воспалительного процесса в кистогранулсмах наблюдалось снижение фибринолитического потенциала костной ткани с одновременным увеличением (в 2.8 раза) фибринолитической способности ее оболочки.
Местный фибринолиз при радикулярных кистах находился на еще более высоком уровне, превышая его показатели (зарегистрированные у больных с хроническим гранулематозным периодонтитом) в 1.2-1.6 раза. Вместе с тем, в процессе нагноения радикулярных кист наблюдалось снижение местного фибринолиза в очаге поражения; на начальных этапах отмечалось снижение до 40% высокой фибринолитической способности тканей оболочки и прилегающей к ней кости, а в процессе разгара нагноения прогрессировала ингибиция тканевого фибринолиза.
Полученные результаты позволили прийти к заключению о существенной роли фибринолитического потенциала тканей очага поражения в патогенезе развития одонтогенных кист челюстей; при этом динамика изменения фибринолитической способности оболочки и прилегающих к кисте костной ткани имеет прогностическое значение и открывает возможность применения патогенетически обоснованного метода
лечения (с применением ингибитора протеолиза ~ амбена с гемостатической губкой, о чем будет сказано ниже)
Дальнейшее развитие и увеличение размеров кисты зависят также от того, в каких анатомических областях она возникла. Если она локализуется в области нижних резцов, клыков и малых коренных зубов, то развитие, как правило, происходит в вестибулярном направлении, так как не встречает здесь значительного сопротивления со стороны наружного коркового слоя челюсти. Процесс резорбции кости, связанный с увеличивающимся внутриполостным давлением постепенно накапливающейся жидкости, происходит быстрее в рыхлой губчатой ткани и в тонкой наружной (вестибулярной) пластинке нижней челюсти.
Развиваясь в области больших коренных зубов, где слои коркового вещества почти одинаковы с обеих сторон, киста, как правило, равномерно раздвигает их, придавая телу нижней челюсти и альвеолярному отростку форму веретена. При этом киста также разрастается кпереди и кзади, сдавливает -губчатое вещество и вызывает атрофию его. Оттесняя нижнечелюстной канал книзу (рис. 110), срастается с сосудисто-нервным пучком, находящимся в канале.
Если киста исходит от корней нижнего зуба мудрости, она обычно развивается в направлении кзади и кверху, разрушая угол и ветвь челюсти.
Кисты, развивающиеся из кистогранулем верхних зубов (за исключением вторых резцов), продвигаются в вестибулярном направлении. Что же касается кист, исходящих от вторых резцов, верхушки которых обычно обращены к небу, то они постепенно разрушают слой коркового вещества кости с небной стороны.
При наличии у верхних центральных резцов длинных корней, киста отодвигает вверх нижнюю стенку грушевидного отверстия, обусловливая образование валика на дне полости носа («валик Гербера»).
Если верхнечелюстная кость хорошо пневма-тизирована, с хорошо развитыми верхнечелюстными пазухами, в которые проникли верхушки зубов, то кистозное образование постепенно врастает в верхнечелюстную пазуху, оттесняя дно се вверх и внутрь (рис. 111). При высоком своде неба киста равномерно раздвигает обе пластинки коркового вещества и щелсвидно распространяется вверх, вперед и назад, вызывая атрофию губчатого вещества в пределах нескольких зубов и деформируя верхнечелюстную пазуху.
По данным М. Ф. Рождественской (1967), околокорневые кисты, деформирующие верхнечелюстную пазуху, составляют 45.8% числа всех околокорневых кист верхней челюсти и выявляются у больных в возрасте 20-60 лет. В распо-
Часть V. Доброкачественные новообразования челюстно-лчцевой области
ложении этого вида кист отмечается определенная закономерность: на первом месте по частоте находится область первых больших коренньк зубов, на втором — область первых мальк коренных зубов, на третьем — вторых малых коренных зубов, на четвертом — вторых больших коренных зубов, на пятом — область третьих больших коренньк зубов. Однако, установлено, что кисты верхней челюсти могут расти в сторону верхнечелюстной пазухи не только от больших коренных зубов, но и от резцов. Они могут одновременно выпячиваться как в сторону полости носа, так и в сторону верхнечелюстной пазухи, не нарушая при этом конфигурации лица.
Для изучения степени деформации верхнечелюстной пазухи кистой автор рекомендует метод переноса на кальку контуров верхнечелюстной пазухи и кисты с рентгенограмм (в подбородоч-но-носовой и боковой проекциях). Затем на этот фон наносятся параллельные горизонтальные и вертикальные линии, находящиеся на равном расстоянии друг от друга, которые делят его между границами пазухи на 4 равные части. О степени деформации верхнечелюстной пазухи кистой можно судить, сравнивая соотношение границ этих «четвертинок» с границами кисты.
Рентгенологически различает четыре степени деформации верхнечелюстной пазухи: если киста достигает своим верхним полюсом (на схеме в фас и профиль) первой горизонтальной линии, то такая степень деформации верхнечелюстной пазухи является первой. Если верхний полюс кисты достигает уровня второй горизонтальной линии, то такая степень деформации верхнечелюстной пазухи является второй; третьей и четвертой степенями деформации верхнечелюстной
пазухи — когда верхний полюс кисты доходит до третьей и четвертой горизонтали. Имея такие данные о степени деформации верхнечелюстной пазухи, хирург можгт получить подлинное представление о форме и величине самой кисты.
Радикулярные кисты челюстей вызывают атрофию не только губчатого и коркового вещества челюстей; их развитие нередко приводит к сдавливанию и атрофии сосудисто-нервных пучков, подходящих к отверстиям верхушек зубов. В результате этого нарушается кровоснабжение пульпы зуба, что приводит к атрофии ее и некрозу.
Если растут две кисты, исходящие от двух рядом стоящих зубов, вначале можно видеть каждую кисту в отдельности. Со временем они сливаются в одну кисту и на рентгенограмме дают как бы картину кистозной адамантиномы
Патологическая анатомия. Радикулярная киста имеет соединительно-тканную оболочку, выстланную внутри слоем эпителия, построенного, как правило, по типу покровного плоского эпителия полости рта. Однако кисты, исходящие от верхних зубов, иногда выстланы цилиндрическим эпителием по типу слизистой оболочки верхнечелюстной полости. Выявлены два типа нервов кисты в зависимости от их отношения к кистозной оболочке: пери- и интракапсулярные. Характерно, что в интракапсулярных (то есть проросших в оболочку кисты) нервах обнаруживаются различные изменения дистрофического характера. Очевидно, киста является источником постоянного раздражения вросших в нее нервов, то есть источником нервно-рефлекторных раздражении, передающихся в центральную нервную систему. Sakuma и соавт. (1976) на основе гистологического анализа кальцифицированных одонтогснных кист считают, что более правильно называть их кистозной кальцифи-цированной одонтогенной опухолью.

|

|
Рис. 110. Рентгенограмма нижней челюсти с ради-кулярной кистой, продвинувшейся вперед до клыка и назад до восьмого зуба. Нижнечелюстной канал оттеснен вниз.
Рис. 111. Схема врастания радикулярной кисты в верхнечелюстную пазуху и деформирования верхней челюсти:
кистозная полость (3) почти полностью заместила всрхнс-челюстную пазуху (2); внутренняя стенка синуса (1) деформирована, а кость наружной стенки (4) истончена и частично разрушена.
/О. // Вернадский. Основы челюстно-лицевой хирургии и хирургической стоматологии
Клиника и диагностика радикулярных кист
В начальной стадии развития, когда еще нет внешне заметных деформаций альвеолярного отростка или тела челюсти, киста (или кисто-гранулема) протекает бессимптомно. Поэтому диагноз кисты на ранней стадии можно установить лишь при помощи рентгенограммы, на которой видна ясно очерченная тень очага разрушения костного вещества (минус ткань). В дальнейшем, когда происходит деформация кости, признаки кисты обращают на себя внимание как самого пациента, так и врача, а позже и окружающих лиц. Появляющееся вздутие альвеолярного отростка нередко обусловливает асимметрию лица. При объективном обследовании определяется изменение конфигурации альвеолярного отростка и тела челюсти в виде округлого выпячивания, которое, в зависимости от направления роста кисты, может локализоваться с вестибулярной или небной поверхности, а иногда представляется в виде веретенообразного вздутия альвеолярного отростка. Размер выпячивания зависит от стадии (срока) развития кисты и колеблется от горошины до куриного яйца. Слизистая оболочка и периост над выпячиванием не изменены. Со временем появляется симптом пергаментного хруста (симптом Рунге-Дюпюитрена) или симптом резиновой либо пластмассовой игрушки (Ю И. Вернадский, 1966)- при пальпации истонченной костной стенки кисты ощущается пружинистость стенки.
Постепенно прогрессирующая атрофия кости приводит к появлению в костной стенке кисты «окна», над которым остаются натянутыми лишь периост и слизистая оболочка. В результате этого появляется новый симптом — флюктуация (зыбление) содержимого кисты.
На рентгенограмме челюсти определяется лишенный структуры участок кости, имеющий более или менее четко очерченные границы.
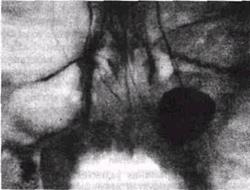
Рис. 112. Рентгенограмма верхней челюсти:
налитая контрастным веществом радикулярная киста (1) внедрилась в всрхнечелюстную пазуху (2) и в значительной степени заполнила ее просвет
Корни соседних зубов оказываются отодвинутыми. Костная граница периодонтальной щели зуба, от которого растет киста, разрушена и потому на рентгенограмме не контурируется.
При пункции кистозной полости (толстой иглой) получают янтарно-светлую жидкость с примесью млестериновых зерен-блесток. Если содержимое кисты полностью отсосать.и, не извлекая иглы, заполнить ее контрастным веществом (йодолипол, йодипин, торотраст и т.д.), на рентгенограмме будет определяться четко очерченная тень контрастного вещества. При этом между этой тенью и костной стенкой кисты будет определяться дефект наполнения, соответствующий толщине мягкой оболочки кисты (рис. 112).
Таким образом, для развившейся радикуляр-ной кисты характерными будут следующие основные симптомы: внешне заметная деформация кости; позже — симптом пергаментного хруста, продавливаемой пластмассовой или резиновой игрушки; еще позже — симптом флюктуации; наличие специфического пунктата (янтарный цвет, блестки холестерина); дивергенция корней зубов.
В случае нагноения ко всем этим объективным симптомам присоединяются покраснение, отечность и инфильтрация окружающих тканей, а также жалобы больных на более или менее выраженную боль в области кисты и повышение температуры тела. По данным нашей клиники (Аль Надаф Атиф, 1987), клинически заметно нагноившиеся кисты у госпитализируемых больных встречаются в разные годы у 36.6-40%. Однако, в содержимом кист 74.5% больных высеваются бактерии кокковой флоры, клебсиелы и другие грамотрицательные палочки, грампо-ложительные бактерии, спорообразующие палочки, дрожжеподобные грибы рода кандида; в 37.9% случаях вьювлены облигатные формы анаэробов, бактериоиды типа всилонелла и ме-ланиногеникус. Следовательно, потенциальная вероятность нагноения кисты имеется у 75 больных из 100.
Если нагноение содержимого кисты переходит в острый остеомиелит челюсти, появляются симптомы этого заболевания. Причиной нагноения кисты и обострения воспалительного процесса в ее стенке является инфекция в канале того гангренозного зуба, вокруг корня которого образовалась киста, отделенная от верхушки корня обычно лишь корневой оболочкой. Активизация внутриканальной инфекции происходит в результате ослабления иммунобио-логических свойств организма под влиянием какого-либо общего заболевания (грипп, ангина, интоксикация, гиповитаминоз, хрониосеп-сис), травмы, переохлаждения, переутомления, недосыпания т. д. Провоцирующим фактором может послужить удар по зубу, стоматит, гинги-
Часть V. Доброкачественные новообразования челюстно-лицевои области
вит, перелом челюсти, гайморит, оперативное вмешательство на рядом расположенных участках кости, неосторожная попытка врача лечить «гангренозный» зуб, у верхушки которого образовалась киста.
Чтобы отличить банальный острый одонто-генныи остеомиелит (то есть возникший на почве обострения хронического периодонтита) от остеомиелита, развившегося в связи с нагноением радикулярной кисты, необходима рентгенограмма челюсти, на которой в таких случаях можно видеть несколько расплывчатые границы костного дефекта в области нагноившейся кистозной полости; вначале эта размытость или расплывчатость границ кисты может коснуться лишь отдельных участков ее, а затем — всей костной стенки кисты.
Радикулярные кисты, врастающие в верхнечелюстную пазуху и тем самым деформирующие ее, клинически протекают несколько своеобразно. В частности, сопоставление сроков проявления первых симптомов болезни при кистах, деформирующих верхнечелюстную пазуху, со сроками поступления больных на стационарное лечение и размерами кист свидетельствует о факте весьма длительного бессимптомного развития такого рода кист, что ведет к поздней обращаемости и госпитализации. Клиническая картина таких кист отличается большим многообразием и зависит от их локализации, размеров, степени деформации ими верхнечелюстной пазухи, а также от характера содержимого кисты и общего состояния организма. Наиболее характерными симптомами рассматриваемых кист являются: выпячивание и истончение стенок верхней челюсти, податливость их, наличие симптома Рунгс-Дюпюитрена, валика Гербера, разрушенных «причинных» зубов или зубца с отрицательной электровозбудимостью пульпы, конвергенции зубов, формирование свищей в области альвеолярного отростка челюсти. Около 64% больных поступают в клинику на лечение в стадии нагноения содержимого кисты Из них у 12% нагноение носит характер острого воспалительного процесса, а у 52% — хронического, с образованием свищей на десне, в лунках удаленных зубов, на коже лица, в полости носа (М. Ф. Рождественская, 1967).
Все перечисленные, а также гистохимические исследования позволили А. У. Рахметовой (1966) окончательно и убедительно доказать, что радикулярные кисты, как имеющие воспалительный генез, нет оснований относить к числу опухолей. В связи с этим мы помещаем их в приведенной выше классификации (табл. 15) в рубрику опухолеподобных образований челюстей.
Дифференциальный диагноз
Радикулярную кисту нижней челюсти необходимо дифференцировать прежде всего с кис
тозной адамантиномой и фолликулярной кистой, кистозной и литической формами остео-бластокластомы, фиброзной дисплазией, внут-рикостной гемангиомой, фибромой, мягкой одонтомой. Столь большой перечень сходных заболеваний объясняет столь же значительную частоту диагностических ошибок при радику-лярных кистах челюстей (по данным М. Ф. Рождественской, 1976, на верхней челюсти ошибочный диагноз устанавливается у 20 6%) Ошибки объясняются значительным сходством кист с опухолевыми процессами: деформация лица за счет увеличения объема (контура) челюсти, рентгенологически выявляемого дефекта костного вещества; конвергенция корней зубов и дивергенция их коронок; подвижность зубов, нарушение их электровозбудимости и другие симптомы, имеющие место и при других опухолях, при дисплазии челюстей (Т В. Сми-ренская, В. С. Агапов, 1981).
Адамантинома отличается отсутствием связи с «гангренозным» зубом и, как правило, многокамерным строением. Даже при кистозной форме адамантиномы границы опухолевого роста ее не являются строго очерченными; этим объясняется необходимость более радикальной (резекция) операции, чем при кистообразова-нии. В связи с необходимостью такого вмешательства, связанного иногда с нарушением непрерывности нижней челюсти или преднамеренным вторжением хирурга в верхнечелюстную пазуху или полость носа, окончательный диагноз адамантиномы ставится только после предварительной биопсии и патогистологического исследования.
Фолликулярная киста обычно развивается не в альвеолярном отростке, а в теле челюсти, то есть глубже, чем радикулярная киста; развитие фолликулярной кисты не связано с инфекцией «гангренозного» зуба, то есть не проходит стадии гранулсматоэного периодонтита и кистогра-нулемы. Наконец, фолликулярная киста содержит в себе интактный зуб или его коронковую часть.
Кистозная и литическая формы остеобла-стокластомы отличаются тем, что пунктат имеет не янтарно-опалесцирующий, а бурый или желтоватый цвет; иногда пунктат с кровью, но, в отличие от кист, не содержит зерен холестерина.
Фиброзная дисплазия — заболевание врожденное, не связано с наличием хронического периодонтита; она не имеет признаков флюктуации, всегда плотной (костной) консистенции;
активно увеличивается кость в детском и юношеском возрасте, а у взрослых наступает стабилизация, в то время как киста растет в течение всей жизни больного, пока не будет удалена или не вскроется самостоятельно
Ю И Вернадский. Основы челюстно-лицевой хирургии и хирургической стоматологии
Внутрикостная кистозная гемангиома редко бывает самостоятельным заболеванием, не поражающим слизистую оболочку десен; в отличие от радикулярной кисты, она не имеет на рентгенограмме четких границ, характеризуется крупнопстлистым рисунком кости. При пункции врач получает кровь, а после извлечения иглы — видна иногда пульсирующая струйка крови из места прокола слизистой десны.
Радикулярную кисту необходимо дифференцировать от одонтогенноч фибромы, мягкой одонтомы, при которых невозможно получить какой-либо пунктат.
Дифференциальный диагноз околокорневых кист, деформирующих верхнечелюстную пазуху, необходимо проводить с острым и хроническим одонтогенным гайморитом, абсцессом и флегмоной, кистой слизистой оболочки верхнечелюстной пазухи, фолликулярной кистой, реже — с адамантиномой, раком и саркомой. Например, Р. Могапо, К. Hartman (1974) описали одонто-генную мукоэпидсрмоидную карциному, расположенную в одонтогенной кисте; при пальпации опухоли определялась флюктуация, а рентгенологическая картина характеризовалась наличием дефекта костной ткани с четкими границами. Отмечалось распространение опухоли в сторону верхнечелюстной пазухи с нарушением целостности ее нижней стенки. У больного удалили три больших коренных зуба и была выполнена цистэктомия, создано соустье с нижним носовым ходом. При гистологическом исследовании удаленной кисты обнаружена муко-эпидсрмоидная карцинома, располагающаяся на внутренней стенке оболочки кисты. Данная опухоль обнаружена только гистологически.
В качестве вспомогательного метода дифференциальной диагностики показано применение контрастной рентгенографии в двух проекциях (в прямой и боковой) и томографии. Указанные методы исследования дают возможность уточнить размеры и топографию кисты, состояние слизистой оболочки и костных стенок верхнечелюстной пазухи. В частности, целесообразными являются следующие рентгенограммы: обзорная (в подбородочно-носовой проекции); контрастные в двух проекциях (прямой и боковой) и контактные (внутриротовые) альвеолярного отростка в зоне кисты. Томографию целесообразно производить в случае дифференциально-диагностических затруднений, когда обзорная и контрастные рентгенограммы недостаточны для установления диагноза, а также в тех случаях, когда клиническое течение кисты, деформирующей верхнечелюстную пазуху, сопровождается тризмом, препятствующим качественному выполнению обычной рентгенографии.
Лечение радикулярных кист |
Лечение радикулярных кист хирургическое. Лишь при небольших кистах, диаметр которых не превышает 1-1.5 см, можно пытаться лечить консервативно. Радикальным методом лечения является оперативное вмешательство. В 1892 и 1910 гг. Patten предложил два метода операций. цистотомию (так называемая «операция Partch I») и цистэктомию («операция Partch II»).
Цистотомия, или пластическая цистотомия, хотя и известна под названием «Partch I», однако предложена значительно раньше Dupuytren. Заслуга Partch состоит лишь в разработке этого метода и детальном описании его. Поэтому правильнее операцию называть пластической цис-тотомией Дюпюитрена-Партча Применяется она теперь с каждым годом все реже Сущность ее состоит в том, что из полости кисты создается дополнительная бухта полости рта или его преддверия. Показанием к проведению цистото- мии на нижней челюсти раньше считалось наличие кисты больших размеров, удаление (вылущивание) которой грозит некоторыми осложнениями, например ранением нижнеальвеолярного сосудисто-нервного пучка или переломом нижней челюсти. В настоящее время эти «противопоказания» игнорируются, так как при достаточном опыте хирурга почти все описанные осложнения маловероятны. Однако и теперь у больного пожилого или старческого возраста следует воздерживаться от вылущивания оболочки кисты, так как нельзя рассчитывать на быстрое восстановление кости в зоне в силу возрастного снижения регенераторных способностей организма. Показана цистотомия на нижней челюсти при радикулярных кистах ослабленным, истощенным каким-либо другим заболеванием больным, а также лицам с тяжелыми заболеваниями сердечно-сосудистой системы, при которых нежелательна сравнительно продолжительная и травматичная операция, какой является цистэктомия. Цистотомия на нижней челюсти показана в ряде случаев детям, у которых вылущивание кисты не всегда удается произвести, не повредив фолликулов постоянных зубов.
На верхней челюсти при кистах, деформирующих верхнечелюстную пазуху, следует применять цистотомию по ограниченным показаниям. Здесь она целесообразна только тогда, когда киста располагается на уровне нескольких зубов с живой пульпой, а также при лечении кист у детей, у которых цистэктомия может привести к повреждению фолликулов постоянных зубов.
Дата добавления: 2015-09-02; просмотров: 145 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Lt;9в7вОЗДИО | | | Техника |