
|
Читайте также: |
ЖҚСЖ-ін емдеу шараларының негізінде симпатикалық жүйке жүйесі мен ренин-ангиотензин жүйелерінің артық белсенділігін азайту жатады. Организмде су мен тұздардың жиналуын шектеу үшін оларды сусынмен, тағаммен пайдалануды азайту қажет. Сонымен бірге зәрайдатқыларды пайдаланып организмнен артық сұйықты шығару арқылы денедегі қанның көлемін азайту маңызды. Осы мақсатта гипотиазид, фуросемид, урегит (этакрин қышқылы) т.б. зәрайдатқылар қолданылады. Организмде натрийдің мөлшерін азайту үшін әлдостеронның тежегіштерін (спиронолактон т.с.с.) пайдалануға болады. Осылармен бірге, шеткері қан тамырларын кеңейтетін нитраттарды (динитрат изосорбиді, мононитрат изосорбиді) қолданып, жүрекке келетін қан көлемін азайту арқылы оның атқаратын жұмысын жеңілдету қажет. Жүрек қызметін әлдендіретін дигитоксин, дигоксин, метилдигоксин т.б. пайдаланылады. Бірақ бүл келтірілген шаралар ЖҚСЖ-нің ары қарай дамуын тоқтатпайды. Оны тоқтату бета-адрено-рецепторлардың тежегіштерін (бисопролол, карведилол, метапролол т.б.), ангиотензинге ауыстыратын ферменттің тежегіштерін (капотен, лизикоприл, эналаприл т.б.), қабыну туындататын цитокиндердің тежегіштерін қолдану қажет.
Ангиотензинге ауыстыратын ферменттің тежегіштері жүректің қызметіне қолайлы ықпал етеді, коронарлық қанайналымды жақсартады, аритмия дамуына қарсы әсер етеді. Ангиотензин II рецепторларын тежейтін валсартан, лозартан т.б. қолдануға болады.
Кардиогендік өкпе ісінуін емдеу үшін солжақ жүрекше қуысында жоғары қысымды төмендету маңызды. Осы мақсатта жүрекке келетін қан көлемін азайтатын тәсілдер қолданылады. Ол үшін Ослер деген ғалым науқастың аяқ-қоларына бұрау салуды алғаш ұсынды. Науқастың басы мен кеуде жағы жоғары көтеріліп, жартылай отырған жағдайда жатуы да жүрекке келетін қан көлемін азайтады.
Жүректің жиырылу күшін арттырып шеткері қан тамырларын кеңітетін дәрілер (нитропруссид т.б.) көктамырларды кеңітіп, жүрекке келетін қан көлемін азайтумен қатар солжақ қарыншаның қанды айдап шығару күшін арттырады. Өйткені бұл кезде шеткері артериялар да кеңуінен қан ағуына қарсы кедергі азаяды.
Қуатты зәрайдатқыларды (фуросемид т.б.) көк тамырға енгізгенде жасушалар сыртындағы сұйық сыртқа шығарылумен қатар көктамырлардың кеңуі болады. Осыдан өкпенің майда тамырларында гидростатикалық қысым төмендейді, сұйықтың өкпе тініне сүзілуі азаяды.
Жүректі әлдендіретін дәрілер (жүрек гликозидтері, допамин, добутамин) микардтың жиырылу күшін арттырып солжақ жүрекшеде қан қысымын кемітеді.
Жүректің ишемиялық ауруы (ЖИА)
Кеуденің, негізінен жүрек аумағында, ұзақ сыздап немесе қысып ауыруымен байқалатын дертті стенокардия (жүрек қыспасы, angina pectoris) дейді. Бұл кезде ауыру сезімі жұдырықтай аумаққа тарап, мойынға, бет аумағына, сол қол мен білекке беріледі. Кейде ол құрсақ аумағына да тарайды. Жүрек қыспасы пайда болуына жағымсыз эмоциялар, қол жұмысын атқару жиі әкеледі, кейде ол тамақ ішу кезінде де дамуы мүмкін.
Жүрек қыспасы дамуының негізінде коронарлық артериялармен қан ағуының бұзылыстары жатады. Оның бірде-бір себебі болып, коронарлық артерияның атеросклероздық тарылуы есептеледі. –суретте коронарлық артерияның атеросклероздық тарылу түрлері келтірілген..
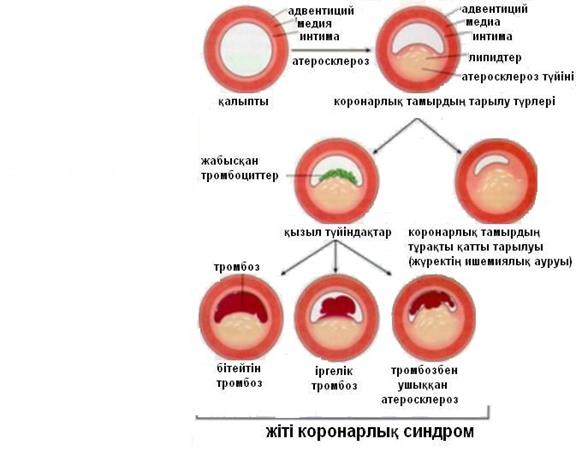
- сурет. Коронарлық артерияның атеросклероздық тарылу түрлері
Ол болмаған жағдайда мына келесі дерттік үрдістер мен жағдайлар оған себепкер ықпал болады:
● коронарлық артерияларды тарылтатын:
√ спазм;
√ васкулит;
● туа біткен және жүре пайда болған жүрек ақаулары:
√ қолқа қақпақшасының тарылуы және кемістігі;
√ митралдық стеноз және кемістік;
√ өкпе артериясының стенозы;
● кардимиопатиялар;
● миокард гипертрофиясының теңгерілмеген сатысы;
● артериалық гипертензия;
● жүрек аритмиялары, әсіресе қарынша үстілік тахикардия;
● тектік ерекшеліктерге байланысты коронарлық артериялардың саңы-лауы тарылуы және миокард гипоксиясы:
√ жүрек артерияларының туа біткен ауытқулары;
√ цианоздық туа біткен жүрек ақауы;
√ қолқаның кептеліп (тарылып) қалуы.
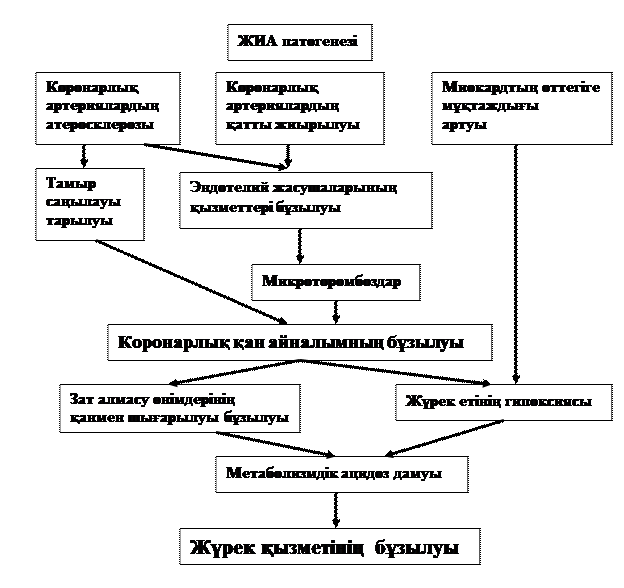
Патогенезі. ЖИА-ның жиі кездесетін коронарлық артериялардың атеросклероздық және вазоспазмдық түрлерінің патогенезі – сызбанұсқада келтірілген. Коронарлыққанайналымның бұзылуы тамыр саңылауларының тарылуына, эндотелий жасушаларының қызметтері бұзылыстарына әкеліп, микротромбоздар дамуына қолайлы жағдай туындатады. Содан жүректе гипоксия дамып, зат алмасуларының бұзылыстары, метаболизмдік ацидоз жүрек қызметін бұзады.
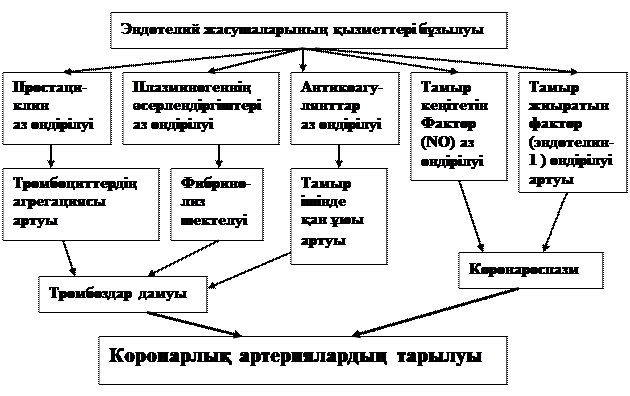
ЖИА-ның патогенезінде эндотелий жасушаларының атқаратын қызметтерінің бұзылыстары маңызды орын алады (-сызбанұсқа). Бұл кезде әртүрлі себептерден пайда болатын биологиялық белсенді заттардың (серотонин, гистамин, лейкотриендер, брадикинин, аденозин, АДФ т.с.с.), асқын тотықтардың босап шығуынан майда қан тамырлардың эндотелий жасушаларында нәзік құрылымдық, дистрофиялық өзгерістер дамиды.
Сонымен бірге, эндотелий жасушаларының бүлінуінен тіндік тромбо-пластиннің босап шығуы, тромбоциттердің адгезиясы мен агрегациясы күшеюі және X – қан ұю факторының әсерленуі арқылы қанның үюы артады. Осыдан майда тамырларда тромбоздар дамиды (-сызбанұсқа).
Сонымен қатар, эндотелий жасушаларының қызметтері бұзылғанда тромбоциттердің агрегациясынан серотонин босап шығады, тромбиннің, ангиотензин II-нің, норадреналин мен вазопрессиннің әсерлерінен эндотелин өндірілуі артады. Серотонин мен эндотелин қан тамырларының жиырылуын туындатады. Эндотелиннің қандағы мөлшері атеросклероз, миокард инфаркты, артериалық гипертензия, жүрек қызметінің іркілулік жеткіліксіздігі кездерінде көбейіп кетеді. Ол атеросклероздық түйіндақтарының макрофагтарында да өндіріледі. Осы келтірілгендерден коронарлық артериялардың саңылауы тарылады (-сызбанұсқа).
Коронарлық артериялардың жиырылуынан немесе атеросклерозынан олардың саңылауы тарылуы қан өтуіне тамырдың кедергілік қасиетін арттырып кардиомиоциттерге О2 жеткізілуін азайтады. Олардың тарылуы бірнеше түрлерде байқалады:
√ бекітілген тарылу (стеноз) – атеросклероздық түйіндақпен тамыр саңылауының бітелуінен коронарлық артерияның саңылауы біршама уақыт тұрақты тарылуы;
√ құбылмалы (динамикалық) тарылу – тамыр тарылтатын реттеуші ықпалдардан коронарлық артерияның уақытша тарылуы. Осындай тарылудан дамитын жүрек қыспасы ұстамасын вазоспазмдық стенокардия немесе Принцметал стенокардиясы дейді. Егер динамикалық стеноз коронар-лық артерияның тамыр жиыратын ықпалдарға сезімталдығы сақталған немесе жоғарылаған атеросклероздық бітелген аумағында дамыса, онда тұрақты емес стенокардия байқалады;
- сызбанұсқа
√ орныққан тарылу – атеросклероздық түйіндақтың шамалы көлемдегі ұзындығына сәйкес келетін коронарлық артерияның шағын бөлікшесінің тарылуы;
√ сегменттік тарылу - атеросклероздық түйіндақтың ұзындығы коронарлық артерияның бойымен ұзағырақ болуынан дамитын стеноз. Бұндай тарылу кезінде қан өтуіне артерияның кедергілік қасиеті қатты артады және қан ағымының көлемдік жылдамдығы баяулайды, жүрек жасушаларына О2 жеткізілуі бұзылады.
-сызбанұсқа
Коронарлық артерияның саңылауы 75%-ға тарылғанда жүрек қыспасының ұстамалары пайда болады, 90%-ға дейін тарылғанда стенокардия науқастың тыныштық жағдайында да байқалады. Артерияның атеросклероздық бітелуі біртіндеп баяу дамығанда қан ағымының көлемдік жылдамдығының төмендеуі басқа артерияның тармағымен немесе сол бітелген артерияның бөліктерін өзара байланыстыратын жанама қанайналым дамуын ширатады. Осындай икемделістік жолмен миокардта қанайналым оңалады. Ал, коронарлық артерияның саңылауы 90%-ға дейін тарылғанда бұл жанама жолмен болатын қанайналым кардимиоциттердің қанмен қамтамасыз етілуін оңалта алмайды.
Коронарлық артерияның тарылуынан дамыған жүрек қызметінің бұзылу дәрежесі оның ишемияға ұшыраған бөлігінің көлеміне байланысты болады. Соған байланысты солжақ коронарлық артерияның негізгі тармағы бітелгенде, бір жерде орныққан стеноздан тұтас жүректің ауқымды бөлігі ишемияға ұшырайды. Бұндай жағдай науқастың өміріне ауыр қауіп төндіреді.
Миокардтың ишемиясы кезінде біршама икемділістік тетіктер де дамиды. Жүректің оттегіге көтеріңкі мұқтаждығын тек коронарлық қанайна-лымның көлемдік жылдамдығын арттыру арқылы ғана қамтамасыз етуге болады.
Жүректің микроциркуляциясы мен коронарлық артериялар жүйесінде, адамның тыныштық жағдайында қызмет атқармайтын, көптеген жанама байланыстар болады. Коронарлық артерияның атеросклероздық тарылысында осы жанама қанайналымдар қосылып миокардтың қайтымсыз ишемиялық бүліністерінен сақтандырады. Өлшемді физикалық жүктемелерден, коронарлық артериялардың атеросклерозы дамуына қарамай, жүректің оттегіге мұқтаждығы артуына жауап ретінде жанама жолдармен қан ағымының көлемдік жылдамдығы күшеюі ықтимал.
Қарыншалардан қанды айдап шығару үшін жүрек жұмысының артуы кезінде онда, коронарлық артерияларды кеңітетін, сүт қышқылы мен протондардың мөлшері көбейеді. Сонымен қатар, кардимиоциттердің цитоплазмасында оттегінің үлестік қысымы төмендеуі және энергия тапшылығы нәтижесінде аденозинүшфосфат ыдыратылып, аденозин көбейеді. Аденозин коронарлық артериялардың майда тармақтарын кеңітеді. Осылардың нәтижесінде коронарлық артериялардың кедергілік қасиеті азайып, кардимиоциттерге оттегінің жеткізілуі оңалады. Бірақ коронарлық артерияның тарылуы бекітілген атеросклероздық түйіндақтың әсерінен болғанда көрсетілген икемделістік тетіктер нәтижелі болмайды. Бұндай кездерде қандай себептен болмасын жүрек етінің оттегіге мұқтаждығы көтерілуі миокардта циркуляциялық гипоксия дамуына әкеледі.
Эндотелий жасушаларында өндірілетін простагландиндер жүйесі (простациклин, тромбоксан т.б. өнімдер), нитроксид (NO) және эндотелиндердің қатысуымен коронарлық артериялар межеқуатын өзін-өзі реттейді. Қанда холестерин көбеюінен, артериалық қысым көтерілуінен, қантты диабет, атеросклероз, тромбоциттердің белсенділігі артуы, гипоксия кездерінде т.б. ауыртпалықтардан эндотелий жасушаларының бүліністері пайда болады. Тромбоксан А2 жүректің майда тамырларында тромбоциттердің агрегациясын арттырып, тромбоз дамуына әкеледі, коронарлық артерияларды жиырады, миокардта циркуляциялық гипоксия, инфаркт дамуына қолайлы ықпал етеді. Простациклин керісінше әсер етеді. Содан тромбоксан мен простациклиннің арақатынасы жүрек етінде қанайналымға ауқымды үлес қосады.
Қалыпты жағдайларда ацетилхолин, брадикинин, гистамин, серотонин, АДФ т.б. биологиялық белсенді заттар бұл жасушалардың арнайыланған рецепторларымен байланысып эндотелий жасушаларында NO-синтаза (NOS) ферменті түзілуін күшейтеді. Бұл фермент L-аргинин аминқышқылын оттегі атомымен тотықтырып L-цитрулин және нитроксид (NO) түзілуін сергітеді. Нитроксид (NO) пен простациклин (простагландин J2) тамыр жасушаларында гуанилатциклаза ферментін әсерлендіріп, цГМФ түзілуін арттырады. Ол протеинкиназа ферменті мен Са2+-АТФазаның белсенділігін көтеріп, тамыр қабырғасындағы тегіс салалы ет жасушаларының саркоплазмасынан Са2+-иондарының шығарылуын тездетіп, оларды босаңсытады, қан тамырларының қабырғалары кеңиді. Сонымен бірге, NO тромбоциттерге әсер етіп олардың көтеріңкі белсенділігін бәсеңсітеді, тромбоз дамуынан сақтандырады, прооксиданттық ферменттерді тежеп, оттегінің бос радикалдары пайда болуын және эндотелин түзілуін кемітеді.
Эндотелий жасушаларында эндотелинге ауыстыратын ферменттің қатысуымен эндотелин өндіріледі. Оның өндірілуі ангиотензин-II-нің, вазопрессиннің, катехоламиндердің, инсулиннің, гипоксияның т.б. әсерлерінен артады. Эндотелин-1 өндірілуін төмен тығыздықты тотыққан липопротеидтер мен атеросклероз дамуына әкелетін медиаторлар да арттырады. Содан гиперлипидемия және атеросклероз кездерінде эндотелин-1-дің деңгейі көтеріледі. Эндотелин-1 тамыр қабырғаларындағы рецепторларымен байланысып инозитолфосфатаза (фосфолипаза С) ферментін әсерлендіреді, тегіс салалы ет жасушаларының ішінде Са2+-иондарын көбейтеді. Содан (коронарлық) артериялар жиырылады.
Жүректің үлкен мұқтаждығына сәйкес кардимиоциттерге оттегінің жеткізілуі болмауынан жүрек етінде энергия тапшылығы пайда болады. Содан қарыншалардың белсенді жиырылуы мен босаңсуы бұзылады, жүректің систолалық және диастолалық қызметтерінің жеткіліксіздігі дамиды. Оның систолалық жеткіліксіздігінен жүректің соққылық көлемі және солжақ қарыншаның қанды айдап шығару қабілеті төмендейді. Энергия тапшылығынан саркоплазмалық ретикулумдағы Са2+-насосының белсенділігі төмендеуі нәтижесінде ол Са2+ иондарын саркоплазмадан толығынан сорып ала алмайды. Сол себепті миокардтың босаңсуы бұзылады, диастола соңында қарынша қуысында қан қысымы көтеріледі, солжақ қарыншаның диастолалық қызметі әлсірейді. Артынан өкпе көктамырларында қан іркіліп посткапиллярлық гипертензия дамуынан өкпенің кардиогендік ісінуі дамиды.
Жүректің оттегіге мұқтаждығы оның соғу жиілігіне, жиырылғыштығына және жиырылу кезінде қарыншалар қабырғаларының ширығуына тікелей байланысты болады. Жүрек әрбір жиырылу кезінде белгілі мөлшерде оттегін пайдаланады. Сондықтан жүрек соғу жиілігі жиілегенде, әрбір минут сайын О2 пайдалану көбейеді де, жүректің оттегіге мұқтаждығы артады. Жүрек соғуы 60 мин -1-тан 100 мин -1-ға дейін жиілегенде диастоланың жалпы ұзақтығы 34 с/мин-тан 27 с/мин-қа дейін қысқарады. Содан эндокард асты қабаттың қанмен қамтамасыз етілуі азаяды. Бұндай жағдай жүрек қызметінің ауыр жеткіліксіздігінде байқалатын тахикардиядан жүректің соққылық көлемі төмендеуі кезінде өте қауіпті (-сызбанұсқа).
- сызбанұсқа
Ауыр жүрек қызметі жеткіліксіздігі даму кезіндегі кері айналып соғу шеңбері

Жүрек соғу жиілігі 2 есеге жиілегенде оның оттегіге мұқтаждығы одан астам көбейеді. Өйткені тамыр соғу жиілігінің артуы жүректің жиырылғыштығын күшейтеді. Осыдан жүректің оттегіге мұқтаждығы артуы тахикардия дамуынан ғана емес, жиырылғыштық қабілетінің күшеюінен де байланысты болады.
Миокард жиырылуы кезінде қарыншалар қабырғаcының ширығуы (S):
● жиырылу кезіндегі қарынша ішіндегі қан қысымының деңгейіне (P);
● қарынша қуысы көлеміне немесе оның радиусына (R);
● қарынша қабырғасының қалыңдығына (h) – байланысты болады.
Қанды айдап шығу кезеңінде қарынша қуысында қысым (P) екі есеге көтерілгенде, қарынша қабырғасының ширығуы артуы нәтижесінде миокардтың оттегіге мұқтаждығы да соншама артады. Қарынша қуысындағы қысым орташа артериялық қысымды айқындайды. Сондықтан орташа артериялық қысымның көтерілуі жүректің оттегіге мұқтаждығы мен кардиомиоциттерге О2 жеткізілудің арақатынасын көбейтеді. Миокардтың оттегіге мұқтаждығының осылай артуы кардиомиоциттерде энергия тапшылығына және жүректің ишемиялық ауруы бар науқастарда жүрек қызметі жеткіліксіздігінің үдеуіне әкеледі. Сол себепті жүрек қызметінің жеткіліксіздігін қарқынды емдеу мақсатында орташа артериялық қысымды төмендетуге бағытталған дәрілер қолданылуы қажет. Бұл кезде артериалық қысымның төмендеу деңгейі жүректің қанмен қамтамасыз етілуін азайтпайтын шамада болуын қадағалау қажеттігін есте сақтау керек.
Жүрек қуысы көлемінің екі есе үлкеюі оның радиусын бар-жоғы 26%-ға ғана ұлғайтады. Сондықтан жүрек қуысы көлемінің ұлғаюы, оның ішіндегі қан қысымына қарағанда, өз бетінше миокардтың оттегіге мұқтаждығын азырақ арттырады. Дегенмен, қарыншаның сыртына қарай дамыған миокард гипертрофиясының теңгерілмеген сатысында миокардтың оттегіге мұқтаж-дығын қатты көтеруі мүмкін. Бұл кезде қарыншаның кеңеюі нәтижесінде жүрек қуысында диастола соңында артық қан қалуынан қысым көтеріледі және қарынша қуысының радиусы үлкейеді.
Жүрекке келетін қан көлемінің көбеюі диастола соңында қан қысымын көтеру және қарынша ішінде қалған қан көлемін ұлғайту арқылы, оның қуысының радиусын үлкейтеді. Соның нәтижесінде қарынша қабырғасынының ширығуы қатты күшейіп кетуі мүмкін. Сондықтан бұндай жағдайда жүректің ишемиялық ауруын емдеу үшін, артериялық қысымды және миокардтың қанмен қамтамасыз етілуін төмендетпейтін деңгейде, жүрекке келетін қан көлемін азайту негізгі мақсат болып есептеледі. Осы мақсатта үлкен сақтықпен, артериалық гипотензия туындатпайтын шамада, нитроглицерин тағайындау нәтижелі әсер етеді.
Коронарлық артериялардың шеткері кедергілік қасиеті қанның тұтқырлығына да байланысты болады. Денеде сұйықтықтың азаюынан қан қоюланып тұтқырлығы артады. Сол себепті жүрегінде циркуляциялық гипоксиясы бар артериалық гипертензиямен ауыратын науқастарға зәрайдатқы дәрілер беруден кардиомиоциттерге оттегінің тасымалдануы нашарлап кету қауіпі төнеді. Өйткені несеп көп шығарылуынан гипогидрия дамып қанның гематокриттік көрсеткіші артып кетеді. Ауыр жарақаттық аурудың жіті кезеңінде қанды сұйылту оның тұтқырлығын азайтып, аққыштық қасиетін оңалтады, кардимиоциттерге О2 жеткізілуін жақсартады. Курантил т.б. антиагреганттарды пайдаланып қаннның тұтқырлығын азайту ишемиялық аурумен ауыратын науқастардың жүрек жасушаларына оттегінің тасымалдануын арттырады.
Оңжақ қарыншада коронарлық қан ағымы диастола кезінде тоқталмай, үзіліссіз болып тұрады. Ал, солжақ қарыншаның эндокард асты қабаты тек жүрек диастоласы кезінде ғана қанмен қамтамасыз етіледі. Бұл қабаттың артериолалары жүрек систоласы кезінде солжақ қарынша ішінде қысым көтерілуінен толығына жуық қысылып қалады. Осы келтірілгендерге байланысты солжақ қарыншада эндокард асты қабатының оттегіге мұқтаждығы ең үлкен деңгейде болады.
Сайып келгенде, солжақ қарыншаның эндокард асты қабатының оттегіге жоғары мұқтаждығы, оның жүрек диастоласы кезінде ғана қанмен қамтамасыз етілуі және майда қан тамырлары арқылы онда артериалық қан ағымының көлемдік жылдамдығын арттыру мүмкіншіліктері аз болуынан бұл қарыншаның эндокард асты қабатында миокард инфаркты жиі кездеседі.
Қантты диабетпен сырқаттанатын науқастарда микроангиопатия дамуынан қылтамырлардың қабырғалары қалыңдап кетеді. Содан кардиомиоциттердің ішіне оттегінің жайылып тарауы бұзылады.
Коронарлық артерияларда қан ағымының көлемдік жылдамдығы баяулауынан көптеген қосымша құбылыстар пайда болады:
● оттегінің жеткіліксіздігінен энергияның тапшылығы;
● жүректің ишемияға ұшыраған бөлігіне әсерленген нейтрофилдердің сіңбеленуі;
● гиперкатехоламинемия;
● оттегінің бос радикалдары құрылуы;
● саркоплазмада Са2+ иондарының артық жиналуы;
● мембраналық фосфолипаза ферменттерінің әсерленіп кетуі;
● зат алмасуларының аралық қышқыл өнімдерінің жиналып қалуы - кардимиоциттердің тіршілігін жоғалтуына әкеледі.
Сондықтан бұл артерияларда қан ағымын қалпына келтіретін (тамыр кеңітетін, тромбыны ерітетін) емшараларды қолдану ишемияның нәтижесінде тіршілігін жоғалтқан жүрек жасушаларының бұзылыстарын қалпына келтірмейді.
Жүрек ишемиясы басталғаннан кейін бірнеше секундтың ішінде кардимиоциттердің мембранасында әрекеттік потенциал қалыптасуы және олардың жиырылуға қабілеті бұзылады. Миокардта гипоксия дамуынан анаэробтық гликолиз артады, бірақ ол кесек қуатты фосфорлық қоспалардың (АТФ, КрФ) жетіспейтін орнын толтыра алмайды. Содан АТФ мөлшері қалыптыдан 10%-дан төмен азайғанда жүрек жасушалары қайтымсыз түрде ыдырайды.
Энергияның тапшылығы нәтижесінде Na+- K+-АТФаза ферментінің белсенділігі төмендеуінен кардиомиоциттердің ішінде натрийдың мөлшері көбейеді, калий азаяды. Сонымен бірге, зат алмасуларының бұзылыстары нәтижесінде онда жиналған Н+ иондарының артығы натриймен алмастырылып жасуша сыртына шығарылуынан да кардимиоциттерде натрий көбейеді. Жасуша ішінде натрий мөлшерінің көбеюі жасуша сыртынан суды тартып, оның ісінуіне әкеледі. Ол өз алдына, циркуляциялық гипоксияның аумағында шеткері майда қанайналымды бұзып, гипоксияны одан сайын ушықтырады.
Жасушалардан калий шығуы артуынан олардың ішінде протондардың тұтылуы жасуша ішілік ацидоз дамуын тездетеді. Ацидоз ишемияның бастапқы 10 секунд ішінде өте тез арада дамиды. Содан ишемияға ұшыраған миокард бөлігінің жиырылғыштық қабілеті төмендейді.
Кардимиоциттерде АТФ энергиясының қатты жетіспеушілігінен саркоплазмалық ретикулумда Са2+-АТФаза ферментінің белсенділігі төмендеп, Са2+ көптеп саркоплазмада жиналып қалады. Содан:
● миофибрилдер сіресіп (контрактуралық) жиырылып қалады; ол өз алдына ишемияға ұшыраған миокард бөлігінің қанмен қамтамасыз етілуін одан сайын нашарлатып, қайтымсыз некробиоздық өзгерістер дамуына әкеледі;
● саркоплазмадан кальций иондары митохондрийларға ауысудан биологиялық тотығу үрдістерінің бұзылуы кардимиоциттерде энергия тапшылығын одан сайын үдетеді;
● Са2+ кәлмодулинмен байланысып кардиомиоциттердің мембранасында фосфолипаза және кальций-тәуелді протеаза ферменттерін әсерлендіріп мембрананың бүліністерін туындатады;
● саркоплазмада Са2+ артуынан жүрек аритмиялары дамып, солжақ қарыншаның соққылық көлемі азаяды. Содан дамыған артериалық гипотензия миокард арқылы қан өтуін азайтып, кардимиоциттерде энергия тапшылығын одан сайын күшейтеді.
Ишемия мен одан кейінгі қанайналымның қалпына келуі (реперфузия) нәтижесінде байқалатын кардимиоциттер бүліністерінің даму жолдарында оттегінің бос радикалдарының маңызы зор. Оттегінің бос радикалы деп сыртқы орбитасында, қалыпты жағдайда болатын жұп электронның орнына, жұпталмаған электрон саны болатын оның атомын айтады. Бұндай радикалдардың басқа қосындылармен әрекеттесуі өте жоғары деңгейде болады.
Жасушалардың митохондрийларында биологиялық тотығуға оттегінің қатысуы екі жолмен жүреді:
● бірінші жолында энергия түзілуіне қажетті заттардың тотығуы митохондрийлардың цитохром ферменттер жүйесінің қатысуымен оттегі молекуласы төрт электронды қосып алып, оның 95%-ы судың молекуласына кіреді. Бұл кезде оттегі тотығатын заттың молекуласына енбейді, қалыпты жағдайда осы жолмен АТФ молекуласы өндіріледі;
● екінші жолында оттегі төрттен аз электронды қосып, суға дейін толық тотықсызданбайды. Содан оның атомының сыртқы орбитасында жұпталмаған электроны болатын аралық белсенді өнімдер (супероксиданион радикалы, сутегінің асқын тотығы, гидроксил радикалдары) құрылады. Бұл өнімдердің ішіндегі ең озбыр және өте қуатты болып гидроксил радикалдары есептеледі және супероксиданион мен сутегінің асқын тотығынан олардың түзілуіне валенттілігі өзгеріп тұратын металдар (мәселен, темір иондары) үлкен ықпал етеді.
Гидроксил радикалдары қанықпаған май қышқылдарының бүйір тізбегіне белсенді тіркесіп липидтердің асқын тотығуын күшейтеді.
Ишемия жасушаларда зат алмасуларын өзгертіп, олардағы бар оттегінің молекуласынан бос радикалдар құрылуына әкеледі. Бұл радикалдар митохондрийлардың, кардимиоциттердің, эндотелий жасушалары мен лейкоциттердің мембраналарында құрылады. Ишемия кезінде митохондрийлардағы электрондарды тасымалдайтын тізбектердерден электрондар босап шығып оттегінің молекуласымен әрекеттесуден супероксианион радикалдары құрылады. Миокардтың реперфузиясы кезінде митохондрийларда АДФ молекуласы жетіспеуінен электрондар оттегі молекуласына беріліп бос радикалдар құрылуын туындатады. Ишемияның бастапқы кезеңінде оттегінің бос радикалдарын супероксиддисмутаза ферменттері тежейді. Артынан ұзақ ишемиядан бұл ферменттің белсенділігі жеткіліксіз болуы нәтижесінде оттегінің бос радикалдары әсерінен митохондрийлардың бүліністері күшейеді.
Қылтамырлардың эндотелий жасушаларында ксантиндегидрогеназа ферменті болады. Ишемияның нәтижесінде бұл фермент гипоксантин мен ксантинді зәр қышқылына айналдыратын оксидазалық түріне ауысады. Бұл кезде оттегі артық электронды қабылдап алып бос радикалға айналады. Реперфузия кезінде ишемияға ұшыраған миокард бөлігіне түсетін оттегінің молекуласы, осы ферменттің қатысуымен, электронын жоғалтып бос радикалға айналады.
Ауыр циркуляциялық гипоксиядан және жүрек жасушаларында энергияның тапшылығынан цитолизге жауап ретінде жіті қабыну серпілісі дамиды. Бұл кезде қабыну ошағына көп пішінді және бір ядролы лейкоциттер шығып, нейтрофилдердің әсерленуі болады. Фагоцитоз кезінде фагоциттерде НАДФН-оксидаза ферментінің белсенділігі көтерілуден НАДФН молекуласынан оттегінің молекуласына жұпталмаған электрон ауысады. Нейтрофилдерде антиоксиданттық СОД ферменті аз болады. Содан нейтрофилдермен пайдаланылған барлық оттегінің 90%-ы супероксиданион радикалға айналады. Содан миокардтың ишемиялық бүліну аумағы ұлғаяды.
Жүрек жасушаларының мембраналарында арахидон қышқылының тізбекті реакцияларынан және катехоламиндердің өздігінен тотығуынан бос радикалдар құрылады.
Сайып келгенде, ишемия мен реперфузия жүрек жасушаларында оттегінің бос радикалдары көптеп құрылуына әкеледі. Олар липидтердің асқын тотығуын арттырып, жасуша мембраналарының бүліністерін туындатады. Бос радикалдар мембраналық нәруыздардың конформациялық өзгерістеріне әкеліп, мембрана арқылы иондардың тасымалдануын, электр потенциалдары қалыптасуын бұзады.
Жүректе аэробтық тотығу мен гликолиз тежелмеген жағдайда, оттегінің бос радикалдары ұдайы құрылып тұруына қарамай, оксиданттық және антиоксиданттық жүйелердің өзара теңгерілімі жеткілікті болуынан кардиомиоциттердің қызметтері қалыпты деңгейде атқарылады. Жүректе антиоксиданттық жүйеге антиоксиданттық ферменттер: супероксид-дисмутаза (СОД), глутатионпероксидаза, аз мөлшерде каталаза және ферменттік емес антиоксиданттар: витамин Е, аскорбин қышқылы, цистеин т.б. жатады. Солардың ішінде СОД-ның маңызы зор. Ол супероксиданион радикалды сутегінің асқын тотығына және молекулалық оттегіге айналдырады. Бұл ферменттің бір түрінінің молекуласында мыс пен мырыш болады және ол жасуша цитоплазмасында орналасады. СОД-ның екінші түрінде марганец болады, ол митохондрийларда орын алады.
Сутегінің асқын тотығы глутатионпероксидаза мен каталазаның қатысуымен бейтарапталады. Ишемия кезінде кардимиоциттерде тотықсызданған глутатионның мөлшері қатты азаяды. Сонымен бірге, энергияның тапшылығынан тотыққан глутатионның жасушалардан белсенді түрде шығарылуы тежеледі. Ишемия мен энергияның тапшылығы глутатионпероксидазаның белсенділігін қатты төмендетіп, жүрек жасушаларында сутегінің асқын тотығы жиналып қалуын арттырады.
Витамин Е мен аскорбин қышқылы бос радикалдарды байланыстырып антиоксиданттық әсер етеді. Витамин Е майда еритін болғандықтан мембранада, суда еритін аскорбин қышқылы цитоплазма мен жасуша сыртындағы сұйықта антиоксиданттық әсер етеді.
Ишемия мен энергия тапшылығы антиоксиданттық жүйенің белсенділігін тежейді. Содан жасушаларға жүректе қанайналым қалпына келгеннен кейін оттегінің қайта жеткізілуі дұрысталғанда оның бос радикалдары құрылуы артып кетеді. Қысқа мерзімді ишемиядан кейін қанайналымның қалпына келуі антиоксиданттық жүйенің белсенділігі жеткілікті болғанда ауыр бүліністерге әкелмейді. Ұзаққа созылған ишемиядан кейін қанайналымның қалпына келуі (реперфузия), қорғаныстық тетіктер әлсіреген жағдайда, кардимиоциттерде некробиоздық өзгерістер туындатады. Митохондрийлік супероксиддисмутазаның белсенділігі төмендеуі ишемия мен реперфузия кезінде қатты байқалады. Осыдан митохондрийлардың мембраналарында липидтердің асқын тотығуы күшейіп, оларда биологиялық тотығу бұзылудан энергия өндірілуі одан сайын қатты кемиді.
Қан қатпаларын ерітетін емшараларды (фибринолиздік терапия) қолданып ишемияға ұшыраған миокард бөлігінде қанайналымды тез арада қалпына келтіруден кардиомиоциттердің қызметтері дұрысталады. Бірақ ишемиядан кейінгі реперфузия кешігіп қалпына келген жағдайда антиоксиданттық жүйесі әлсіреген кардимиоциттерде оттегінің бос радикалдары өндірілуін арттырып, жүрек жасушаларында некробиоздық өзгерістер туындатады және олардық ыдырап кетуін тездетеді. Сол себепті жүрек жасушаларын антиоксиданттық дәрілермен жеткілікті қамтамасыз ету тиімді болары анық.
Ишемия кезінде кардимиоциттердің мембранасында фосфолипаза ферментінің белсенділігі көтерілуінен цитолиз дамиды. Бұл ферменттердің әсерінен жасуша мембранасында лизофосфатидтер пайда болып, мембрананың өткізгіштігі көтеріледі. Фосфолипазаның әсерінен фосфолипидтерден көп қанықпаған арахидон қышқылы босайды. Ол липоксигеназа ферментінің қатысуымен тотығудан лейкотриендер түзіледі. Олардың бір тобы пептидлейкотриендер (ЛТС4, ЛТД4, ЛТЕ4) коронарлық артериялардың тегіс салалы ет талшықтарын жиырып, коронароспазм туындатады және жүректің жиырылу-босаңсу қызметтерін әлсіретеді. Лейкотриендердің екінші тобы (ЛТВ4, гидрооксиэйкозотетраен қышқылы – HETEs) түйіршікті лейкоциттерге хемотаксистік әсер етеді. Гранулоциттер лейкотриендердің өндірілуін одан сайын арттырады.
Стенокардия ұстамасы кезінде адренергиялық жүйенің белсенділігі артады. Осыдан кардиомиоциттерде аденилатциклаза ферменті әсерленуінен циклдік АМФ көптеп жиналуы саркоплазмада Са2+ қатты көбеюіне, жүрек етінің қызметтері бұзылуына және цитолиз дамуына әкеледі.
Дата добавления: 2015-10-28; просмотров: 387 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Жүрек соңылық жүктеме артуының маңызы | | | Миокард инфарктының патогенезі |