
Читайте также:
|
Визначальну роль у підтриманні водно-електролітного балансу відіграють мінералокортикоїди (альдостерон), нейрогіпофізарний гормон – вазопресин, а також атріопептид тощо.
Вазопресин (аргінін вазопресин, антидіуретичний гормон – АДГ) синтезується, як і окситоцин, в супраоптичному і паравентрикулярному ядрах гіпоталамуса, далі ці гормони транспортуються в задню частку гіпофіза, звідки і секретуються в кров. Основна функція АДГ – регулювання обміну води (підтримання постійного осмотичного тиску рідких середовищ організму), що відбувається в тісному зв’язку з обміном натрію. Ефекти вазопресину реалізуються за рахунок зв’язування гормону з двома типами рецепторів – V1 і V2. Стимулювання V2-рецепторів базолатеральної мембрани клітин збірних трубочок нефронів через вторинний посередник цАМФ призводить до підвищення проникності клітин для води. Цей процес забезпечує збереження в організмі води і утворення концентрованої сечі. Реабсорбована вода не виводиться і залишається в організмі людини, знижуючи осмоляльність плазми і сприяючи підтриманню як об’єму крові, так і загального об’єму рідини в організмі. Вплив АДГ на нирки проявляється при відносно низьких концентраціях гормону. При більш високих концентраціях гормон виявляє вазоконстрикторну дію, підвищуючи артеріальний тиск. Вазоактивні ефекти АДГ опосередковуються V1-рецепторами, локалізованими на непосмугованих м’язових клітинах стінок судин. Зв’язування АДГ з V1-рецептором призводить до активації фосфоліпази С, за участю якої утворюється інозитолтрифосфат і диацилгліцерол. Останній активує протеїнкіназу С, а інозитолтрифосфат мобілізує внутрішньоклітинний кальцій, що забезпечує скорочення м’язових клітин.
Секрецію АДГ стимулюють: гіперосмоляльність через осморецептори гіпоталамуса, гіповолемія через барорецептори каротидного синуса, перехід у вертикальне положення, стрес, біль, гіпоксія, гіперкапнія, стан тривоги. Пригнічують: гіпоосмоляльність, гіперволемія, алкоголь, α-адренергічні агоністи, глюкокортикоїди.
Отже, секреція АДГ залежить від осмоляльності сироватки крові, а також від об’єму циркулюючої крові (ОЦК) і артеріального тиску. Зменшення ОЦК на 5-10 % супроводжується значним збільшенням концентрації АДГ до величин, при яких гормон проявляє як виражену вазопресивну, так і антидіуретичну дію. При зниженні середнього артеріального тиску на 5 % або більше секреція АДГ дещо збільшується. Цей феномен частково пояснює підвищення вмісту АДГ під час сну.
Взаємодія між системами баро- і осморецепторів давно цікавить науковців. За звичайних умов, при невеликих коливаннях об’єму крові система осморецепторів є основним регулятором секреції АДГ. При зменшенні об’єму циркулюючої крові системи осмо- і барорецепторів функціонують інтегровано. Зменшення об’єму знижує осмотичний поріг, зсуваючи криву залежності рівня АДГ від осмоляльності вліво, тоді як при збільшенні об’єму – відзначається зсув її вправо. Значне зменшення об’єму крові супроводжується барорецепторною стимуляцією секреції АДГ, не зважаючи на гіпоосмоляльність. В результаті об’єм крові зберігається незмінним за рахунок тонічності.
При гіпосекреції АДГ або нездатності нирок реагувати на нього розвивається нецукровий діабет (поліурія, гіпоосмотична сеча, гіперосмоляльність, відчуття спраги)
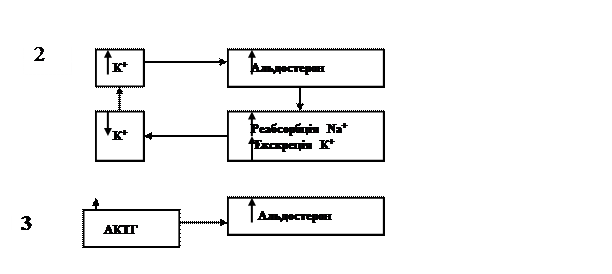
Альдостерон – основниймінералокортикоїд, регулює електролітний баланс і сприяє підтриманню нормального об’єму крові та артеріального тиску. Синтезується у корі наднирників у зовнішній, клубочковій, зоні, де відсутній фермент 17-гідроксилаза, необхідний для утворення кортизолу та андрогенів, а тому ця зона є основним місцем синтезу альдостерону. Альдостерон циркулює у крові в незв’язаному стані, тому період його піврозпаду не перевищує 15 хвилин. Клітинний механізм дії альдостерону, як і інших стероїдних гормонів, реалізується через цитозоль-залежні рецептори на рівні ядра. Цікаво, що ядерний рецептор мінералокортикоїдів однаково чутливий, як до кортизолу, так і до альдостерону. Хоч кортизол, як правило, присутній в значно вищих концентраціях, він зазвичай не активує мінералокортикоїдний рецептор. У дистальних канальцях нефрону альдостерон стимулює реабсорбцію Na+ та екскрецію K+ і Н+. Альдостерон збільшує кількість каналів, крізь які іони натрію реабсорбуються. Провідність апікальних відділів епітеліальних клітин для калію зростає, як і синтез Na+/K+-АТФ-ази, що створює електрохімічний градієнт для іонного обміну, стимульованого альдостероном. Кінцевим результатом дії альдостерону є обмін трьох іонів Na+ на два іони K+ і один іон Н+.
Секреція альдостерону контролюється трьома механізмами (схема 2). Головними регуляторами секреції альдостерону є концентрація калію в сироватці крові і активність ренін-ангіотензивної системи. Механізм стимулювання секреції альдостерону калієм до кінця не з’ясований, проте відомо, що високі концентрації калію (2), слугують потужним стимулом для секреції альдостерону. Низькі концентрації калію, все ж таки, не пригнічують секрецію альдостерону, стимульованої ренін-ангіотензивною системою або АКТГ. У регуляції секреції альдостерону АКТГ відіграє відносно невелику роль.
Ренін – протеолітичний фермент, що секретується гранулярними клітинами юкстагломерулярного апарату нирки. Секреція реніну збільшується у відповідь на зменшення об’єму крові, гіпотензію і стимулювання β1-адренергічних рецепторів. Зниження концентрації натрію в дистальних відділах нефрону, що виникають при зменшенні ОЦК, збільшують секрецію реніну. Послідовність подальших процесів, стимульованих реніном, що призводить до збільшення секреції альдостерону, представлена у схемі 2(1).
АКТГ стимулює секрецію альдостерону при активації гіпоталамо-гіпофізарно-кортикальної системи у відповідь на дію стресових факторів.

Дата добавления: 2015-10-31; просмотров: 135 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Схема 1. Механізм дії інсуліну | | | Схема 2. Механізми регулювання секреції альдостерону |