
Читайте также:
|
Не так давно был описан случай панкреатита, вызванный введением небольшой дозы кодеина. Однако авторы публикации считают, что развитие острого панкреатита в данном случае не должно расцениваться как возможное побочное действие этого препарата, поскольку данный пациент ранее перенес холецистэктомию [255]. Имеется описание случая развития панкреатита у ребенка на фоне лечения пенициллином [424].
Описано развитие повторных эпизодов развития ОП у 23-летнего мужчины предположительно неизвестной этиологии. При повторном, более подробном, сборе анамнеза стало известно, что все три эпизода ОП про-

|

|
| 58 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ |
изошли после употребления препарата пиритинол. Контролируемое введение дозы препарата вызвало у больного четвертый эпизод ОП. Кожные пробы с препаратом были отрицательными, однако было обнаружено, что пиритинол активировал CD4- и CD8-лимфоциты, что позволило авторам сделать вывод о возможном иммунозависимом механизме развития ОП на фоне приема этого препарата [454].
В литературе имеются данные о возникновении ОП на фоне приема статинов: аторвастатина [109, 345], флувастатина [271, 486], ловастатина [82, 398, 519], симвастатина [166, 326, 342, 405] и правастатина [89]. Следует отметить, что в этих исследованиях длительность лечения была различна: так, в исследованиях G. Belaiche и соавт., Т. Lons и соавт. [109, 326] отмечено развитие ОП в течение первых суток от начала терапии, в то время как в других исследованиях пациенты использовали статины в течение многих месяцев и даже лет перед развитием клинической картины панкреатита [354, 513]. Только в четырех исследованиях отмечено рецидиви-рование ОП на фоне повторного приема того же самого препарата, который вызвал ОП при предшествующем приеме [89, 398, 405, 486].
Кроме того, в двух опубликованных к настоящему моменту исследованиях показана ассоциация между комбинированной терапией салицилата-
Глава 2. Этиология и патогенез хронического панкреатита • 59
 ми и аторвастатином и острым панкреатитом [109, 133]. Однако существуют указания, что у части больных, получающих данную схему терапии, возможной причиной ОП является гиперлипидемия, микрохолелитиаз или другие факторы [345].
ми и аторвастатином и острым панкреатитом [109, 133]. Однако существуют указания, что у части больных, получающих данную схему терапии, возможной причиной ОП является гиперлипидемия, микрохолелитиаз или другие факторы [345].
Существуют данные о развитии панкреатита на фоне приема макролид-ных антибиотиков — эритромицина [205, 246, 257], кларитромицина [325, 407] и рокситромицина [172, 410, 449]. Панкреотоксичность глюкокорти-коидов все еще остается спорной, несмотря на несколько известных сообщений [179, 208, 410]. Существует даже специально введенный, но пока еще не общепринятый термин — «стероидный панкреатит», поскольку было доказано, что глюкокортикоиды способны моделировать внешнесекре-торную активность ПЖ, способствуя одновременно гиперкоагуляции, увеличению вязкости сока ПЖ [13].
Отмечено развитие ХП на фоне приема пропофола. Авторами отмечено повышение сывороточных уровней амилазы и липазы на фоне длительного приема препарата с редукцией их уровней после его отмены [399].
Существуют указания на возможность развития хронического кальци-фицирующего панкреатита при передозировке эргокальциферола [49].
2.2.5. Идиопатический панкреатит
Под идиопатическим ХП понимают клинические, морфологические и гистологические признаки, характеризующие ХП, без возможности идентификации этиологического фактора на момент исследования. Чаще он наблюдается у мужчин; соотношение частоты у мужчин и женщин составляет 7:1 [88].
Таким образом, при наличии повторных атак панкреатита без какой-либо видимой причины текущий эпизод классифицируется как идиопатический ХП (ОП), составляющий от 10 до 30 % от всех панкреатитов [124, 315, 487].
Согласно классификации TIGAR-0 выделяются ранний идиопатический ХП, поздний идиопатический ХП, тропический ХП и неклассифици-руемые случаи идиопатического ХП [142].
Выделить ранний (ювенильный) идиопатический ХП, развивающийся в возрасте 15—25 лет, и поздний (сенильный) идиопатический ХП, дебютирующей в возрасте 55—65 лет, предложили P. Layer и соавт. еще в 1994 г. [315]. Разделение авторами идиопатического ХП на две возрастные группы осуществлялось в результате строжайшего отбора пациентов с исключением больных, употребляющих алкоголь вне зависимости от его количества, и пациентов с подозрением на какую-либо другую причину развития ХП. Используя эти строгие критерии, P. Layer и соавт. получили достаточно гомогенные группы пациентов с идиопатическим ХП, которые позволили идентифицировать варианты с ранней и поздней манифестацией заболевания.
У больных идиопатическим ювенильным ХП кальцификация ПЖ, эк-зокринная и эндокринная недостаточность развиваются медленнее, чем у больных идиопатическим сенильным ХП, однако болевой абдоминальный синдром при ювенильной форме идиопатического ХП выражен сильнее. У больных идиопатическим сенильным ХП абдоминальный болевой синдром может отсутствовать в 50 % случаев. Обе формы кардинально отличаются от алкогольного ХП по значительно более медленным темпам кальцифи-кации ПЖ [315].
60 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ

 Недостаток диагностических критериев, медленное развитие кальцифи-кации и структурных изменений ПЖ порой не позволяют осуществлять раннюю диагностику ювенильного идиопатического ХП. По результатам одного из последних исследований [221], время между первым появлением признаков ХП и установлением диагноза идиопатического ХП составляет в среднем 5 лет.
Недостаток диагностических критериев, медленное развитие кальцифи-кации и структурных изменений ПЖ порой не позволяют осуществлять раннюю диагностику ювенильного идиопатического ХП. По результатам одного из последних исследований [221], время между первым появлением признаков ХП и установлением диагноза идиопатического ХП составляет в среднем 5 лет.
 Идиопатический сенильный хронический панкреатит был впервые описан A. Ammann в 1976 г. и выделен в отдельную нозологическую форму на основании достаточно высокой частоты патологических изменений в поджелудочной железе и ее протоковой системе в пожилом возрасте (цит. по [225]). Однако необходимость выделения сенильного панкреатита в отдельную нозологическую форму до сих пор не определена. Имеются доказательства снижения функции ПЖ у пожилых людей [493]. По крайней мере, в отдельных случаях экзокринная недостаточность ПЖ может быть объяснена старением [312], хотя необходимо проведение дополнительных исследований [102]. Общепризнанно, что многие пожилые люди страдают трофологической недостаточностью вследствие мальабсорбции. В то же время существуют данные, что экзокринная функция ПЖ, по всей видимости, не изменяется с возрастом [244]. Интересен и тот факт, что частота случаев острого панкреатита возрастает в 200 раз среди лиц 65 лет и старше [335].
Идиопатический сенильный хронический панкреатит был впервые описан A. Ammann в 1976 г. и выделен в отдельную нозологическую форму на основании достаточно высокой частоты патологических изменений в поджелудочной железе и ее протоковой системе в пожилом возрасте (цит. по [225]). Однако необходимость выделения сенильного панкреатита в отдельную нозологическую форму до сих пор не определена. Имеются доказательства снижения функции ПЖ у пожилых людей [493]. По крайней мере, в отдельных случаях экзокринная недостаточность ПЖ может быть объяснена старением [312], хотя необходимо проведение дополнительных исследований [102]. Общепризнанно, что многие пожилые люди страдают трофологической недостаточностью вследствие мальабсорбции. В то же время существуют данные, что экзокринная функция ПЖ, по всей видимости, не изменяется с возрастом [244]. Интересен и тот факт, что частота случаев острого панкреатита возрастает в 200 раз среди лиц 65 лет и старше [335].
В целом, группа идиопатического панкреатита отличается крайней клинической неоднородностью, в частности непонятны причины преимущественного заболевания идиопатическим ХП в детском, юношеском и пожилом возрасте. Каковы же возможные причины этого феномена? Ответ на этот вопрос получен за последние 10 лет, когда представленность так называемого идиопатического ХП в структуре этиологических причин развития ХП значительно уменьшилась. Это связано с фундаментальными открытиями в панкреатологии, генетике, а также с совершенствованием диагностических методик, позволяющих достоверно выявлять у больных идиопатическим ХП причины развития заболевания: билиарный микроли-тиаз, дисфункцию сфинктера Одди, наследственные заболевания и аномалию развития ПЖ, а также с расшифровкой роли аутоиммунной патологии в патогенезе ХП.
Наиболее частой причиной панкреатита, выявляемой при детальном обследовании у больных с установленным исходным диагнозом идиопатического ХП, является микрохоледохолитиаз [99, 287]. Как правило, асимптоматические конкременты холедоха длительное время могут оставаться недиагностированными, пока не возникнет эпизод билиарной колики, механической желтухи или ОП, что потребует детального обследования.
В двух исследованиях больных идиопатическим ХП, проведенных в Сиэтле (США) и Испании, было выявлено, что большинство пациентов (до 70 %) причиной развития ХП имели билиарный микролитиаз. Значительная часть из этих больных ответили на консервативное (препараты урсоде-зоксихолевой кислоты) и оперативное лечение (холецистэктомия, эндоскопическая папиллосфинктеротомия) сокращением частоты обострений ХП [319, 414].
По данным R. P. Venu и соавт. [495], после проведенных ЭРХПГ и манометрии сфинктера Одди у больных идиопатическим ХП в 38 % случаев выявлена причина заболевания (рис. 2.9). В аналогичных исследованиях М. Kaw и G. J. Brodmerkel [287J, использовавших ЭРХПГ, маномет-рию сфинктера Одди и микроскопию желчи, причина ХП установлена у
Глава 2. Этиология и патогенез хронического панкреатита • 61

 79 % больных. Так, у 21 % больных предположительно идиопатическим ХП был выявлен папиллярный стеноз, в 5 % случаев — холедохолитиаз, микрокристаллы желчи обнаружены у 50 % больных, дисфункция сфинктера Одди у больных с сохраненным желчным пузырем и после холецистэктомии—в 31 и 47 % случаев соответственно.
79 % больных. Так, у 21 % больных предположительно идиопатическим ХП был выявлен папиллярный стеноз, в 5 % случаев — холедохолитиаз, микрокристаллы желчи обнаружены у 50 % больных, дисфункция сфинктера Одди у больных с сохраненным желчным пузырем и после холецистэктомии—в 31 и 47 % случаев соответственно.
Частота холедохолитиаза у больных идиопатическим ХП способствовала появлению и укреплению точки зрения, что у таких пациентов даже при отсутствии конкрементов в желчном пузыре по данным комплексного обследования возможно проведение варианта пробного лечения посредством холецистэктомии, т. е. лапароскопическая холецистэктомия использовалась как диагностический критерий. Данная тактика вряд ли может быть оправданна, особенно в группе с сенильным идиопатическим ХП, где зачастую имеется коморбидный фон (сердечно-сосудистая патология, неврологические заболевания и многое другое), и подобная «эмпирическая терапия» имеет очень высокий операционный риск. Однако, существуют свидетельства, что
у многих больных идиопатическим ХП после проведенной лапароскопической холецистэктомии по поводу хронического бескаменного холецистита отмечено прекращение рецидивирующего течения ХП. В ряде случаев ин-траоперационно был обнаружен холедохолитиаз, который не удавалось диагностировать при помощи множества предоперационных обследований [99]. При этом сохраняющиеся после холецистэктомии рецидивы панкреатита рассматриваются как следствие гипертензии сфинктера Одди [203], либо других причин, в частности опухолей фатерова сосочка и терминального отдела холедоха, аномалий развития (киста холедоха, pancreas divisum и др.) [99].
Так, J. Sahel и соавт. отметили, что одной из причин идиопатического панкреатита была pancreas divisum, которая выявлялась у 21 % больных [420], что было достоверно выше, чем частота данной аномалии среди всех лиц, перенесших ЭРХПГ (5 %). Аналогичные данные представил J. М. Richter, свидетельствуя, что в 19 % случаев идиопатический ХП был обусловлен расщепленной ПЖ, в то время как pancreas divisum наблюдалась только у 5 % лиц без панкреатита, обследованных при помощи ЭРХПГ [413]. Эти наблюдения позволяют заключить, что pancreas divisum может быть одной из причин, объясняющих развитие панкреатита в группе больных идиопатическим ХП. В то же время по данным М. Kaw и G. J. Brod-merkel [287] pancreas divisum выявлена только у 6 % больных идиопатическим ХП.
Не так давно появились данные, что у 20—40 % пациентов с ранним
62 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
 началом идиопатического ХП могут присутствовать мутации SPINK1 [393, 509]. Роль мутаций гена ПИТ в качестве первопричины панкреатита у больных идиопатическим ХП были подтверждены в дальнейших исследованиях [393, 509].
началом идиопатического ХП могут присутствовать мутации SPINK1 [393, 509]. Роль мутаций гена ПИТ в качестве первопричины панкреатита у больных идиопатическим ХП были подтверждены в дальнейших исследованиях [393, 509].
В то же время, согласно данным исследований, проведенных в Италии Е. Gaia и соавт. (2002), N34S мутации в PSTI-гене были выявлены только у 3,9 % больных идиопатическим ХП, причем авторами было отмечено, что данная мутация не имеет никакой связи со временем манифестации заболевания и клиническим течением ХП [222]. P. Salacone и соавт. сообщают о выявлении N34S мутации среди больных идиопатическим ХП с частотой 4,1 % [423].
Проводились исследования, посвященные изучению возможности развития идиопатического ХП в результате мутаций PRSSl-гена. В одном из исследований, включавшем 221 пациента с идиопатическим ХП (отсутствие семейного анамнеза), было выявлено только три случая мутаций: один - с R122H и два - с A16V [148].
Генетический фон также был исследован у больных идиопатическим ювенильным ХП, заболеванием, которое весьма похоже в клиническом плане на НП [480]. Ш22Н-мутация была обнаружена у одного пациента идиопатическим ювенильным ХП, так же как и мутация A16V. Результаты этих исследований показывают, что в ряде случаев скринин-говое обследование больных идиопатическим ХП может выявить наследственный характер заболевания, связанный с мутациями гена ка-тионического трипсиногена, протекающие латентно у родственников больного.
Существуют данные, что у части больных идиопатическим ХП возможны другие этиологические факторы — гиперкальциемия, возникающая у 90 % больных гиперпаратиреоидизмом, и гипертриглицеридемия. Среди определенных факторов развития ХП предполагается наличие воздействия на ПЖ различных препаратов, преимущественно гомеопатических и нели-цензированных средств. Также возможно применение запрещенных и наркотических веществ, используемых зачастую наркоманами в токсических дозах, воздействие которых на ПЖ еще не изучено. Среди больных ХП, злоупотребляющих алкоголем, часто встречаются пациенты, категорически отрицающие употребление алкоголем, и очередной эпизод обострения заболевания может быть расценен как идиопатический ХП. При системных заболеваниях соединительной ткани нередко встречается ишемия в микрососудистом русле, в том числе и в паренхиме ПЖ, что может клинически проявиться атакой панкреатита.
Мы считаем, что при обследовании больного идиопатическим ХП после исключения всех возможных причин развития заболевания необходимо выполнять генетическое исследование. В литературе бытует мнение, что большинство пациентов желают знать свой генетический статус относительно этой болезни [143].
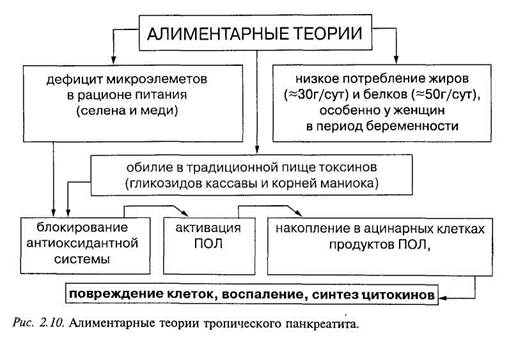
Тропический панкреатит остается одним из главных вариантов ХП в некоторых странах (Индонезия, Южная Индия, тропическая Африка, Латинская Америка). Тропический панкреатит не связан с приемом алкоголя и встречается у детей и молодых людей (чаще до 20 лет) обоих полов [43]. До последнего времени развитие тропического ХП связывали с особенностями рациона больных в этом регионе, в частности с низким потреблением жиров (приблизительно 30 г в день) и белков (около 50 г в день); особенное значение придавали недоеданию матерей в период беременности [49, 389, 430].
|
| Глава 2. Этиология и патогенез хронического панкреатита • 63 |
Существует мнение, что недостаток микроэлементов (селена и меди) и наличие в пище токсинов (например, гликозидов кассавы и корней маниока) являются дополнительными этиологическими факторами развития тропического панкреатита [13, 430]. Известно, что в 100 г кассавы, употребляемой наиболее бедным контингентом многих афро-азиатских стран, содержится 65 мг токсичных гликозидов, реагирующих с соляной кислотой желудочного сока с образованием гидроциановой кислоты. Фермент родо-наза действует на гидроциановую кислоту, приводя к образованию в присутствии адекватных количеств метионина и цистина трицианатов, которые ингибируют большое количество ферментов, в том числе супероксид-дисмутазу — важный компонент антиоксидантной системы организма [395]. Таким образом, патогенез тропического ХП можно частично объяснить дефицитом антиоксидантов при наличии вторичной дисфункции эндогенной антиоксидантной системы на фоне большого содержания циано-генов в пище (рис. 2.10).
В настоящее время описаны две клинические формы тропического ХП. Клиническими проявлениями тропического кальцифицирующего ХП являются рецидивирующий болевой абдоминальный синдром с быстрым присоединением внешнесекреторной недостаточности на фоне выраженной кальцификации ПЖ. В дальнейшем присоединяется сахарный диабет. Фиброкалькулезный панкреатический диабет манифестируется развитием инкреторной недостаточности, сахарный диабет у этих больных служит первым и главным признаком заболевания [417].
На сегодняшний день представления об этиопатогенезе тропического ХП изменились. Исследователи все чаще склоняются к наследственной природе заболевания, продолжая поиски возможных внешних и других причин [417], результаты некоторых из них мы рассмотрим ниже. Однако к настоящему моменту этиологическая принадлежность группы тропических панкреатитов до конца не ясна, и мы в соответствии с классификаци-
64 • ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
 ей TIGAR-O будем рассматривать тропический панкреатит в группе идио-патических панкреатитов.
ей TIGAR-O будем рассматривать тропический панкреатит в группе идио-патических панкреатитов.
В целом, мутации гена ПИТ находят с частотой до 50 % случаев у пациентов с тропическим кальцифицирующим ХП [141, 416]. Недавно было показано, что мутация N34S увеличивает вероятность развития фиброкаль-кулезного панкреатогенного диабета у лиц в индийском регионе, хотя не известно, является ли эта мутация непосредственной причиной развития ХП [256].
Наиболее объемными исследованиями, опубликованными в последнее время и посвященными исследованию наличия №48-мутаций у больных тропическим ХП, можно считать исследования A. Schneider и соавт., проведенные в Бангладеш. Авторами были обследованы 22 пациента с фиб-рокалькулезным панкреатическим диабетом и 15 больных тропическим кальцифицирующим ХП. Ю48-мутация была выявлена в 55 % случаев при фиброкалькулезном панкреатическом диабете, что было достоверно чаще (р < 0,00 001), чем в контрольной группе из здоровых лиц (1,3 %), и у 20 % больных тропическим кальцифицирующим ХП, что также достоверно превышало уровень контрольных значений (р = 0,04). Уровень прочих мутаций гена ПИТ (P55S, Y54H) у больных тропическим панкреатитом достоверно не отличался в сравнении с контрольной группой. Полученные результаты позволили авторам сделать заключение, что мутация N34S SPINK1 увеличивает риск развития фиброкалькулезного панкреатического диабета и тропического кальцифицирующего панкреатита [435].
По данным исследований Е. Bhatia, проведенных в северной Индии, было обследовано 66 больных тропическим кальцифицирующим ХП, в том числе 49 больных с развившимся сахарным диабетом и 92 добровольца контрольной группы. У 44 % больных тропическим панкреатитом выявлены №48-мутации, причем у 14 % больных тропическим ХП мутация была гомозиготной. Напротив, в контрольной группе Ю48-мутация выявлена только у 2,2 % лиц, причем во всех случаях контроля мутации были гетерозиготными. Авторами было определено, что тяжесть панкреатита и наличие диабета достоверно не различались в группах больных тропическим ХП с N34S мутацией либо без нее [118].
Дата добавления: 2015-10-21; просмотров: 72 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Основные этиологические формы панкреатитов 3 страница | | | Редкие этиологические формы ХП |