
|
Читайте также: |
Из всех спонтанно возникших пор-токавальных анастомозов наибольшее клиническое значение имеет обширное под слизистое венозное сплетение пищевода и кардиального отдела желудка, кровотечение из которого во многом определяет течение и прогноз портальной гипертензии. Если нет варикозного расширения вен пищевода и желудка и кровотечения из них, то портальная гипертензия не имеет клинического значения [Sher-lok S., 1990]. Кровотечению из варикозных вен пищевода способствует особенность анатомического строения вен пищеводно-желудочного перехода, через которое осуществляется связь между портальным и системным кровообращением. Вены пищевода располагаются в 4 слоя: внутри-эпителиальные сосуды, поверхностное венозное сплетение, глубокие вены подслизистого слоя и перфорирующие вены [Kitano S. et al., 1986]. При этом возможно, что существенную роль играют колебания давления на границе положительного внутри-брюшного и отрицательного внут-ригрудного давления или же пепти-ческое действие желудочного сока и ряд еще неизвестных факторов.
Чаще всего первое кровотечение наступает неожиданно, сопровождается кровавой рвотой и настолько массивно, что существует непосредственная угроза жизни больного. Рвота кровью у пациента с клинической картиной портальной гипертензии
не обязательно связана с кровотечением из варикозных вен. У 8—17 % больных оно может быть осложнением других заболеваний пищевода и желудка. Поскольку тактика лечения может быть различной, необходимо проведение экстренной эзофагогаст-роскопии.
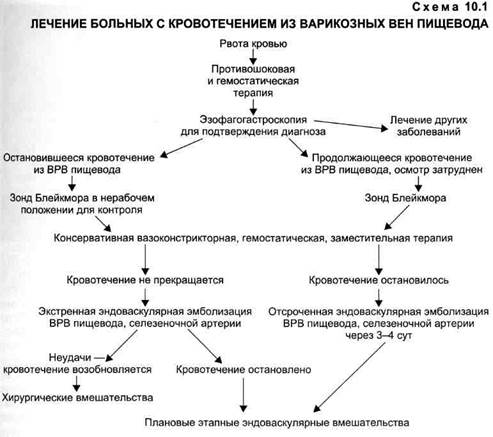
Выбор средств борьбы с пищеводным кровотечением при портальной гипертензии достаточно широк. Из множества предложенных методов в настоящее время находят применение консервативная терапия с включением вазоконстрикторов и стерилизации кишечника, тампонада обту-рирующими баллонами Блейкмора, Сенгстакена—Блейкмора или Лин-тона, эндоскопические и эндоваску-лярные методы и, наконец, экстренные хирургические вмешательства. Объем помощи и порядок ее применения отличаются в различных лечебных учреждениях. Схема лечения пищеводных кровотечений, принятая в нашей клинике (схема 10.1), предусматривает временную остановку кровотечения с помощью баллонной тампонады и медикаментозной терапии, окончательный гемостаз с последующими плановыми мероприятиями, с целью профилактики рецидива кровотечения.
Медикаментозная терапия направлена прежде всего на стабилизацию кровообращения, коррекцию крово-потери и нарушенного гомеостаза, профилактику развития печеночной недостаточности. Противошоковые мероприятия дополняются вазоконс-трикторной терапией. Назначение таких препаратов, как вазопрессин,
|
глицилпрессин, вызывает сокращение артериол органов брюшной полости, в результате уменьшается портальный кровоток и снижается давление в воротной вене, что способствует остановке кровотечения из варикозных вен пищевода. Несколько отличаются по механизму действия, но преследуют ту же цель такие препараты, как сомастатин, нитроглицерин, октреотид, метоклопрамид. Эффективность применения этих препаратов, их переносимость и количество осложнений различны, но объединяющим моментом является довольно высокий уровень рецидивов и летальности [Черкасов В.А. и др., 1997].
Так, использование вазопрессина при лечении кровотечений из варикоз-но-расширенных вен пищевода позволяет добиться гемостаза в 28—73 %
случаев, при этом рецидивы наблюдаются у более чем 50 % больных с летальностью 27—93 % [Мержанов А., 1989; Holman J., 1980]. Применение баллонной тампонады приводит к остановке кровотечения в 73—91 % случаев, однако у 46—62 % пациентов наступает рецидив с летальностью 20-51 % [Joffe S., 1983; Schiff E., 1984]. У 10—50 % больных отмечаются осложнения, связанные с применением зондов. В связи с этим медикаментозная терапия и баллонная тампонада в настоящее время используются как временная мера (рис. 10.25).
Эндоскопический метод направлен на склерозирование стенки пищевода (рис. 10.26). Инъекция фле-боцида под слизистую оболочку пищевода вызывает отек и сдавление варикозно измененной вены. Через

Рис. 10.25. Применение зонда-обтуратора Blakmore—Sengstaken при кровотечении из варикозных вен пищевода.
несколько недель заканчивается рубцевание, склероз, которые окончательно выключают вены из кровотока. Инъекции повторяют несколько раз. При этом если после второй се-
рии инъекции кровотечение рецидивирует, то дальнейшее лечение этим методом считается бесполезным. В последнее время все более широкое применение находит метод эндоскопического лигирования варикозных вен пищевода. Эндоскопическое склерозирование и лигирование варикозных вен пищевода позволяют остановить кровотечение у 77—95 % больных, рецидивы наблюдаются в 12,2— 30,5 % случаев, с летальностью 10— 45 % [Калита Н.Я. и др., 1995; Llach J. et al., 1998]. Таким образом, эффективность экстренных эндоскопических вмешательств превосходит результаты применения вазоактивных препаратов и/или баллонную тампонаду. Методы склеротизации и лигирования носят, однако, паллиативный характер, нередко их применяют в качестве подготовки к операции. Кроме того, в 2—22 % случаев имеют место различные осложнения с летальностью около 1 % [Sherlock S., 1990].
Это значит, что хирурги пока еще лишь с 50—60 % вероятностью могут устранить опасность, нависающую над больным с циррозом печени. При этом даже самое эффективное консервативное лечение не дает возможности достигнуть более чем 10— 20 % выживания.

|
Рис. 10.26. Эндоскопическая склеротерапия варикозных вен пищевода. Ин-травазально вводят скле-розирующий препарат с помощью инъектора [по Shellong H. et al., 1987].

|

|
Рис. 10.27. Селективная чреспеченочная флебография варикозных вен пищевода через левую желудочную вену до их эм-болизации.
Рис. 10.28. Флебография после эмболиза-ции левой желудочной вены. Варикозные вены не контрастируются. Стрелкой обозначена спираль в левой желудочной вене.
Показанием к хирургическому вмешательству в основном считают неэффективность всех перечисленных методов лечения. Кровотечение можно остановить с помощью экстренного портокавального шунтирования [Orloff M. et al., 1994]. Применение шунтирующих операций возможно при хорошей функции печени (классы А и В по Child). Летальность, а также частота развития энцефалопатии значительны в группе С. Поэтому в последние годы все большее распространение среди хирургических способов остановки кровотечения находят методы экстренного пересечения пищевода сшивающими аппаратами. Транссекия пищевода технически проста, сохраняет портальную перфузию и обеспечивает немедленный гемостаз [Диденко В.Н., 1995; McCormic P. et al., 1992]. Недекомп-рессионные методы операций не показаны в профилактических целях, поскольку обычно в течение 2 лет варикозное расширение вен рецидивирует и часто осложняется кровотечением. Другим недостатком является необходимость лапаротомии, кото-
рую обычно плохо переносят больные с массивным асцитом. Альтернативой хирургическим методам остановки кровотечения являются эндоваску-лярные вмешательства, выполняемые из латерального либо трансюгуляр-ного доступов.
Трансюгулярное внутрипеченоч-ное портосистемное шунтирование приводит к уменьшению портального давления приблизительно на 50 %, частота рецидивов в течение года составляет от 5 [Sanyal A. et al., 1994] до 19 % [La Berge J. et al., 1993]. Стойкому лечебному эффекту препятствуют такие осложнения, как окклюзия стента и развитие печеночной энцефалопатии.
Транспеченочная эмболизация варикозных вен (рис. 10.27; 10.28) имеет ряд преимуществ, характерных для хирургической транссекции, поскольку сохраняется естественная перфузия крови по воротной вене. Облитерация вен пищевода повышает портальное давление на 100— 120 мм вод.ст., что может быть устранено одновременной эмболизаци-ей селезеночной артерии [Ким В.Ф.,
1988]. В ряде случаев чреспеченоч-ный катетер может быть использован для длительной регионарной ин-фузионной терапии, снижающей риск развития печеночной недостаточности, а также для повторной эм-болизации вен пищевода и желудка при развитии раннего рецидива кровотечения. Госпитальная летальность, как показывает опыт нашей клиники, среди больных с деком-пенсированной портальной гипер-тензией составляет 29,5 % с частотой ранних рецидивов 4,9 %. Непосредственные результаты лучше в группе пациентов, которым проводилась адекватная корригирующая терапия в течение 3—4 сут и выполнялись отсроченные эндоваскулярные вмешательства.
Некоторые авторы считают, что постанавливаемое кровотечение и терминальная стадия заболевания печени являются показанием к трансплантации органа [Ewaga H. et al., 1994].
Наблюдение за большим контингентом больных в нашей клинике, перенесших кровотечение из варикозных вен пищевода, показывает, что результаты во многом зависят от функциональных резервов печени. О прогнозе исхода лечения больного можно скорее судить на основании физического состояния больного и его психического статуса, чем исходя из лабораторных данных. Больной, который и во время острого кровотечения сохраняет ясное сознание, не дезориентирован, не производит характерного хлопающего движения пальцами, если удастся остановить кровотечение, будет иметь хороший прогноз. Такие больные обычно хорошо переносят и большую операцию. Кахектичные, дезориентированные, конфабулирующие больные с большим скоплением асцитической жидкости и хорошо видимой желтухой при кровотечении не могут иметь хороший прогноз, независимо от способа его остановки.
Дата добавления: 2015-10-21; просмотров: 85 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Лечение | | | Печеночная энцефалопатия |