
|
Читайте также: |
Показання:
1. Перелом.
2. Суглоб після вправляння вивиху.
3. Розтягання: чи розривши розтягання зв'язувань.
4. Розтягання: чи розривши розтягання чи м'язів сухожиль.
5. Післяопераційна імобілізація.
Протипоказання:
1. Абсолютні: відсутні.
2. Відносні: травми, що супроводжуються відкритими чи інфікованими ранами, необхідно шинувати зйомними шинами, що дозволяє обробляти м'які тканини.
Анестезія:при великій травмі - седативні препарати внутрівенно.
 Оснащення:
Оснащення:
1. Бинт у рулоні.
2. Гіпс.
3. Тепла вода.
4. Бандажі Эйса.
5. Одноразові рукавички.
Положення:
1. Гомілковостопний суглоб/ступня: кут 90° між ступнею і гомілкою, нейтральне положення у відношенні розвороту ступні.
2. Колінний суглоб: згинання на 15-20°.
3. Плечовий суглоб: кінцівка спочиває на бічній поверхні тулуба.
4. Ліктьовий суглоб: кут 90° між плечем і передпліччям, нейтральне положення між пронацією і супінацією.
5. Променевозап’ясний суглоб: нейтральне положення між пронацією і супінацією, зап'ястя розігнуте на 20-30°.
6. Великий палець: положення зап'ястя описане вище, великий палець відведений на 45°, зігнуть на 30°.
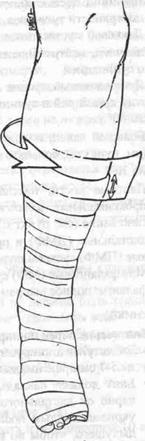
7. П'ясткові кісти, п'ястно-фаланговий (ПФ) суглоб проксимальні фаланги: положення зап'ястя описане вище, ПФ суглоб зігнуть на 90° дистальні (ДМФ) і проксимальні міжфалангові (ПМФ) суглоби цілком спрямлені. Мал.99. Бінтування.
8. Міжфалангові (МФ) суглоби, середні/дистальні
фаланги: повне випрямлення в МФ суглобах.
Алгоритм виконання:
1. Бинтування перед шинуванням (Мал.99):
• Забинтуйте шинуванням зону і здорові ділянки на 5-7 см проксимальніше і дістальніше.
• Бинт повинен накладатися рівномірно циркулярно від дистального кінця до проксимального, укриваючи кожним наступним туром 50% попереднього, щоб принаймні двома шарами огорнути всю зону ушкодження.
• Накладайте додаткові шари на кісткові виступи.
• Під час бинтування кінцівка повинна знаходитися в остаточному положенні для шинування, щоб запобігти зминанню бинта в складках згинаючої поверхні суглоба.
2. Гіпсування.
• Загальне правило: при переломі виробляється іммобілізація одного суглоба вище й одного суглоба нижче зони ушкодження.
• Виготовлена в промислових умовах може бути обмірювана й обрізана до необхідних розмірів.
• Для формування гіпсової шини потрібно накладати 10-12 шарів гіпсового бинта на верхні кінцівки і 12-15 шарів на нижні кінцівки.
• Гіпсові бинти занурюються у воду кімнатної температури чи злегка підігріту.
• Гіпсовий бинт злегка віджимається чи обтрушується для видалення надлишків води.
• Шина накладається на бинт, але не прямо на шкіру. Шина утримується на місці асистентом чи пацієнтом.
3. Обгортання Эйса.
• Оберніть бандаж Эйса з легким стисканням навколо шини.
• Обгортання Эйса не повинне бути занадто тугим, щоб не викликати стискання вен.
• Утримуйте кінцівку в необхідному положенні поки шина не затвердіє (приблизно 5-10 хвилин для фібергласу, 10-15 хвилин для гіпсу).
Спеціальні шини
1. Задня ліктьова шина (Мал. 100)
• Почніть накладати шину
шириною 10см із задньої поверхні плеча через задню поверхню ліктьового суглоба.
• Продовжуйте шинування по ліктьовому краю передпліччя і кисті до проксимального краю п’ястно-фалангового суглоба.
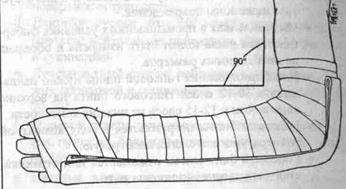
Мал. 100. Задня ліктьова шина.
2. У-образна шина для передпліччя (Мал. 101)
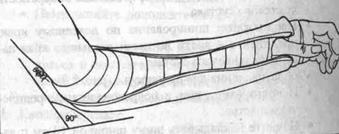 • Використовуйте при ушкодженнях передпліччя/зап'ястя.
• Використовуйте при ушкодженнях передпліччя/зап'ястя.
• Почніть накладати шину шириною 10см з долоні від рівня п’ястно-фалангових суглобів.
• Продовжуйте шинування нагору по дорзальній стороні передпліччя навколо ліктьового суглоба, зігнутого на 90°, потім
Мал. 101. У-образна шина для передпліччя.униз по внутрішній поверхні
передпліччя і кисті до проксимального краю п’ястно-фалангових суглобів.
• Переконайтеся, що шина не обмежує рухів у п’ястно-фалангових суглобах.
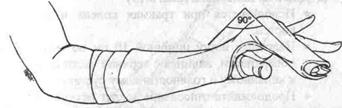
3. Ліктьова желобкувата шина (Мал. 102).
• Використовується при травмах четвертої і п'ятої п'ясткових чи фалангових кісток.
• Накласти смугу шириною 8-10 см від ліктьової поверхні проксимальної частини передпліччя уздовж ліктьової поверхні мізинця.
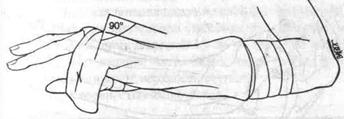
Мал. 102. Ліктьова желобкувата шина.
• Обігніть край навколо дорзальної і внутрішньої поверхонь кисті і 4 і 5 пальців.
• Додайте зап'ястю нейтральне положення між супінацією і пронацією і розігніть його на 20-30°.
 4. Променева желобкувата шина (Мал.103).
4. Променева желобкувата шина (Мал.103).
• Використовується при травмах 2 і 3 п'ясткових кісток чи пальців.
• Накладається гіпс на край
Мал. 103. Променева желобкувата шина.променевої кістки, як описано
вище для ліктьової поверхні,
прорізавши отвір для полегшення рухів великого пальця.
• Іншим способом, накладається 2 роздільні смуги шириною 5-8 см на дорзальну поверхню кисті і пальців.
5. Колосовидна шина великого пальця (Мал. 104 ).
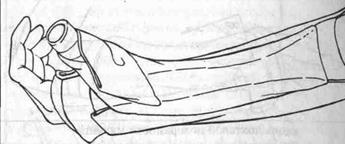 • Накладаєте У-образну шину, як описано вище.
• Накладаєте У-образну шину, як описано вище.
• Додатково додайте смугу шириною 7.5 см від верхньої частини передпліччя, уздовж променевої поверхні, потім навколо великого пальця.
• Шина повинна закривати міжфаланговий суглоб великого пальця.
Мал. 104. Колосовидна шина великого пальця.
6. Довга шина ноги
• Використовується при травмах коліна і гомілкових кісток.
• Накладаєте шину шириною 10 см по медіальній поверхні, починаючи з верхньої частини стегна вниз до колінного і гомілковоступневого суглоба.
• Продовжуйте гіпсування навколо п'яти і нагоруполатеральній поверхні гомілковоступневого іколінного суглобів до латеральної поверхні верхньої частини стегна.
• Гіпсова пов'язка повинна мати форму букви Г.
• Для додаткової стабільності накладіть гіпсову шину шириною 15см по задній поверхні від верхньої частини стегна, через гомілку до підошовної поверхні ступні.
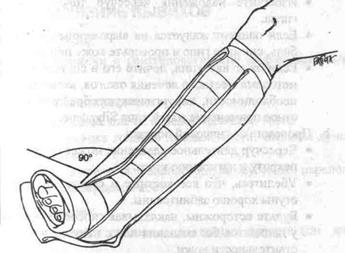 7. Шина гомілковостопного суглоба (Мал. 105)
7. Шина гомілковостопного суглоба (Мал. 105)
• Застосовуйте при ізольованих травмах гомілковоступневого суглоба.
• Накладіть смугу гіпсу шириною 10 див, починаючи по медіальній поверхні від верхньої частини гомілки, продовжуючи вниз до гомілковоступневого суглоба, навколоп'яти і нагору по латеральній поверхні гомілково-ступневого суглоба і гомілки.
• Для додаткової міцності накладіть гіпсову шину шириною 15 см на задню поверхню від
верхньої частини гомілки вниз по гомілці і підошовній поверхні
Мал. 105. Шина гомілковостопного суглоба. ступні.
Ускладнення і їх усунення:
1. Опіки: затвердіння шини супроводжується екзотермічною реакцією і може
викликати опік підлягаючої ділянки шкіри.
• Переконайтеся, що шкіра добре забинтована.
• Ніколи не використовуйте гарячу воду для зволоження гіпсових бинтів.
• Уникайте накладення надто товстого шару гіпсу.
• Якщо пацієнт скаржиться на виражені жар чи біль, зніміть гіпс і перевірте
шкіру під ним.
• Якщо опік наступив, лікуйте його відповідно до методів місцевого
лікування опіків, включаючи, при необхідності, хірургічну обробку і місцеве застосування мазей.
2. Пролежні від гіпсової пов'язки: надто тривале стискання може привести до
некрозу і нагноєння шкіри.
• Переконайтеся, що всі кісткові і сухожильні виступи добре забинтовані.
• Будьте обережні, накладаючи гіпсові пов'язки у пацієнтів без свідомості чи
з порушенням чутливості шкіри.
• Якщо пацієнт скаржиться на пекучий біль чи дискомфорт, зніміть гіпс і огляньте шкіру.
• Якщо гіпсова пов'язка видає гнійний запах чи просочується відокремлюваним, негайно зніміть гіпс і огляньте шкіру.
• Якщо з'явилася рана, лікуйте її за правилами місцевого лікування ран.
• Уникайте стискання пальцями гіпсової пов'язки в процесі її затвердіння.
3. Контрактура суглоба: тривала іммобілізація може привести до укорочення
зв'язок і сухожиль, якщо їм було додано неправильне положення.
• Перевірте ще раз положення гіпсової пов'язки, коли вона затвердіє.
• Уникайте іммобілізації довше, ніж на 3 тижні при травмах плечового і ліктьового суглобів, від 6 до 8 тижнів при травмах іншої локалізації.
• Якщо контрактура розвилася, негайно починайте фізіолікування.
• Консультуйтеся з ортопедом.
7.4. Алгоритм вправлення вивихів
Показання: Клінічно і рентгенологічно підтверджений вивих.
Протипоказання:
1. При вивиху плеча: перелом плечової кісти (Мал.106).
2. При вивиху голівки променевої кісти: перелом променевої кісти.
3. При вивиху в гомілковоступневому суглобі: перелом великоберцової кістки.
Анестезія: внутрішньовенне введення седативних засобів.
Знеболювання: ненаркотичні знеболювальні препарати, наприклад «Кеторол» (амп. по 1,0мл (30мг) і табл. 10мг).
Обладнення:
1. Вивих плеча: шина плеча.
2. Вивих передпліччя: хустковапов'язка.
3. Вивих у гомілковостопному суглобі.
4. Бинт у рулоні.
5. Гіпс/фіберглас.
6. Тепла вода.
7. Одноразові рукавички.
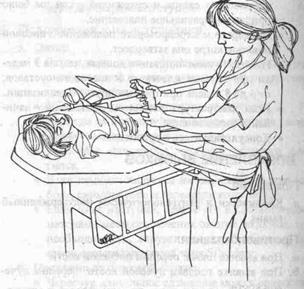 Мал. 106. Вправлення вивиху плеча Мал.107. Вивих голівки променевої кістки.
Мал. 106. Вправлення вивиху плеча Мал.107. Вивих голівки променевої кістки.
Положення:
1. Вивих плеча (Мал.107):
• Пацієнт укладається на спину на операційному столі з піднятим на 30° головним кінцем.
• Операційний стіл повинний бути на рівні пояса лікаря, що виконує вправляння.
• Ушкоджена рука пацієнта повинна розташовуватися в краю столу.
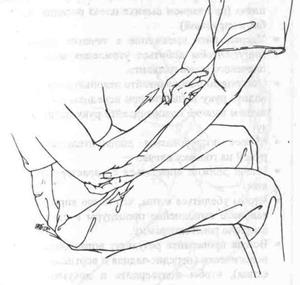
2. Вивих голівки променевої кістки:
• Пацієнт зручно всідається,кисть вивихнутої руки укладається йому на коліна.
3. Вивих у гомілковостопному суглобі:
• Пацієнт усідається на операційний стіл, звісивши ноги з краю столу.
Техніка:
1. Вивих плеча (Мал. 106).
· оберніть простирадло навколо тулуба пацієнта і прив'яжіть до поруччя операційного столу з протилежної сторони;
· друге простирадло повинне бути вільно обв'язане навколо талії лікаря, що виконує процедуру;
· помістите передпліччя ушкодженої кінцівки усередину петлі з простирадла, обгорненої навколо талії лікаря, зігнувши ліктьовий суглоб пацієнта на 90°;
· повільно відхиляйтеся, переносячи назад вагу свого тіла, щоб створити подовжнє витягнення руки пацієнта, відведеної на 30° і ротованої до внутри на 15-30° при передньому вивиху плеча (при задньому вивиху плеча ротація повинна бути зовнішньою);
· утримуйте витягнення протягом декількох хвилин, щоб домогтися стомлення мускулатури плечового пояса пацієнта;
· обережно повертайте долонею догори і приводьте руку пацієнта при передньому вивиху. При задньому вивиху повертайте руку долонею донизу;
· може знадобитися додатковий натиск рукою на голівку плеча;
· плече повинне вправитися з характерним клацанням;
· щоб переконатися в тім, що плече вправлене, зупините виконання процедури і зробіть повторну рентгенограму;
· завжди перевіряйте результат вправляння рентгенологічним дослідженням (передньо-задня і вертикальна проекція), щоб підтвердити і документувати адекватне положення;
· накладіть шину Крамера на руку.
2. Вивих голівки променевої кістки (Мал. 107).
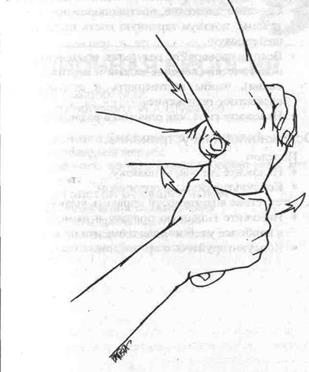 • Захопити кисть ушкодженої кінцівки в положенні рукостискання.
• Захопити кисть ушкодженої кінцівки в положенні рукостискання.
• Розмістити іншу руку за ліктем, розташувавши великий палець на голівці променевої кістки.
• Акуратно потягніть для створення подовжнього витягнення.
• Супинируйте передпліччя, одночасно натискаючи на голівку променевої кістки великим пальцем.
• Якщо потрібно, додатково зігніть лікоть, продовжуючи натискати на голівку променевої кістки.
• Завжди перевіряйте результат вправлення рентгенологічним дослідженням (передньо-задня і вертикальна проекція), щоб підтвердити і документувати адекватне положення.
Мал.108 Вивих у гомілковоступневому суглобі.
3. Вивих у гомілковоступневому суглобі (Мал. 108).
· помістить руку в хусткову пов'язку;
· попросить асистента фіксувати стегна пацієнта для додання ногам стабільного положення;
· захопіть однією рукою передню частину ступні й іншою рукою п’ятку;
· відтворіть механізм травми, вивихуючи ступню в ту сторону, куди вивихнута таранна кістка;
· потягніть ступню уздовж подовжньої осі;
· зробіть рух, протилежний механізму травми, потягнувши таранну кістку назад під великоберцеву;
· завжди перевіряйте результат вправлення рентгенологічним дослідженням (передньо-задня і вертикальна проекція), щоб підтвердити і документувати адекватне положення;
· накладете гіпс, як описано вище.
Ускладнення і їх усунення:
1. Перелом:
· накладіть гіпсову пов'язку;
· консультуйтеся з ортопедом.
2. Відсутність можливості вправити вивих:
· накладіть гіпсову пов'язку і іммобілізуйте в найбільш зручному для пацієнта положенні;
· консультуйтеся з ортопедом.
7.5. Накладання пов’язки при відкритому пневмотораксі
Показання:
1. Колоті рани діаметром більш 1 см.
2. Колото-різані проникаючі рани.
3. Вогнепальні рани.
Техніка:
1. У рану вводять ватно-марлевий тампон.
2. Накладають масивну вологу ватно-марлеву пов'язку або рану заклеюють лейкопластиром, приклеюють клейонку від індивідуального пакета (методи герметизації відносні).
Дата добавления: 2015-07-10; просмотров: 104 | Нарушение авторских прав