
Читайте также:
|
А. Типичные (сопровождаются удалением корневых, верхних и нижних (бифуркационных), трахеобронхиальных лимфоузлов с окружающей клетчаткой):
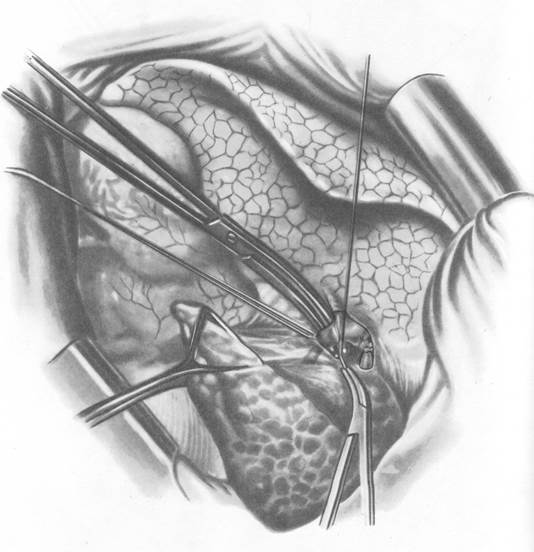
1. Лоб(билоб)эктомия (рис. 1. а, б, в, г).
2. Пневмонэктомия.
Б. Расширенные операции (с максимальной медиастинальной лимфодиссекцией):
1. Расширенная лоб(билоб)эктомия.
2. Расширенная пневмонэктомия.
В. Комбинированные операции:
1. Комбинированная пневмонэктомия:
а) сосудисто-предсердный тип (с резекцией перикарда, предсердия, верхней полой вены, аорты),
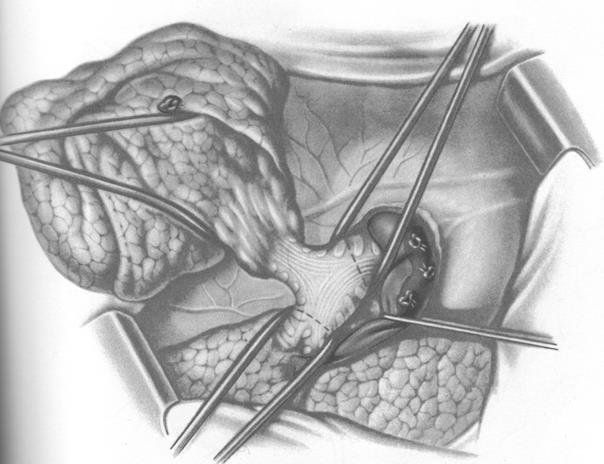
б) трахеобронхопищеводный тип (с резекцией трахеобронхиального угла, карины, циркулярной резекцией и пластикой бронхов, резекцией пищевода (рис. 2. а, б),
в) париетально-диафрагмальный тип (с резекцией диафрагмы и/или грудной стенки).
[1]
|
|
| |||
 |

 | |||
 |
|

| |||||
 | |||||
 | |||||

 | |||||
 | |||||
|

 | |||
|

По данным разных авторов, операбельными являются только 10 - 30% больных. Однако даже у радикально оперированных пациентов результаты лечения вряд ли можно считать удовлетворительными. Пятилетняя выживаемость в этой группе, несмотря на постоянное совершенствование оперативной техники, колеблется в пределах 25 - 30%, не имея заметной тенденции к повышению в течение последних лет. Причина в том, что многие пациенты к моменту установления диагноза уже имеют отдалённые микрометастазы, не выявляемые с помощью существующих сегодня диагностических методов. Поэтому хирургическое лечение больных НМРЛ должно рационально сочетаться с лучевым и/или системным лекарственным лечением [6, 13, 14, 15].
Лучевая терапия (ЛТ)
ЛТ является одним из основных методов лечения больных с местнораспространенными формами немелкоклеточного рака легкого. ЛТ при НМРЛ может носить радикальный (в суммарной дозе облучения не менее 60 Гр) и паллиативный характер. Применение радикальной ЛТ является альтернативой хирургическому лечению у больных НМРЛ I-IIIA стадии, которым операция противопоказана в силу объективных причин (возраст, общее состояние, сопутствующая патология). Роль паллиативной ЛТ сводится к облегчению клинических проявлений опухолевого роста [3, 4, 6, 7, 8, 9, 14, 15].
Послеоперационную ЛТ (ПЛТ) проводят больным немелкоклеточным раком легкого 3-й стадии (Т1-3N1-3МО). Сроки начала облучения 3-4 недели после операции.
Сущность проводимого лечения заключается в инактивации субклинических диссеминатов и метастазов в локально-регионарной зоне. Показанием для проведения ПЛТ является обнаружение во время операции метастазов в одном и более лимфатических узлах – бронхолегочных, корня легкого и средостенных. При клинически неопределяемых метастазах, клетки опухоли находятся в состоянии гипоксии, поэтому уровень дозы 30–40 Гр не может гарантировать инактивацию последних. Положительный эффект может быть достигнут при реализации облучения по так называемой «радикальной» программе, когда применяют «канцерицидные» дозы, изоэффективные 60 – 70 Гр. Тактика подведения дозы большинством авторов до последнего времени решалась в пользу методики дробно-протяжённого фракционирования при разовой дозе 2 – 3 Гр [3. 4, 6, 14, 15].
Для повышения эффективности ПЛТ используется методика суперфракционирования дозы (1,2 Гр 3 раза в день, СОД 46,8 Гр, что соответствует 60 Гр по изоэффекту), которую применяют у больных, не получавших ЛТ перед операцией [4, 6].
Теоретическим обоснованием применения ПЛТ по методике суперфракционирования дозы явились данные экспериментальной радиобиологии о кислородном эффекте и его модуляциях в зависимости от величины разовой и дневной доз облучения. Так, при разовых дозах порядка 1–1,2 Гр выживаемость оксигенированных и аноксичных опухолевых клеток примерно одинакова. В то же время восстановление от лучевых повреждений в нормальной ткани происходит в 2 – 3 раза быстрее, чем в опухолевых клетках и заканчивается через 4–5 часов после облучения в малых дозах. Таким образом, при проведении однократной дозы 1,2 Гр трижды в день с интервалом 4 – 5 ч между фракциями суммарная дневная доза составляет 3,6 Гр.
Объём облучения формируют на основании распространённости и топографии опухолевого процесса, после выполненного оперативного вмешательства с учётом локорегионарных путей лимфооттока. При проведении ПЛТ после органосохраняющей операции в объём облучения включают паратрахеальные, нижне- и верхнетрахеобронхиальные лимфоузлы с обеих сторон, а также культю бронха и остаток корня лёгкого на стороне поражения. Весь объём облучения охватывают 80 – 100 % изодозы.
У больных после пневмонэктомии органы средостения вследствие накопления жидкости в плевральной полости могут смещаться вправо или влево, может измениться уровень стояния диафрагмы. Поэтому разметку полей и, соответственно, объём облучения следует контролировать рентгенологически каждые 4 – 7 дней.
При проведении ПЛТ по методике суперфракционирования дозы общих лучевых реакций обычно не отмечают. Из местных реакций может развиться эзофагит I – II степени, который проявляется в последние 2 дня курса облучения и составляет 49% случаев. ЛТ при необходимости может быть прервана на 2–5 дней [6].
Дата добавления: 2015-08-02; просмотров: 90 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Функциональное исследование легких. | | | Показания к ЛТ НМРЛ по радикальной программе (СОД не менее 60-70 Гр). |