
Читайте также:
|
ЛЕКЦИЯ № 6.
Рак легкого (бронхогенный рак, бронхогенная карцинома) - это злокачественные опухоли легкого, возникающие преимущественно из покровного эпителия слизистой оболочки бронхов различного калибра, эпителия желез стенки бронхов (бронхогенный рак) и очень редко из альвеолярного эпителия (пневмониогенный рак).
В зависимости от места появления подразделяется на центральный, периферический и массивный (смешанный).
Распространенность –
В экономически развитых странах рак легкого занимает первое место в структуре онкологической заболеваемости.
Согласно данным ВОЗ ежегодно в мире регистируется около 1 миллиона новых случаев рака лёгких (с последующей 60 % смертностью).
В России рак лёгких занимает 1 место среди онкологических заболеваний.
Частота рака легкого у мужчин в 4,8 – 7,7 раз выше, чем у женщин, особенно у мужчин старше 45 лет. Рак легкого является одной из главных причин смертности от злокачественных новообразований у мужчин среднего возраста.
Этиология и патогенез –
К основным причинам любого рака относят канцерогены:
1.Экологический фактор - загрязненность воздушной среды (вредное воздействие современной индустрии, ионизирующее излучение).
2. Курение - частота развития рака у курильщиков табака (особенно сигарет - сигаретный дым содержит более 60 известных канцерогенов - радиоизотопы радона, нитрозамин и бензопирен; никотин подавляет иммунную систему, что способствует озлокачествлению тканей) в 8-10 раз выше, чем у некурящих.
В настоящее время курение признано ведущим экзогенным фактором в развитии рака легкого, причем интенсивность и длительность курения прямо влияет на вероятность возникновения заболевания.


В развитых странах почти 90 % случаев смертельного рака лёгких вызваны курением. Среди курящих мужчин, пожизненный риск развития рака лёгких составляет 17,2 %, среди курящих женщин — 11,6 %. Этот риск значительно ниже у некурящих: 1,3 % у мужчин и 1,4 % у женщин.
Если человек прекращает курить, эта вероятность неуклонно уменьшается, так как повреждённые лёгкие восстанавливаются, и загрязняющие частицы постепенно удаляются, рак лёгких у никогда не куривших имеет лучший прогноз, чем у курильщиков, и пациенты, которые курят на момент установления диагноза, имеют меньшую выживаемость, чем те, которые давно бросили курить.
Пассивное курение (вдыхание дыма табака от другого курильщика) — причина рака лёгких у некурильщиков.
3. Вирусные инфекции (нарушение клеточного цикла - неконтролируемое делению клеток).
4. Хронические воспалительные процессы в легких.
5. Генетические факторы риска (врожденный иммунодефицит).
Морфология -
В правом легком опухоль возникает чаще (56%), чем в левом (44%).Опухоль локализуется преимущественно в главных стволовых, долевых и сегментарных бронхах. Наиболее часто поражаются верхнедолевые бронхи с обеих сторон.

В соответствии с клинико-анатомической классификацией рак легкого делится на три группы:
1) центральный рак – эндобронхиальный, перибронхиальный узловой, разветвленный;
2) периферический рак – круглая опухоль, пневмониеподобный рак, рак верхушки легкого;
3) атипичные формы рака, связанные с особенностями метастазирования – медиастинальная, милиарный карциноматоз, костная, мозговая и др.
Большое клиническое и прогностическое значение имеет патогистологическая классификация:
· Плоскоклеточный рак.
· Мелкоклеточный рак.
· Аденокарцинома.
· Крупноклеточный рак.
· Смешанный рак.
Классификация рака лёгкого –
Российская классификация -
Международная классификация опухолей по системе ТНМ является наиболее совершенной:
Т – первичная опухоль:
Т0 – первичная опухоль не определяется;
Т1 – опухоль не более 3 см в наибольшем измерении;
Т2- опухоль более 3 см или опухоль любого размера, распространяющаяся на область корня легкого, без плеврального выпота;
Т3 – опухоль любого размера непосредственно переходит на соседние анатомические структуры.
Н – регионарные лимфатические узлы:
Н0 – нет данных о поражении лимфоузлов;
Н1 – имеется поражение перибронхиальных л\у и или л\у корня легкого;
Н2 – поражены узлы средостения.
М – отдаленные метастазы:
М0 – нет признаков отдаленных метастазов;
М1- имеются отдаленные метастазы.
Клиническая картина –
Определяется формой, размерами и локализацией опухоли.
Начальный период характеризуется бедностью или полным отсутствием симптомов. Специфических симптомов в ранней стадии нет. Довольно ранним симптомом является немотивированная одышка.
Общая симптоматика –
· общее ухудшение состояния организма - интоксикация, одышка, слабость, утомляемость, снижение работоспособности, потливость, потеря веса, повышение температуры тела;
· деформация пальцев по типу «барабанных палочек»;
· кашель сухой, надсадный, мучительный, в дальнейшем – с мокротой, кровохарканье в виде прожилок алой крови, в поздних стадиях мокрота приобретает вид малинового желе;
· осиплость голоса, боли в грудной клетке, боли в области сердца;
· лёгочные кровотечения;
· физикально - при перкуссии - притупление перкуторного звука, при аускультации – влажные мелкопузырчатые хрипы, шум трения плевры.
Диагностика -
· Сбор данных и осмотр;
· Клинический анализ крови - гипохромная анемия, лейкоцитоз, увеличение СОЭ;
· Радиоиммунологическое определение так называемых биохимических маркеров рака легкого, появление которых опережает клинику на 1,5-3 месяца;
· Цитологическое исследование мокроты (особенно ценно- полученной после бронхоскопии);
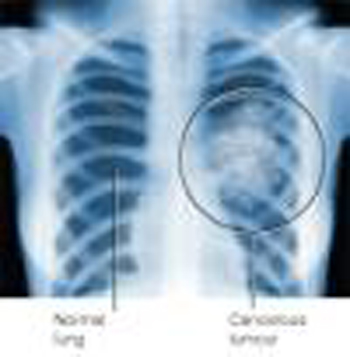
· Рентгенологическое исследование - основной метод -
(ателектаз легочной ткани вследствие обтурации бронха легочным узлом, смещение средостения в сторону ателектаза);

Дата добавления: 2015-08-02; просмотров: 64 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Распределение пропорциональных ресурсов | | | Ведущим методом раннего выявления рака легкого остается флюорография, которую каждый должен проходить 1 раз в год. |