
Читайте также:
|
А. Избыточное потребление воды
1. Психогенная полидипсия
2. Поражение гипоталамуса: гистиоцитоз X, саркоидоз
3. Полидипсия, вызванная фармакологическими средствами [тиоридазин, хлорпромазин, антихолннергические средства (сухость во рту)]
Б. Недостаточная канальцевая реабсорбция фильтруемой воды
1. Недостаточность вазопрессина а) несахарный диабет центрального генеза б) торможение секреции АВП фармакологическими средствами (антагонисты наркотиков)
2. Нечувствительность почечных канальцев к АВП а) нефрогенный несахарный диабет (врожденный и семейный) б) нефрогенный несахарный диабет (приобретенный)
[1] ряд хронических почечных заболеваний, после обструктивной уропатии, односторонний стеноз почечной артерии, после пересадки почки, после острого некроза канальцев
[2] недостаточность калия, включая первичный альдостеронизм [3] хронические гиперкальциемии, включая гиперпаратиреоз
[4] вызванный фармакологическими средствами: литием, метоксидолурановым наркозом, демеклоциклином
[5] различные системные заболевания: множественная миелома, амилоидоз, серповидно-клеточная анемия, синдром Шегрена
Первичные нарушения почечной абсорбции растворенных веществ (осмотический диурез)
А. Глюкоза: сахарный диабет Б. Соли, особенно хлорид натрия
1. Различные хронические заболевания почек, особенно хронический пиелонефрит
2. После приема различных диуретиков, включая маннитол
5. Определяют осмоляльность всех проб мочи и плазмы (или сыворотки) крови. Рассчитывают клиренс свободной воды и данные помещают на график.
6. В каждой пробе крови, взятой для определения осмоляльности плазмы, целесообразно определить концентрацию АВП (если, конечно, имеется надежный набор для радиоиммунологического исследования).
Интерпретация. Анализ данных должен показать, происходит ли внезапное, имеющее четкое начало прогрессирующее падение клиренса свободной воды. Осмотический порог секреции АВП определяют путем проецирования точки начала падения клиренса свободной воды на прямую, отражающую зависимость осмоляльности плазмы от времени (см. рис. 323-4). При таком определении осмотический порог у человека в условиях водной нагрузки в норме составляет 287,3 ± 3,3 мосмоль/кг (средняя ± стандартное отклонение). Осмотический порог можно рассчитать также, поместив значения концентрации АВП в плазме крови против одновременно регистрируемых значений ее осмоляльности и определив тот уровень последней, при котором начинается линейный рост концентрации АВП. При таком подходе можно использовать и результаты определения АВП в моче. У большинства больных несахарным диабетом видимый осмотический порог отсутствует, т. е. даже при возрастании осмоляльности плазмы выше 300 мосмоль/кг не происходит падения клиренса свободной воды (см. рис. 323-4). Однако у некоторых больных, несмотря на наличие несахарного диабета, все же может сохраняться высокий или нормальный осмотический порог (кривые 3 и 4 на рис. 323-2).
Дифференциальная диагностика. Несахарный диабет необходимо отличать от других видов полиурии (табл. 323-2), которые характеризуются отсутствием реакции почечных канальцев на эндогенный вазопрессин. Поэтому эти виды полиурии можно распознать по отсутствию реакции и на вводимый АВП. Некоторые из них удается диагностировать по анамнезу (например, введение лития или маннитола, операция под метоксифлурановым наркозом или пересадка почки, имевшие место в недавнем прошлом; при других — диагностике помогают физикальное обследование или простые лабораторные анализы (глюкозурия, почечная патология, серповидно-клеточная анемия, гиперкальциемия или снижение уровня калия, в том числе первичный альдостеронизм).
Врожденный нефрогенный несахарный диабет представляет собой редкую, обычно семейную форму полиурии, обусловленную нечувствительностью к АВП. Это заболевание чаще всего диагностируют по отсутствию уменьшения полиурин или роста осмоляльности мочи после инъекции вазопрессина (см. раздел «Дегидратационный тест»). Таких больных можно отличить от лиц с вазопрессинзависимым несахарным диабетом по семейному характеру заболевания (что редко наблюдается при несахарном диабете) и отсутствию резкого уменьшения суточного объема мочи при введении вазопрессина или десмопрессина (что характерно для вазопрессипзависимого несахарного диабета). Иногда больные с нефрогенным несахарным диабетом реагируют на вазопрессин, вводимый.на фоне постоянной осмоляльности мочи (плато), 40—50% увеличением ее осмоляльности. Такая реакция занимает промежуточное положение между реакциями больных с легким и тяжелым несахарным диабетом. Когда с помощью этих методов не удается с определенностью разграничить нефрогенный и центральный несахарный диабет, диагноз нефрогенного несахарного диабета устанавливают при обнаружении повышенной по отношению к осмоляльности плазмы концентрации АВП в плазме или моче (см. рис. 323-3) или повышенной по отношению к осмоляльности мочи концентрации АВП.
Первичная полидипсия. Первичную, или психогенную, полидипсию иногда бывает трудно отличить от несахарного диабета. Встречаются две формы этого заболевания: хроническое чрезмерное потребление воды, приводящее к гипотонической полиурии (что часто путают с несахарным диабетом), и периодическое потребление очень больших количеств воды, что также может привести к гипонатриемии из-за разведения плазмы, несмотря па экскрецию даже очень разведенной мочи.
Полидипсия и полиурия при этом заболевании обычно нестабильны, тогда как при несахарном диабете они выступают как постоянные симптомы. У таких больных, как правило, нет ночной полиурии, так как длительно существующая полиурия может обусловить значительное увеличение емкости мочевого пузыря и тем самым сделать мочеиспускания более редкими. Зачастую эти больные подвержены эмоциональным нарушениям. Синдром первичной полидипсии встречается у некоторых больных с нервной анорексией, которые потребляют огромные количества воды на фоне резкого ограничения пищи. С увеличением потребления пищи объем потребляемой воды может существенно падать. Изредка у больных с хроническим избыточным потреблением жидкости наблюдаются повреждения центральной нервной системы, хотя для таких повреждений более характерны адипсия или гиподипсия.
При периодическом потреблении больших количеств жидкости, даже без нарушения способности разводить мочу, могут возникать водная интоксикация и гипонатриемия, обусловленные разведением плазмы. Это встречается довольно редко, так как здоровый взрослый человек может экскретировать воду без растворенных веществ со скоростью 10— 14 мл/мин, а потребление столь больших количеств воды, которые превышали бы этот порог и вызывали гипонатриемию из-за разведения плазмы, наблюдается лишь в исключительных случаях. Синдром водной интоксикации на фоне нормальной способности разводить мочу обнаружен у лиц. пользующихся большой емкости клизмами, потребляющих чрезмерные количества пива или получающих тиоридазин. Вещества фенотиазинового ряда действуют на парасимпатическую нервную систему и могут вызывать сухость во рту, что увеличивает потребление воды. Тиоридазин способен и прямо стимулировать центр жажды.
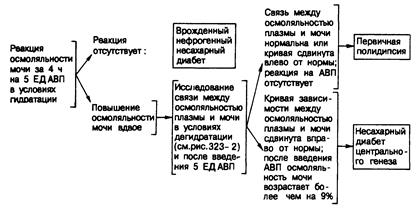
Рис. 323-5. Подход к диагностике гипотонической полиурии.
Диагноз устанавливают обычно по одновременному снижению осмоляльности плазмы и мочи. При нормальной осмоляльности плазмы диагностировать первичную полидипсию можно по сохранению нормальной реакции на дегидратацию или путем сопоставления осмоляльности плазмы и мочи в системе координат (см. рис. 323-2). Однако больные могут быть столь гипергидратированными, что достижение постоянства осмоляльности мочи в ежечасных пробах требует иногда не менее 18 ч дегидратации. Определение уровней АВП в плазме или моче практически не помогает отдифференцировать первичную полидипсию от несахарного диабета центрального генеза.
На рис. 323-5 показан простой подход к диагностике гипотонической полиурии.
Лечение (табл. 323-3). Несахарный диабет поддается заместительной гормональной коррекции. Пероральный прием вазопрессина, как- и большинства других пептидов, неэффективен. Подкожно можно вводить водный препарат вазопрессина в дозах 5—10 ЕД. Продолжительность действия составляет обычно 3—6 ч. Этот препарат используется в основном как начальное терапевтическое средство у находящихся без сознания больных с остро развившимся несахарным диабетом после травмы головы или нейрохирургических вмешательств. Кратковременность его действия позволяет не пропустить момент восстановления функции нейрогипофиза и тем самым предупредить развитие водной интоксикации у больных, получающих внутривенные вливания жидкости.
Десмопрессин обладает более длительной антидиуретической активностью и почти полностью лишен прессорной активности. При интраназальном применении в дозе 10—20 мкг (0,1—0,2 мл) или подкожной инъекции (1 —4 мкг) его ангидиуретический эффект у большинства больных продолжается 12—24 ч. Препарат является средством выбора при лечении большинства больных несахарным диабетом. Липрессин представляет собой аэрозоль для орошения носа, одна аппликация которого может вызывать антидиурез в течение примерно 4—6 ч. Всасывание обоих препаратов со слизистой оболочки носа при инфекции верхних дыхательных путей или аллергическом рините с отеком уменьшается. В таких случаях, а также у больных, находящихся в бессознательном состоянии, десмопрессин следует вводить подкожно.
В прошлом больных несахарным диабетом лечили, как правило, внутримышечными инъекциями танната вазопрессина в масле (2,5 или 5 ЕД), антидиуретический эффект которого сохраняется в течение 24—72 ч. Так как этот препарат представляет собой суспензию танната вазопрессина в арахисовом масле, важно согреть ампулу, а затем несколько раз встряхнуть или перевернуть, чтобы коричневый осадок гипофизарного порошка в ампуле распределился равномерно, образуя слегка мутноватую масляную суспензию. Следует пользоваться сухим шприцем.
Больные несахарным диабетом, у которых сохранилась некоторая остаточная секреция АВП (типы 2—4), реагируют на пероральный прием ряда негормональных средств. Хлорпропамид стимулирует секрецию АВП нейрогипофизом и потенцирует эффект субмаксимальных количеств АВП на почечные канальцы. Для возникновения антидиуретической реакции обычно достаточно принимать 200—500 мг препарата 1 раз в сутки. Его
Таблица 323-3. Лекарственные средства, применяемые для лечения больных несахарным диабетом
| Заболевание | Лекарственная форма | Доза | Длительность эффекта, ч |
| Несахарный диабет центрального генеза | |||
| Заместительная гормональная терапия: | |||
| Водный раствор вазопрессина | Ампулы по 10 или 20 ЕД | 5—10 ЕД подкожно | 3—6 |
| Десмопрессин | Флаконы по 2,5 мл, 0,1 мг/мл | 10—20 мкг интраназально или 1— 4 мкг подкожно | 12—24 |
| Липрессин | 5-мл флаконы, 50 ед/мл | 2—4 ЕД интраназально | 4—6 |
| Вазопрессина таннат в масле | Ампулы по 5 ЕД | 5 ЕД внутримышечно | 24—72 |
| Негормональные средства: | |||
| Хлорпропамид | Таблетки по 100 и 200мг | 200—500 мг в сутки | |
| Клофибрат | Капсулы по 500 мг | 500 мг 4 раза в сутки | |
| Карбамазепин | Таблетки по 200 мг | 400—600 мг в сутки | |
| Нефрогенный несахарный диабет | |||
| Гидрохлортиазид | Таблетки по 50 мг | 50—100 мг в сутки | |
| Хлорталндон | Таблетки по 50 мг | 50 мг в сутки |
действие начинается уже в первые несколько часов после приема и продолжается, как правило, 24 ч. Хлорпропамид может также восстанавливать чувство жажды, и поэтому показан больным с нарушениями центра жажды. Его применение может обсуловливать гипогликемию, но она обычно не возникает при соблюдении регулярного режима питания. Стимулировать секрецию АВП способен и клофибрат, также применяемый для лечения больных несахарным диабетом. Препарат принимают по 500 мг 4 раза в сутки, что быстро обеспечивает стойкий антидиурез. У некоторых больных комбинированное лечение хлорпропамидом и клофибратом приводит к полному восстановлению регуляции в одного обмена. Показано, что и карбамазепин вызывает антидиурез у больных несахарным диабетом, стимулируя секрецию АВП. Эффективная доза составляет 400—600 мг в сутки, но это вещество обладает побочными токсическими эффектами и поэтому не нашло широкого применения.
Перечисленные средства эффективны только при несахарном диабете центрального генеза. У мужчин с нефрогенным несахарным диабетом единственными клинически значимыми средствами лечения являются тиазиды и другие диуретики. Вызывая потерю натрия, диуретики снижают скорость клубочковой фильтрации, усиливают реабсорбцию жидкости в проксимальном отделе нефрона, увеличивают поступление натрия в восходящее колено петли Генле и тем самым снижают способность разводить мочу. Терапевтический эффект диуретиков у больных нефрогенным несахарным диабетом проявляется лишь при условии ограничения потребления соли. Наблюдались две женщины с врожденным нефрогенным несахарным диабетом, у которых существенный лечебный эффект оказывали высокие дозы десмопрессина.
Прогноз. Долговременный прогноз у больного несахарным диабетом зависит главным образом от основной причины заболевания. В отсутствие опухоли мозга или системного заболевания свободный доступ к воде и правильное лечение по поводу полиурии обычно обеспечивают нормальную жизнь и не укорачивают ее ожидаемую продолжительность. Раннее распознавание и лечение важно для профилактики растяжения мочевого пузыря и мочеточников, а также гидронефроза, которые могут возникать у больных с длительной полиурией, особенно при нефрогенном несахарном диабете. В редких случаях при наличии у больного несахарным диабетом адипсии или гиподипсии возникает опасность развития тяжелой дегидратации, которая может привести к сосудистому коллапсу или нарушениям центральной нервной системы. Тяжелые осложнения могут возникать и у больных несахарным диабетом, находящихся в бессознательном состоянии. Поэтому все больные несахарным диабетом должны иметь при себе специальную карточку с указанием своей болезни и потребности в лекарственных средствах и введении жидкости.
Синдром неадекватной секреции АВП (СНСАДГ)
Синдром неадекватной секреции АВП (известный как СНСАДГ) характеризуется гипонатриемией, обусловленной задержкой воды из-за постоянной секреции АВП. При СНСАДГ вазопрессин секретируется либо автономно, либо в ответ на мощные стимулы, преодолевающие ингибиторное влияние гипоосмоляльности. Поскольку также больные неспособны экскретировать разведенную мочу, потребляемая вода задерживается в организме, что ведет к увеличению объема внеклеточной жидкости без отеков. Постоянная секреция АВП и обусловленное ею повышение осмоляльности мочи должны считаться неадекватными только по отношению к сниженной осмоляльности плазмы или концентрации натрия.
Задержка воды, связанная с АВП, может быть вызвана либо его избыточной секрецией, либо усиленным его действием на почки. Задержка воды может обусловливаться и механизмами, не связанными с АВП. Уменьшение почечного кровотока или скорости клубочковой фильтрации увеличивает процент реабсорбируемого натрия и воды в проксимальном отделе нефрона с последующим уменьшением поступления натрия и воды в тот сегмент, где происходит разведение мочи. Это нарушает разведение мочи и приводит к задержке воды.
Этиология и патофизиология. Возникновение СНСАДГ обусловлено тремя патофизиологическими механизмами (табл. 323-4).
Первый заключается в синтезе, запасании и автономной секреции АВП опухолевой тканью, причем количество гормона определяется массой опухоли, а не осмоляльностью, объемом или давлением крови или какими-то химическими стимулами. Около 80% таких случаев приходится на долю мелкоклеточного или овсяноклеточного рака легкнх. По данным проспективных исследований больных с овсяноклеточным раком легких, более чем у половины из них имеется нарушение экскреции воды и повышенный уровень АВП в плазме, хотя у многих и отсутствует явная гипонатриемия. АВП, продуцируемый опухолями. идентичен аргинин-вазопрессину, вырабатываемому нормальной нейрогипофизарной системой, и может быть связан с нейрофизином. К другим злокачественным опухолям, которые иногда сопровождаются СНСАДГ, относятся как поджелудочной железы и двенадцатиперстной кишки, лимфосаркома, ретикулоклеточная саркома, болезнь Ходжкина и тимома.
Таблица 323-4. Причины СНСАДГ
I. Злокачественные опухоли с автономной секрецией АВП (овеяно-клеточный рак легкого; рак поджелудочной железы; лимфосаркома; ретикулоклеточная саркома; болезнь Ходжкина; рак двенадцатиперстной кишки; тимома)
II. Неопухолевые заболевания легких (туберкулез; абсцесс легкого; пневмония вирусный пневмонит; эмпиема; хроническая обструкция дыхательных путей)
III. Нарушения центральной нервной системы (перелом черепа; субдуральная гематома; субарахноидальное кровоизлияние; тромбоз сосудов мозга; атрофия мозга; острый энцефалит; туберкулезный менингит; гнойный менингит; синдром Гийена—Барре; красная волчанка; острая интермиттирующая порфирия)
IV. Фармакологические средства (хлорпропамид; винкристин; винбластнн; циклофосфамид; карбамазепин; окситоцин; средства для наркоза; наркотики; трициклические антидепрессанты
V. Прочие причины (гипотиреоз; дыхание при положительном давлении)
При втором типе СНСАДГ неопухолевая легочная патология обусловливает способность ткани автономно синтезировать и секретировать АВП либо приводит к снижению наполнения левого предсердия, что стимулирует центральную секрецию АВП. Этот тип гипонатриемии часто встречается при туберкулезе легких, пневмониях и других заболеваниях легких и плевры. АВП обнаруживается в ткани пораженного туберкулезом легкого, но не в здоровом легком и не в суспензии туберкулезных палочек.
При третьем типе СНСАДГ избыточная секреция АДГ нейрогипофизом больного связана с воспалительными, неопластическими или сосудистыми нарушениями в соседних структурах (группа 111, табл. 323-4) или действием фармакологических средств (группа IV, табл. 323-4) и не зависит от нормальных стимулов.
Хлопропамид стимулирует секрецию АВП, усиливает антидиуретическое действие eго субмаксимальных концентраций и может вызывать водную интоксикацию у больных сахарным диабетом, особенно у пожилых лиц, которые более чувствительны к этому препарату. Антинеопластические средства — винкристин, винбластин и циклофосфамид — вызывают СНСАДГ, стимулируя секрецию АВП нейрогипофизом. Степень задержки воды у таких больных возрастает вследствие потребления большого объема жидкости для профилактики образования мочекислых камней. Карбамазепин может вызвать водную интоксикацию за счет стимуляции секреции АВП. Трициклические соединения также способны вызывать СНСАДГ. Клофибрат обладает способностью стимулировать секрецию АВП, но вызывает СНСАДГ лишь в редких случаях. Антидиуретическая активность присуща окситоцину, и при введении его больших количеств (в акушерской практике) иногда возникает водная интоксикация. Чрезмерные количества АВП могут секретироваться и у хирургических больных под действием общих анестетиков или наркотиков. Гипонатриемия со всеми особенностями СНСАДГ иногда наблюдается при гипотиреозе. Это обусловлено либо повышением секреции АВП, либо нарушением способности почек разводить мочу. Повышенные концентрации АВП в плазме иногда отражают адекватную реакцию на гиповолемию, например, при потере натрия (вследствие приема диуретиков), при недостаточности надпочечников и, возможно, при застойной сердечной недостаточности. Относить эти состояния к СНСАДГ формально, может быть, и правильно, но чревато ошибочным использованием ограничения жидкости.
Избыточная секреция АВП при этом синдроме в условиях потребления больших количеств воды, чем может экскретироваться при существующем уровне осмоляльности мочи, приводит к задержке воды и гипотоничности вне- и внутриклеточной жидкости. Экскреция натрия возрастает из-за увеличения скорости клубочковой фильтрации и, вероятно, торможения секреции альдостерона. Кроме того, увеличение объема может стимулировать секрецию предсердных натрийуретических факторов, что еще больше усиливает потерю натрия. Эти потери с мочой, иногда достигающие значительных размеров, увеличивают гипотоничность жидких сред организма. Сочетание перечисленных факторов обусловливает состояние, которое многие авторы называют эуволемической гипонатриемией (в отличие от состояний гиповолемической и гиперволемической гипонатриемии).
Клинические признаки и результаты лабораторных исследований. У больных с СНСАДГ наблюдаются увеличение массы тела, слабость, сонливость и спутанность сознания, переходящие в судороги и кому. Отеки и повышение артериального давления встречаются редко. При лабораторных исследованиях выявляют снижение уровня азота мочевины, креатинина, мочевой кислоты и альбумина в сыворотке крови. Концентрация натрия в сыворотке, как правило, не достигает 130 мэкв/л, а осмоляльность плазмы — 270 мосмоль/кг. Моча почти всегда более гипертоничная, чем плазма. Концентрация натрия в моче обычно превышает 20 мэкв/л, но в условиях хронического снижения содержания натрия вследствие ограниченного его потребления или чрезмерных потерь вначале может быть и меньше.
Диагностика. СНСАДГ следует подозревать у любого больного с гипонатриемией, выделяющего мочу, более гипертоничную, чем плазма. Концентрация натрия в моче более 20 мэкв/л подтверждает диагноз. СНСАДГ надо дифференцировать от: 1) гипонатриемий, связанных со снижением запасов натрия в организме, особенно при недостаточности надпочечников, нефрите с потерей соли, диарее и предшествующем приеме диуретиков; 2) отечных состояний, сопровождающихся гипонатриемией (застойная сердечная недостаточность, цирроз печени, нефроз); 3) псевдогипонатриемии (связанной с гиперлипемией); 4) выраженной гипергликемии; 5) гипотиреоза; 6) первичной полидипсии, при которой моча всегда бывает разведенной; 7) синдрома клеточной патологии (эссенциальная гипонатриемия). Считают, что в последнем случае тяжелые хронические заболевания, сопровождаемые этим синдромом (застойная сердечная недостаточность, цирроз печени, туберкулез легких и некоторые злокачественные процессы), приводят к снижению осмоляльности межклеточной жидкости (в том числе и в области гипоталамических осморецепторов) и тем самым — к понижению точки «настройки» осморецепторов. В результате АВП секретируется при тех уровнях осмоляльности плазмы, которые ниже нормального осмотического порога. У таких больных реакции почек на водную нагрузку и лишение воды остаются нормальными, хотя при субнормальных уровнях осмоляльности плазмы изменения возникают.
В отличие от СНСАДГ при гипонатриемии, обусловленной снижением запасов натрия в организме, часто имеет место явная дегидратация; у таких больных обычно повышен уровень азота мочевины в крови, наблюдается сгущение крови, а концентрация натрия в моче не достигает 20 мэкв/л (см. гл. 41). Поскольку СНСАДГ сопровождается гиперволемией, а первичное снижение содержания натрия характеризуется обычно сниженным объемом плазмы, ортостатическая гипотензия при СНСАДГ отсутствует, а при гипонатриемии, обусловленной уменьшением запасов натрия, встречается весьма часто. По той же причине активность ренина плазмы и концентрация альдостерона в ней при СНСАДГ снижены, а при снижении натрия — повышены (лишь у больных с недостаточностью надпочечников активность ренина может быть высокой, но уровень альдостерона в плазме обычно снижен). Тяжелая гипертензия с гипонатриемией может обусловливаться высоким уровнем ангиотензина II в плазме (при стенозе почечной артерии или других формах ангиотензиногенной гипертензии). При этом возрастает секреция АВП. Гипокалиемия при СНСАДГ встречается редко.
При наличии симптомов СНСАДГ у тех больных, у которых исключили поражения центральной нервной системы, легочные инфекции и действие фармакологических средств, способных вызывать задержку воды, следует серьезно рассмотреть возможность существования злокачественных опухолей, особенно овсяноклеточного рака легких. Задержка воды и гипонатриемия могут проявляться еще до того, как опухоль можно будет выявить на рентгенограммах грудной клетки.
При диагностике СНСАДГ полезно оценить реакцию на водную нагрузку. Прежде чем проводить этот тест, содержание натрия в сыворотке следует довести до безопасного уровня (обычно выше 125 мэкв/л); с этой целью ограничивают прием жидкости и (при необходимости) введение натрия. Симптомы гипонатриемии необходимо ликвидировать. Больному дают воду в количестве 20 мл/кг за 15—20 мин и в течение последующих 5 ч (больной находится в положении лежа) каждый час собирают мочу. У здорового человека при такой водной нагрузке к концу 5-го часа выводится более 80% выпитой воды, а осмоляльность по меньшей мере одной пробы мочи (обычно за 2-й час) оказывается ниже 100 мосмоль/кг (удельный вес 1005). Тех больных с гипонатриемией, которые нормально справляются с водной нагрузкой, можно отнести к группе лиц с эссенциальной гипонатриемией. При наличии же СНСАДГ экскреция выпитой воды нарушается (за 5 ч выделяется менее 40%) и разведения мочи до гипотонического уровня не происходит. При проведении водной нагрузки у больного с СНСАДГ нужно запретить прием воды в течение следующих 24 ч, пока концентрация натрия в сыворотке не достигнет исходного уровня. Это позволяет избежать водной интоксикации. Тест с водной нагрузкой не дает возможности дифференцировать СНСАДГ и недостаточность надпочечников. У небольшой группы больных с гипонатриемией и гипертоничной мочой регистрируется нормальная способность почек экскретировать и разводить мочу при водной нагрузке. Их следует рассматривать не как группу с каким-то вариантом СНСАДГ, а как лиц, у которых «точка настройки» осморецепторного механизма сдвинута вниз так, что концентрирование и разведение мочи у них осуществляются нормальным образом, но около сниженной «точки настройки» осморецепторов. У этих больных при дальнейшем падении осмоляльности плазмы возникает нормальное подавление секреции АВП.
При определении АВП у больных с СНСАДГ оказалось, что его уровень в плазме и моче сохраняется непропорционально высоким, хотя гипоосмоляльность в норме должна была бы снижать его секрецию. При дальнейшем уменьшении осмоляльности плазмы в условиях водной нагрузки АВП в плазме и моче продолжает обнаруживаться, что подтверждает реальную неадекватность его секреции по отношению к осмоляльности плазмы. При СНСАДГ кривая зависимости между осмоляльностью плазмы (Поем) и уровнем АВП в моче (МАВП) (см. рис. 323-3) сдвинута влево по отношению к таковой у здорового человека. Начальные и последующие более надежные тесты, применяемые для диагностики СНСАДГ, суммированы на рис. 323-6.

Рис. 323-6. Подход к диагностике СНСАДГ у больных с гипонатриемией.
1 Ортостатическая гипотензия и тахикардия, преренальная азотемия.
2 Тест на экскрецию воды следует проводить только на фоне концентрации Na в сыворотке крови выше
125 мэкв/л, что достигается путем лишения больного воды на необходимый срок.
В условиях тяжелого стресса, боли, гиповолемии, гипотензии и наличия других стимулов, вызывающих физиологическую секрецию АВП даже при сниженной осмоляльности плазмы, точная диагностика СНСАДГ оказывается невозможной.
Лечение. При наличии у больных легкой или умеренной водной интоксикации следует ограничить потребление жидкости до 800—1000 мл в сутки. Если потребление воды ограничивается в достаточной степени, то по мере уменьшения массы тела концентрация натрия. в сыворотке крови или ее осмоляльность постепенно возрастают. Отдельные больные с тяжелой водной интоксикацией, сопровождающейся потерей сознания, судорогами или комой, должны получать более интенсивное лечение. Обычно для того, чтобы повысить содержание натрия в сыворотке до уровня, при котором выраженность перечисленных симптомов ослабевает, достаточно ввести внутривенно 200—300 мл 5% солевого раствора. Вводить этот раствор следует в течение нескольких часов, чтобы избежать осложнения, связанного с более быстрым повышением концентрации натрия в сыворотке (миелиноз структур варолиева моста). При возникновении угрозы развития застойной сердечной недостаточности вследствие избытка жидкости одновременно следует вводить большие дозы фуросемида, что повышает диурез и уменьшает нагрузку на сердце. Наряду с этим необходимо тщательно контролировать возможные потери калия и других электролитов и возмещать их. Если по каким-то причинам внутривенное введение жидкости приходится продолжать и после повышения содержания натрия в сыворотке до нужного уровня, то следует медленно вводить не 5% раствор декстрозы, а изотонический солевой раствор, чтобы поддерживать нормальную концентрацию натрия в сыворотке.
Добившись смягчения гипонатриемии, следует уделить пристальное внимание режиму ограничения жидкости, чтобы предотвратить рецидив водной интоксикации. Лечение должно быть направлено на основную причину СНСАДГ. Отмена лекарственных средств, которые могли бы служить причиной задержки воды, обычно приводит к быстрой ликвидации СНСАДГ. Если этот синдром связан с нарушением центральной нервной системы, то он часто бывает транзиторным и с уменьшением тяжести основного патологического процесса исчезает. У больных гипотиреозом коррекция тиреоидной недостаточности путем соответствующей заместительной терапии приводит к ликвидации гипонатриемии. Лечение туберкулеза и абсцесса легких также приводит к постепенному исчезновению СНСАДГ.
У больных с СНСАДГ, обусловленным злокачественными новообразованиями, хирургическая резекция опухоли, лучевая или химиотерапия могут уменьшать степень задержки воды. Иногда к этим мерам приходится прибегать даже при малой вероятности онкологического успеха, так как уменьшение опухолевой массы может привести к ликвидации угрожающей жизни водной интоксикации и позволяет избежать необходимости жесткого ограничения жидкости. Если предполагается возможность радикального излечения, то исчезновение СНСАДГ может подтверждать успешность принимаемых мер. При длительном наблюдении за такими больными периодические тесты с водной нагрузкой помогают выявить рецидив злокачественной опухоли.
Лекарственных средств, которые можно было бы использовать для подавления секреции АВП нейрогипофизарной системой или опухолью, не существует. Фенитоин тормозит секрецию АВП, но редко дает клинический эффект. Секрецию АВП нейрогипофизом ингибируют и некоторые опиоидные агонисты, в том числе буторфанол. Значение таких веществ в терапии СНСАДГ пока неясно. Для хронического лечения больных с гипонатриемией могут использоваться средства, блокирующие действие АВП на почечные канальцы. Препятствовать антидиуретическому действию АВП на почки способен литий, но он слишком токсичен, чтобы применяться при СНСАДГ. Почечный эффект АВП эффективно блокирует демеклоциклин (Demeclocycline). Введение его в дозах 900—1200 мг в сутки больным с СНСАДГ, обусловленным злокачественной опухолью легкого, вызывает диурез с экскрецией изотоничной или гипотоничной мочи и уменьшает выраженность гипонатриемии. Единственный неблагоприятный эффект этого вещества заключается в индукции азотемии без других проявлений токсичности для почек, причем с отменой демеклоциклина азотемия быстро исчезает. Таким образом, демеклоциклин может принести пользу при лечении таких больных с СНСАДГ, которым трудно прибегнуть к ограничению жидкости.
Прогноз. Прогноз СНСАДГ зависит от основной причины этого синдрома. Транзиторный или обратимый СНСАДГ, обусловленный нарушениями центральной нервной системы или лекарственными средствами, вызывающими задержку воды, протекает обычно доброкачественно, если быстро и эффективно купировать острую водную интоксикацию. Прогноз СНСАДГ, связанного со злокачественными опухолями, неблагоприятен, так как такими опухолями чаще всего являются овсяноклеточный рак легких и аденокарцинома поджелудочной железы, которые обычно быстро метастазируют и приводят к смерти.
Дата добавления: 2015-07-25; просмотров: 66 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Недостаточность вазопрессина: несахарный диабет | | | Паравентрикуло-нейрогипофизарная система и окситоцин |