
Читайте также:
|
Спонтанні аборти. Спонтанним абортом закінчуються від 10 до 20% клінічно діагностованих вагітностей. Якщо аборт виникає в перші 2-3 тижні після запліднення, то кровотеча за часом збігається з менструацією, і вагітність не можна встановити без гормонального обстеження жінки. З обліком таких випадків частота спонтанних абортів збільшується до 30-40%.
Причини спонтанних абортів різноманітні - хромосомні й генні мутації, імунологічні фактори, ендокринні порушення, психологічні фактори, вади розвитку матки, інфекції, цукровий діабет, системний червоний вовчак,
і інші екстрагенітальні захворювання матері, а також фізичні і хімічні агенти (радіація, лікарські препарати). Однак нерідко причина спонтанних абортів залишається нез'ясованою.
Особлива роль в етіології спонтанних абортів належить хромосомним абераціям. У перші тижні вагітності гине основна кількість ембріонів з аберантним каріотипом. Так, в строці 6-7 тиж вагітності аномальний каріотип мають 60-75% абортусів, в 12-17 тиж - 20-25%, а в 17-28 тиж - тільки 2-7%. Серед хромосомних аберацій у абортусів 45-55% становлять аутосомні трисомії, 20-30% - моносомія 45ХО, 15-20% - триплоїдія і 5% - тетраплоїдія. Більшість цитогенетичних аномалій у спостережуваних абортусів, виникає de novo. Лише невелика кількість хромосомних аномалій, що виявляються у абортусів, пов'язана з хромосомними абераціями батьків. Найчастіше це збалансовані транслокації. У таких випадках спостерігаються повторні викидні. Хромосомні мутації у спонтанних абортусів часто супроводжуються аномаліями розвитку (”порожні зародкові мішки”), одиночні й множинні вади розвитку), а також відхиленнями в розвитку плаценти.
Будь-яка важка інфекційна хвороба матері (грип, крупозна пневмонія й інші) на ранніх строках вагітності може викликати аборт. Однак деякі мікроорганізми володіють вираженим абортивним ефектом, не викликаючи при цьому, як правило, клінічно вираженої ”інфекційної” симптоматики в жінки. До них відносять вірус краснухи, лістерію, цитомегаловірус, токсоплазму, кампілобактер, віруси простого герпеса й Коксакі. Матеріал, одержуваний після спонтанних абортів для патоморфологічного дослідження, дуже різнорідний. Це може бути повністю збережене плодове яйце, ворсини хоріона або децидуальна тканина. При мікроскопічному дослідженні в матеріалі, отриманому після вискоблювання порожнини матки, можна побачити вогнища некрозу децидуальної тканини з вираженою інфільтрацією нейтрофілами, тромби в децидуальних кровоносних судинах, різні по обсягам вогнища крововиливів, набрякші й позбавлені судин ворсини хоріона. Дослідження повністю збереженого матеріалу дозволяє оцінити стан ембріона, наявність у нього вад розвитку, аномалій плаценти й пуповини. Однак такий матеріал рідко доступний для дослідження. Звичайно надходять фрагменти децидуальної тканини й ворсини хоріона. Дослідження при цьому переслідує наступну мету: довести наявність вагітності; підтвердити локалізацію вагітності в матці; оцінити строк аборту по морфології ворсин; виключити трофобластичну хворобу.
Ектопічна вагітність. Позаматкова (ектопічна) вагітність являє собою вагітність при локалізації плідного яйця поза порожниною матки. Вона зустрічається з частотою один випадок на 150 спостережень вагітності.
При ектопічній вагітності запліднена яйцеклітина не попадає в порожнину матки й імплантується в місці, не пристосованому до розвитку вагітності (труба, яєчник, очеревина).
В 95-99% випадків плід розташовується в маткових трубах, дуже рідко - у яєчниках, черевній порожнині, шийці матки. До розвитку позаматкової вагітності можуть призводити різні захворювання, які прямо або опосередковано впливають на пересування заплідненої яйцеклітини. На першому місці серед причин позаматкової вагітності вважають запальні захворювання додатків матки, що ускладнюються розвитком спайок і звуженням просвіту маткових труб. Майже в половині випадків позаматкова вагітність пов'язана з гіпоплазією жовтого тіла яєчника, нерідко в поєднанні зі структурною патологією маткових труб. Серед більш рідких причин позаматкової вагітності відзначають гормональну контрацепцію, внутрішньоматкові контрацептиви, вади розвитку матки, дискінезії труб.

Однобічна трубна вагітність
Морфологічна діагностика трубної вагітності звичайно не представляє труднощів. Маткова труба розширена на будь- якому відрізку, в ній можна побачити плідне яйце, часто з масивним крововиливом. Гістологічно визначаються ворсини хоріона, що проникають в товщу м'язевої оболонки труби, клітини позаворсинчастого трофобласта, фібриноїд. В слизовій оболонці труб і матки виникає децидуальна реакція, однак вона звичайно виражена менше, чим при матковій вагітності.
Ектопічна вагітність, як правило, переривається до 5-6-тижневого строку й часто супроводжується небезпечною для життя внутрішньою кровотечею. Переривання трубної вагітності може відбуватися двома шляхами: за допомогою розриву труби або трубного аборту.
При розриві труби з виходом плідного яйця в черевну порожнину виникає різкий біль у животі, запаморочення, симптоми колапсу. В такому випадку необхідне термінове хірургічне втручання.
При трубному аборті плідне яйце відшаровується від стінки труби і завдяки антиперистальтичним рухам виходить через ампулярну частину в черевну порожнину. Неповним називають трубний аборт у випадку, якщо зародок із плацентою, оточені згустками крові, залишаються в просвіті труби.

Ворсини хоріона в порожнині та стінці маткової труби, зона крововиливу, трофобласт, що підтверджують позаматкову вагітність.
Казуїстичними є випадки, коли яйцеклітина імплантується в черевній порожнині на очеревині, сальнику, печінці, шлунку, селезінці (первинна черевна вагітність). Частіше спостерігається вторинна черевна вагітність, що виникає після переривання трубної. Результат такої вагітності також вкрай неблагоприємний: в будь-який момент може відбутися розрив плодовмістилища і масивна кровотеча. Життя хворої піддається при цьому смертельній небезпеці, а плід гине. В деяких випадках внутрішня кровотеча не носить катастрофічного характеру, і хвора видужує. В таких випадках загиблий плід муміфікується («паперовий плід»), іноді звапновується (літопедіон). У діагностиці позаматкової вагітності велике значення мають визначення рівня хоріонічного гонадотропіну, ультразвукове дослідження, лапароскопія.
Гестози. Гестози є найбільш частою патологією безпосередньо пов'язаною з вагітністю. Дотепер у світі немає єдиної термінології гестозів. В нашій країні тривалий час існував термін ”пізній токсикоз вагітних”. В 1996 р. на Всеросійському пленумі акушерів-гінекологів був прийнятий термін ”гестоз”, що відбиває зв'язок даного захворювання з вагітністю. Тоді ж було ухвалене рішення зберегти колишні назви клінічних варіантів гестозів: водянка вагітних, нефропатія, прееклампсія й еклампсія. У європейських країнах частіше користуються терміном ” EPH-Гестоз” (edema, proteinuria, hypertension), у США перші три форми гестозів позначаються як прееклампсія.
Частота гестозів, за даними різних авторів, значно варіює. Найбільш достовірною, мабуть, варто вважати частоту8-12%. В цей час в Україні відзначене збільшення частоти гестозів до 17-20%. Це пов'язано як з поліпшенням діагностики, такі зі збільшенням числа груп ризику вагітних.
До факторів ризику розвитку гестозів відносять в першу чергу екстрагенітальну патологію: ожиріння, хвороби нирок, артеріальну гіпертензію й інші захворювання, а також несприятливі соціальні й побутові умови, вік вагітної менш 17 і старше 30 років. Гестози розвиваються в другій половині вагітності, однак не викликає сумніву, що початок їх розвитку припадає на більш ранні строки.
Причина гестозів не встановлена. Очевидно лише, що їх розвиток безпосередньо пов'язаний з присутністю в організмі вагітної плацентарної тканини. Народження плаценти припиняє плин хвороби. В основі патогенезу гестозів, на думку більшості дослідників, лежить порушення нормальних процесів інвазії трофобласта в матку, що супроводжується патологічними змінами в спіральних артеріях.
При нормальній вагітності позаплацентарний трофобласт проникає глибоко в ендометрій, а пізніше - в міометрій, де викликає наступні зміни спіральних артерій: м'язова й еластична оболонки руйнуються, на їхньому місці утворюється широкий шар фібриноїду. Діаметр спіральних артерій при цьому збільшується в 10-15 разів, а відсутність м'язевої оболонки робить судини незалежними від дії судинозвужувальних агентів, що надходять із кров'ю матері. Описані зміни необхідні для нормального плину вагітності, тому їх називають фізіологічними, або гестаціонними.
При гестозі порушена інвазія трофобласта в ендометрій або, частіше, у міометрій, тому в спіральних артеріях не відбувається гестаціонних змін. В ряді випадків при гестозі в стінці артерій відбувається надлишкове нагромадження фібриноїда, в якому виявляються численні пінисті, вміщуючи ліпіди макрофаги. Таку патологію судин позначають як ”гострий атероз”.
Будь-які варіанти патології спіральних артерій супроводжуються недостатнім кровопостачанням плаценти материнською кров'ю, що призводить до підвищення секреції речовин, володіючих судиннозвужувальною дією: тромбоксана А2, простагландина F, ангіотензина, ендотеліна. Одночасно відбувається зниження секреції судиннорозширювальних факторів: простацикліна(простагландин I2), простагландина Е и оксиду азоту. Необхідна з біологічної точки зору зміна співвідношення даних факторів, спрямована на збільшення артеріального тиску й посилення припливу крові до плаценти, призводить до появи у вагітної генералізованого судинного спазму з розвитком системної гіпертензії й пошкодженням ендотелія судин. Тривалий спазм судин обумовлює порушення діяльності міокарда, нирок, печінки. Іншою важливою патогенетичною ланкою гестозу є виділення плацентою в умовах ішемії тромбопластичних субстанцй. У сполученні з пошкодженням ендотелію це призводить до розвитку ДВЗ-синдрому, що підсилює дистрофічні зміни в життєвоважливих органах. Отримано дані, що розвитку ДВЗ-синдрому при гестозі сприяють наявні у вагітної мутації факторів згортання або аномалії тромбоцитів.
Аналіз патогенетичних ланок гестозу показує, що він супроводжується порушенням функції багатьох органів і супроводжується розвитком поліорганної недостатності.
Як правило, форми гестозів є послідовними стадіями перебігу хвороби. Клінічні прояви гестозів: наростаючі набряки, протеїнурія, підвищення артеріального тиску.
При прееклампсії до перерахованих симптомів приєднуються головний біль і розлад зору. При найменшому зовнішньому подразненні або без нього можуть початися клоніко-тонічні судоми - грізний симптом еклампсії (у перекладі із грецької мови термін ”еклампсія” означає раптовість). Еклампсія супроводжується високою смертністю. Варто пам'ятати, що гестози характеризуються вираженим клінічним поліморфізмом, і класична тріада симптомів спостерігається лише в 15% хворих.
У наш час часто зустрічаються моносимптомні й стерті форми хвороби.
Враження печінки характеризується появою одиночних або зливних блідо-жовтих вогнищ некрозу й множинних крововиливів різних розмірів. Гематоми, розташовані під капсулою, можуть розриватися з розвитком кровотечі в черевну порожнину. Гістологічно в судинах портальних трактів визначаються фібринові тромби, у паренхімі - вогнища некрозу й крововиливів.
Зміни нирок можуть бути різними залежно від важкості й форми гестозу. Спостерігаються набряк ендотелію капілярів клубочків і відкладання фібринових депозитів на базальній мембрані. У ряді випадків відзначається картина імунокомплексного мезангіального гломерулонефриту. У важких випадках гестоз може ускладнитися розвитком гострої ниркової недостатності (некротичний нефроз).
Головний мозок може мати макро- або мікроскопічні вогнища крововиливів у сполученні із тромбозом дрібних судин. Крововиливи в головний мозок, особливо в підкіркові вузли, є однією з основних причин смерті. У розвитку крововиливів в головний мозок відіграють роль як порушення згортання крові, так і різке підвищення артеріального тиску.
У плаценті розвиваються морфологічні зміни, обумовлені тривалою ішемією: надлишкове утворення синцитіальних вузлів, потовщення базальної мембрани трофобласта, гіперплазія цитотрофобласта, інфаркти. Можливе передчасне відшарування плаценти. У спіральних артеріях плацентарного ложа відсутня фізіологічна трансформація або спостерігаються ознаки атероза. У зв'язку з враженням плаценти гестоз робить несприятливий вплив і на розвиток плода. Діти часто народжуються недоношеними, з ознаками гіпоксії, асфіксії й внутрішньоутробної гіпотрофії. При еклампсії нерідко трапляється внутрішньоутробна смерть плода.
Поряд зі згаданими класичними ускладненнями гестозів, такими як гостра ниркова недостатність, мозкова кома, крововилив у мозок і іншими, в цей час виділяють також гострий жировий гепатоз вагітних і HELLP-Синдром: гемоліз (haemolysis, H), підвищення ферментів печінки (elevated liver enzymes, EL), низьке число тромбоцитів (low platelet count, LP). Зазначені ускладнення характеризуються високою смертністю вагітної й плода.
Трофобластична хвороба. Трофобластична хвороба включає в себе кілька захворювань: пухирчастий занос, деструюючий пухирчастий занос, хоріокарциному й трофобластичну пухлину плацентарного ложа. Джерелом захворювань служать тканини плаценти.
Трофобластична хвороба зустрічається відносно рідко. Так, на 1000 пологів доводиться один випадок міхурового занеску, на 100 тис. пологів або абортів - два випадки хоріокарциноми. Частота трофобластичної хвороби підвищена у вагітних молодше 16 і старше 35 років. Серед злоякісних новоутворень жіночих статевих органів частка хоріокарциноми становить лише 2,1%.
Пухирчастий занос характеризується збільшенням розмірів плаценти з розвитком набряку ворсин, що набувають вигляд пухирців, заповнених прозорою рідиною. При пухирчастому заноскі матка збільшена, порожнина її містить пухирчатоподібні ворсини, скупчення яких нагадує гроно винограду. Пухирці можуть вільно розташовуватися в порожнині матки й виділятися з піхви. Мікроскопічно виявляються різкий набряк ворсин, нерідко з утворенням у центрі них порожнин (цистерн), заповнених рідиною. Ступінь проліферації трофобласта може бути різною.
Повний пухирчастий занос характеризується диплоїдним набором хромосом 46,ХХ, всі хромосоми при цьому мають батьківське (андро- генетичне) походження. Передбачається, що такий каріотип утворюється при заплідненні яйцеклітини із втраченим або інактивованим ядром сперматозоїдом з каріотипом 23,Х, що потім подвоюється. Можливо також диспермне запліднення яйцеклітини. При повному міхуровому занеску вражається вся плацента; плід звичайно відсутній.
При частковому пухирчастому заносі каріотип триплоїдний, причому додатковий третій набір хромосом має батьківське походження. При частковому занеску, як правило, не спостерігається помітного збільшення розмірів плаценти, везикулярні ворсини розподілені серед морфологічно нормальної плацентарної тканини. Плід звичайно є, але він рано гине.
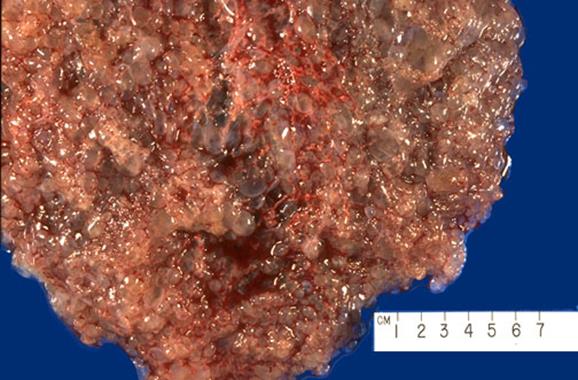
Пухирчастий занос. Набряклі ворсини хоріона нагадують грона винограду типу Шасла.
Клінічно пухирчастий занос проявляється піхвовою кровотечею у першому триместрі, що може супроводжуватися виділенням пухирцевидних ворсин. У крові вагітної спостерігається незвичайно високий рівень хоріонічного гонадотропіну - гормона,що синтезується трофобластом. Після видалення тканини міхурцевого занеску найчастіше наступає видужання жінки, але можливість прогресування хвороби досить висока. Ризик розвитку хоріокарциноми після повного міхурцевого занеску складає близько 5%. Частота розвитку хоріокарциноми після часткового занеску не встановлена, однак відомо, що вона значно нижче,чим при повному.
Деструюючий пухирчастий занос характеризується проростанням ворсин у міометрій, в якому визначаються геморагічні вогнища різних розмірів. Рідше тканина трофобласта пенентрує всю стінку матки й поширюється на прилеглі органи. Мікроскопічно виявляються набряклі ворсини в міометрії, частіше в судинах. Ступінь проліферації трофобласта може бути різноманітним. Варто вказати, що інвазивний характер занеску не є ознакою істинної злоякісності, тому що нормальний трофобласт має здатність до інвазивного росту, і ворсини нормальної плаценти можуть проникати глибоко в міометрій. Ризик розвитку хоріокарциноми у жінок з повним і інвазивним міхуровим занеском однаковий.
У рідких випадках при інвазивному міхуровому занеску можуть спостерігатися метастази, частіше в легені й піхви. Ці метастази звичайно мимовільно зникають, лише іноді вимагають проведення однократного курсу хіміотерапії.

Мікроскопічна картина пухирчастого заносу: накопичення рідини в
стромі ворсин, розростання клітин синцитія та шару Лангханса.
Хоріокарцинома (хоріоепітеліома) - злоякісна пухлина із трофобластичного епітелію.Близько 50% таких новоутворень розвиваються після вагітності, ускладненої пухирчастим заносом, 25% - після аборту, 2,5% - після ектопічної вагітності й 22,5% - після клінічно нормальної вагітності. Хоріокарцинома може розвинутися відразу ж після припинення вагітності, через кілька тижнів і навіть через 15-20 років. Найбільш характерний симптом хоріокарциноми - піхвова кровотеча (метрорагія). Відносно часто захворювання вперше проявляється симптомами, обумовленими метастазами. Можливий розвиток легеневої гіпертензії, пов'язаної з ростом метастатичних вузлів у легеневих артеріях. Хоріокарцинома гормонально активна, тому що трофобласт синтезує хоріонічний гонадотропін. У зв'язку із цим, незалежно від розмірів первинної пухлини, завжди відзначається збільшення матки й потовщення її слизової оболонки з вираженою децидуальною реакцією. Хоріокарцинома є однією з самих злоякісних пухлин, однак добре лікується при сполученні гістеректомії й хіміотерапії. При застосуванні хіміотерапії лікування наступає в 80% хворих. Виключення становлять випадки, коли пухлина розвивається після нормальної вагітності. У цих випадках прогноз вкрай несприятливий.

Хоріокарцинома
Хоріокарцинома має вигляд соковитого, жовтувато-білого або строкатого губчатого вузла на широкій основі. При розташуванні під слизовою або серозною оболонками вузол може просвічуватись у вигляді темно-вишневого утворення. Мікроскопічно хоріокарцинома складається із клітин проміжного трофобласта, цитотрофобласта й поліморфних гігантських елементів синцитіотрофобласта. В пухлині ніколи не буває справжніх ворсин.
Ступінь атипізму й мітотична активність у клітинах пухлини різні, найбільш виражений атипізм у клітинах цитотрофобласта. Строма й судини в пухлині відсутні. Швидкий ріст пухлини супроводжується множинними вогнищами некрозу й крововиливами.
Для хоріокарциноми характерні великі ранні гематогенні метастази в легені (80%), піхва (30%), головний мозок, печінка, нирки.
Іноді хоріонепітеліома буває тератогенного походження, що пояснює розвиток пухлини у жінок в яєчнику, а у чоловіків в яєчках, середостінні, стінці сечового міхура. Такі випадки хоріонепітеліоми називають ектопічними.
Трофобластична пухлина плацентарного ложа зустрічається рідко. Звичайно це новоутворення розвивається після нормальної вагітності, однак в анамнезі у хворих жінок відзначається висока захворюваність пухирчастим заносом. Матка збільшена, в міометрії видно біло-жовті або жовтувато-коричневі маси, що вибухають в порожнину у вигляді поліпів. Мікроскопічно пухлина складається, головним чином, з одноядерних клітин проміжного трофобласта з домішкою багатоядерних клітин. Клітини формують острівці й тяжі, що проникають між м'язовими волокнами. Крововиливи й некроз нехарактерні. Клітини пухлини секретують плацентарний лактоген, лише в невеликій їхній частині виявляється хоріонічний гонадотропін.
Результат захворювання частіше сприятливий. Злоякісний перебіг з метастазами спостерігається в 10-20% хворих. Морфологічні критерії, що дозволяють прогнозувати злоякісний перебіг трофобластичної пухлини плацентарного ложа, відсутні.
На відміну від хоріокарциноми клітини трофобластичної пухлини плацентарного ложа не чутливі до хіміотерапії. Основний спосіб лікування - хірургічний (гістеректомія).
Дата добавления: 2015-07-25; просмотров: 68 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Запальні захворювання ендометрію | | | ПАТОЛОГІЯ ПЛОДА ТА НОВОНАРОДЖЕНИХ |