
Читайте также:
|
Підшлункова залоза є залозою зовнішньої та внутрішньої секреції, однією з найбільших залоз тіла людини. Довжина її становить 15-16 см, ширина - 4-5 см, товщина - 2-3 см, маса - 80-100 г. Вона розміщена позаду шлунка на рівні тіл 1-Й поперекових хребців, розташовується заочеревинно, очеревина покриває лише передню поверхню тіла органа. Підшлункова залоза має головку, шийку, тіло та хвіст. Головна протока підшлункової залози, завдовжки 10-28 см, розташована ближче до задньої поверхні залози. Протока може мати прямий чи звивистий хід, її діаметр в ділянці головки становить 2-4 мм, тіла - 1-3 мм, хвоста - 0,5-2,5 мм.
Під час оглядової рентгеноскопії і на рентгенограмах підшлункова залоза не виявляється, можуть бути помітні лише звапнення в тканині залози при хронічному панкреатиті. Про патологічні зміни підшлункової залози посередньо можна зробити висновок за формою і положенням контрастованих шлунка та дванадцятипалої кишки. Так, при пухлинах головки підшлункової залози спостерігається розгорнутість підковоподібного відділу дванадцятипалої кишки. Оскільки при злоякісній пухлині залоза збільшується нерівномірно, то можуть відзначатися нерівність медіального контуру низхідної частини дванадцятипалої кишки, звуження просвіту, деформація складок слизової оболонки через зовнішній тиск.
Для дослідження променевої анатомії та визначення функції підшлункової залози застосовують сучасні променеві методи діагностики підшлункової залози: УЗД, КТ, МРТ, РНД, ендоскопічна ретроградна холангіопан-креатографія (РХПГ), селективна ангіографія, спленопортографія.
Під час КТ- дослідження зміни підшлункової залози можна виявити в більшості випадків. На комп'ютерних томограмах денситометрична щільність підшлункової залози коливається від +20 до +45 Н17. Методика внутрішньовенного посилення зображення збільшує щільність залози на 20-40 НІІ.
На МР-томограмах сигнал від підшлункової залози має середню інтенсивність і загалом дорівнює інтенсивності сигналу від печінки, чи дещо нижчий за нього. Жирова тканина дає сигнал високої інтенсивності, тому в процесі старіння І жирового заміщення сигнал від підшлункової залози зростає.
На сонограмах підшлункова залоза має форму коми. Збільшення поперечного розміру головки залози більше 35 мм, тіла -більше 25 мм, хвоста - більше 20 мм свідчить про розвиток патологічного процесу. Загальне збільшення підшлункової залози найчастіше зумовлене набряком і спостерігається при панкреатиті, а часткове збільшення характерне для злоякісних пухлин, гематом, кіст. У нормі ехогенність підшлункової залози відповідає ехогенності печінки, або дещо вища за неї, структура гомогенна, дрібнозерниста, рівномірна по всій залозі. В осіб похилого віку ехогенність структури підшлункової залози посилюється за рахунок відкладання в ній жиру та розростання сполучної тканини.
Основним радіонуклідним методом дослідженням є панкреато-сцинтиграфія, принцип якої полягає в отриманні зображення підшлункової залози з міченим 758е метіоніном. Зображення підшлункової залози можна отримати вже через 10 хв після введення РФП. Найбільшу радіоактивність спостерігають у головці залози.

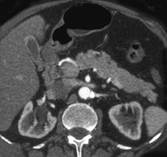
Мал..47. Нормальна підшлункова залоза УЗД, КТ.
Для дослідження зовнішньо- та внутрішньосекреторної функції підшлункової залози застосовується радіоімунний аналіз. Цим методом досліджується вміст трипсину, інсуліну, С-пептиду. Визначення С-пептиду (неактивної форми інсуліну) важливо у випадку, якщо хворий довгий час лікується інсуліном.
Гострий панкреатит розвивається, як правило, внаслідок запалення жовчовивідних шляхів. Розрізняють такі основні форми гострого панкреатиту: набрякову, геморагічну, некротичну. Завданням променевих методів дослідження є розрізнити ці форми, що обумовлює тактику лікування - консервативну у разі набрякової, хірургічну - у випадку геморагічної та некротичної форм.
Оглядова рентгенографія виявляє роздуту підкову дванадцятипалої кишки, високе стоянні лівого купола діафрагми і реактивні легенево-плевральні зміни зліва (плеврит).
УЗД у хворих на гострий набряковий панкреатит виявляє загальне збільшення залози, нечіткість контурів, низьку ехогенність та підвищення звукопровідності набряклої паренхіми, а у хворих на геморагічний та некротичний панкреатит - чергуванням ділянок паренхіми з підвищеною і зниженою ехогенністю, з переважанням останніх.


Мал..48. Гострий панкреатит УЗД, КТ.
На КТ при гострому набряковому панкреатиті також спостерігається дифузне збільшення розмірів підшлункової залози та нечіткість її контурів. Виявляється рівномірне чи нерівномірне зниження щільності залози, на окремих ділянках до +12 НІІ. Для геморагічного панкреатиту характерною є негомогенність структури залози та наявність ділянки, щільність якої на +10-+20 Н17 перевищує щільність незміненої частини органа. Для диференціації некротичної форми від набрякової використовується болюсне контрастування: ділянки некрозу не посилюються на відміну від набряклої тканини залози. Так виявляється 90% важких некрозов і майже 80% дрібних некротических осередків.
МРТ виявляє збільшення розмірів, негомогенність структури та нечіткість контурів підшлункової залози. Геморагічний панкреатит відрізняється високою інтенсивністю сигналу в ділянках крововиливів, а ділянки набряку та некрозу дають низький чи середній за інтенсивністю сигнал, який мало відрізняється від сигналу, що дає нормальна паренхіма.
Хронічний панкреатит може виникати первинно, чи розвиватися внаслідок розвитку гострого рецидивуючого панкреатиту.
Рентгенологічно в період загострення хронічного панкреатиту збільшена підшлункова залоза зумовлює зміщення шлунка вперед і вгору, під час релаксаційної дуоденографії виявляється розправлення дванадцятипалої кишки і вирівнювання її медіального контуру. УЗД при хронічному панкреатиті дозволяє виявити збільшення розмірів підшлункової залози, розширення панкреатичної протоки, скупчення рідини у вигляді псевдокіст. КТ уточнює патоморфологію ураження, особливо один з найважливіших симптомів - звапнення у залозі.


Мал..49. Хронічний панкреатит з кальцифікацією УЗД, КТ
На МРТ тканина підшлункової залози дає неоднорідну інтенсивність сигналу.
Вважається, що ретроградну панкреатохолангіографію треба проводити кожному хворому, який переніс хоч би один напад панкреатиту, але лише через 2-4 тижні після стихання гострих явищ. Для її виконання за допомогою зонда знаходять великий сосочок дванадцятипалої кишки, в його отвір вводять катетер, а через нього - 2 мл 50%-ного розчину кардіотрасту або діодону, після чого виконуються рентгенограми. Виявляється деформація підшлункової протоки та її притоків, їх часткова облітерація, чергування звужень та розширень. Контрастна речовина повільно витікає з протоків, залишаючись там протягом 10 хв і більше.
Сцинтиграфічна картина хронічного панкреатиту характеризується слабким включенням 758е-метіоніну всією залозою, або окремими її частинами, залежно від давності і тяжкості захворювання, а також підвищений рівень позапанкреатичного накопичення РФП у ділянці розташування селезінки, селезінкового кута товстої кишки, тонкої кишки, воротарного відділу шлунка, як компенсаторна реакція на функціональну недостатність підшлункової залози.
Кісти підшлункової залози поділяють на природжені, паразитарні та псевдокісти. Природжені та паразитарні кісти підшлункової залози зустрічаються рідко. Псевдокісти часто формуються при хронічному панкреатиті, чи у кінцевій стадії гострого панкреатиту. Псевдокісти можуть досягати значних розмірів (10-15 см) і виходити за межі підшлункової залози. Псевдокісти виявляються променевими методами дослідження при нерівномірному накопиченні у паренхімі залози рідини (ексудату, крові, секрету) у вигляді округлих ділянок, що нагадують кісту, але не мають капсули і виникають внаслідок некрозу тканин залози, розриву протоків, або при оклюзії протоків і утрудненню відтоку секрету - т.зв. ретенційні кісти. Під час ретроградної панкреатохолангіографії можна встановити зв'язок кіст з системою панкреатичних протоків. Ангіографічно кіста підшлункової залози виявляється у вигляді чітко окресленої аваскулярної ділянки. Справжня та псевдокіста на КТ та МРТ частіше поодинока, має правильну округлу форму, чіткий контур, низьку денситометричну щільність від -5 до +10 НІ! на КТ, низький за інтенсивністю сигнал на ТІ- і високий на Т2-зважених МРТ зображеннях; у справжній кісті виявляється тонка рівномірна стінка. УЗД виявляють кісти розміром від 1 см і більше у вигляді ехонегативної ділянки з підвищеною звукопровідністю і чіткими контурами. Сцинтиграфічно кіста підшлункової залози має вигляд дефекту накопичення РФП округлої форми, характеризується чіткими межами, стисненням та відтисненням органа.


Мал..50. Киста підшлункової залози УЗД, КТ.


Мал..51. Абсцес підшлункової залози УЗД, КТ.
Пухлини підшлункової залози поділяють на доброякісні і злоякісні. Доброякісні пухлини підшлункової залози зустрічаються дуже рідко. Серед злоякісних пухлин підшлункової залози найрозповсюдженим є рак.

Мал..52. Інсулома КТ.
Рак підшлункової залози здебільшого спостерігається в осіб віком від 50 до 70 років, частіше чоловіків. Характеризується раннім метастазуванням у сусідні органи, особливо в печінку. У 50-70% хворих пухлина локалізується в головці підшлункової залози, а у 25-50% - уражає тіло, хвіст, чи увесь орган. Розміри пухлини коливаються від 1 до 15 см. Клінічно виявляються диспептичні порушення: нудота, блювання, втрата апетиту, маси тіла, біль, що має постійний ниючий характер. Через 3-4 міс після розвитку цих симптомів з'являється жовтяниця, свербіння шкіри та тупий біль у правому підребер'ї.
Рентгенологічно побічні симптоми об'ємного процесу у підшлунковій залозі визначають за змінами в суміжних органах (шлунку, дванадцятипалій кишці, жовчному міхурі, жовчній протоці, нирках). Інколи можна виявити вапняні включення у пухлині залози, які краще помітні в бічній проекції безпосередньо перед хребтом.



Мал..53. Рак підшлункової залози УЗД, доплерограма, КТ.
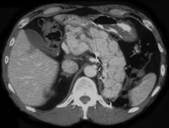
Мал..54. Метастази раку в підшлункову залозу КТ.
На ангіограмах виявляється збільшення певної частини залози, утворення патологічних судин, узурація стінок великих судин та наявність безсудинної зони внаслідок тромбозу і стиснення пухлиною артерій підшлункової залози. Методика спленопортографії полягає у пункційному введенні в селезінку 20-30 мл 70%-ного розчину кардіотрасту і виконання 3-4 рентгенограм з інтервалом в 1,5-2 с. Ураження головки підшлункової залози супроводжується зміщенням, стисненням і деформацією селезінкової вени та вені воріт печінки. Ураження великих артерій та вен свідчить про неоперабельність пухлини.
На КТ та МРТ при раку відзначаються зміни розмірів і форми підшлункової залози, нечіткість її контурів (мал. 162). За наявності ракової пухлини в головці залози, як правило, виявляють ознаки механічної жовтяниці та постстенотичне розширення панкреатичної протоки. При цьому рак головки підшлункової залози неможливо диференціювати з раком великого сосочка дванадцятипалої кишки та раком інтрапанкреатичної частини жовчної протоки. При невеликих пухлинах тіла і хвоста підшлункової залози може бути виявлено тільки деяке збільшення розмірів залози. Добре візуалізуються проростання ракової пухлини в сусідні органи і метастазування в припанкреатичні, парааортальні, паракавальні лімфовузли у печінку і лімфовузли воріт печінки.
Сонографія виявляє сегментарне збільшення підшлункової залози, що зустрічається у 94% хворих на рак цієї локалізації. У більшості випадків ракова ділянка характеризується низькою ехогенністю з дрібними нерівномірно розподіленими ехосигналами, рідше спостерігаються висока ехогенність, яка може бути гомогенною чи гетерогенною. До непрямих ознак розвитку раку підшлункової залози належать престенотичне розширення панкреатичної протоки та накопичення у черевній порожнині рідини (асцит), яке легко виявляється під час сонографії. Крім того, у хворих на рак в ураженій зоні підшлункова залоза втрачає еластичність і не деформується під час УЗ-дослідження.
Сцинтиграфічна картина раку підшлункової залози характеризується наявністю дефектів включення РФП, змінюється форма органа, тому що візуалізуються тільки функціонуючі ділянки паренхіми.
Диференційна діагностика раку підшлункової залози від панкреатиту-одна із самих гострих проблем абдомінальной візуалізації, тим більше, що обидва захворювання можуть співіснувати. При цьому враховують: 1) втрату жирових прошарків навколо перипанкреатичних судин, більш характерне для раку; 2) дифузне збільшення залози і перипанкреатичне запалення зі стовщенням ниркової фасції, що більше свідчать на користь панкреатиту; 3) характер розширення панкреатичної протоки і переходу від розширеної частини до звуженої; 4) незважаючи на зниження фіксації РФП при панкреатиті завжди вдається визначити тип і форму підшлункової залози. У діагностиці раку підшлункової залози велике значення має інтервенційна біопсія пухлини під контролем УЗД чи КТ.
Дата добавления: 2015-07-25; просмотров: 351 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Жовчний міхур. | | | Захворювання слинних залоз |