
Читайте также:
|
I
Пародонт представляет комплекс тканей — десну с надкостницей, периодонт, кость и надкостницу альвеолы, а также ткани зуба (рис. 19.1).
Различают следующие нозологические формы болезней пародонта: гингивит, пародонтит, пародонтоз, идиопатические заболевания пародонта с прогрессирующим лизисом тканей пародонта, па-родонтомы — опухоли и опухолеподобные процессы в пародонте (рис. 19.2).
При поражении пародонта определенное место занимает зубодесневое соединение, так как первые воспалительные изменения возникают в нем и непосредственно в базальной мембране и гемо-десмосоме. Важное значение в развитии патологических процессов в пародонте придается также системе его кровоснабжения. Оно осуществляется из ветвей челюстной артерии. На верхней челюсти — от крыловидной и крылонебной ветвей, на нижней челюсти — из нижней луночковой артерии. В зависимости от проницаемости капилляров этих сосудистых ветвей зависит характер поражения пародонта. Также взаимосвязаны с патологией пародонта иннервация, лимфообразование, возрастные и общеорганные изменения. Все это нарушает функции пародонта и непосредственно барьерную, трофическую, рефлекторную регуляцию жевательного давления, пластическую и амортизирующую.
На развитие заболеваний пародонта влияют такие факторы как микробная флора полости рта, в том числе входящая в состав бактериальной бляшки; местные причины — перегрузка тканей пародонта, гипо- и гиперфункция его, а также общие причины — дефицит витаминов, атеросклеротиче-ское поражение сосудов, снижение защитных специфических и неспецифических реакций организма, эндокринные нарушения, а также общие заболевания.
Лечение заболеваний пародонта комплексное, включающее снятие зубного камня, местную антимикробную обработку, устранение факторов механической перегрузки. В комплексном лечении заболеваний пародонта большое значение имеют хирургические вмешательства.
При лечении заболеваний пародонта, помимо традиционных лекарственных средств, применяют растворы хлоргексидина и его производных, диоксидина, метацида, листериа, циданола, ми-рамистина. Из них наиболее активными в отношении основных микроорганизмов полости рта
считаются хлоргексидин и его производные — корсодил и элюдрил, а также диоксидин и лис-терин.
Материалы для пластики при заболеваниях пародонта. Операции на пародонте почти всегда требуют восполнения костных тканей. В качестве трансплантатов наиболее эффективной является аутокость. Однако взятие костного аутотрансп-лантата создает дополнительную травму и используется крайне редко. Аллокость при современных технологиях их заготовки обладает хорошими ос-теоиндуктивными и остеокондуктивными свойствами, а последние образцы уже лишены иммуно-генного воздействия. Зарубежные виды аллоген-ной кости широко распространены при кост-но-восстановительных операциях на пародонте: деминерализированная кортикальная и губчатая кость (Вопе 8гай), деминерализованная кортикальная кость (АНоёгай ВМШ), аллокость в виде пластин, геля, порошка, блоков, мембран, облученная деминерализованная кость с костным мозгом. Российские банки выпускают костный деминерализованный матрикс (ДКМ), аллокость специальной обработки (аллоплант), костный деминерализованный трансплантат (перфоост), депро-теинизированную губчатую кость (ДГТ), кортикальный фрагмент кости (ДКТ). При заболеваниях пародонта показано также применение брефоко-сти — костной ткани эмбрионов человека, чаще 5—7-месячных плодов, но брефокость имеет малую механическую прочность и склонна к рассасыванию. При использовании аллокости существует проблема инфицирования больных вирусами ВИЧ-инфекции, гепатита В и С. Современные технологии заготовки аллокости снимают этот вопрос, но имеется опасность заражения другими малоизвестными вирусами (Крейцфельда—Якоба и др.). Кроме того, в России еще нет четких законодательных актов и стандартов для изготовления аллокостных материалов, что служит причиной малого их использования при хирургическом лечении заболеваний пародонта.
Определенную перспективу имеют ксеноткани. Они представляют материал, взятый от генетически различающихся организмов (человека, животных); это коллагенсодержащие материалы. Основным составляющим их является коллаген. Известно более 12 типов коллагена, из них для кооперации с костью чаще используют коллаген типа I и V. Коллагеновые материалы обладают способностью резорбироваться в тканях, стимулируя регенерацию кости. Развитие кости идет от ложа ксе-нотрансплантата с депонированием костных кле-
|
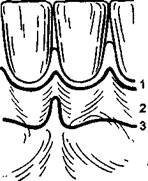
Рис. 19.1. Зоны десны.
1 — краевая десна и межзубные сосочки;2 — альвеолярная, или прикрепленная, десна; 3 — нижняя граница зоны прикрепления десны с переходной складкой [Грудянов А.И., 2000].
ток на его поверхности. Большим достоинством ксеноматериалов является возможность включать в их состав антисептики — антибактериальные препараты. Хороший эффект дает комбинированное применение ксенотканей с аутокостью, алло-костью, трикальций-фосфатом, гидроксилапати-том. Повышает остеогенез смешивание ксенотка-
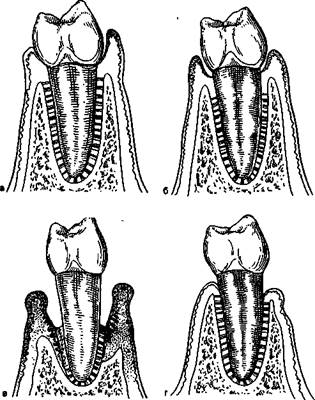
Рис. 19.2. Клинические формы состояния пародонта (схема).
а — хронический катаральный гингивит, обусловленный скоплением микробных бляшек: краевая десна воспалена, отечна; б, в, г — пародонтит разных степеней тяжести.
ней с кровью из раны и плазмой, обогащенной тромбоцитами.
Для стимуляции остеогенеза при хирургическом лечении поражений пародонта применяют синтетические кальцийфосфатные керамики, преимущественно на основе гидроксилапатита, трикаль-ций-фосфата, карбоната кальция. Керамики, состоящие из кальция и фосфата, относятся к биоактивным материалом. Не имея остеогенных свойств, они являются матрицей для отложения кости. При хирургии пародонта чаще используют резорбируемый мелкодисперстный порошок ГА-остим-100 и нерезорбируемый ГА-гидроксиа-пол, гранулы, блоки, а также последняя западная форма Интерпоре-200. Особое преимущество обоих видов ГА является включение в их состав антисептиков и антибиотиков. При лоскутных операциях ГА-керамика дает хорошую химическую связь с костью и замещает ее дефекты, снижает воспалительную реакцию. Однако 100 % костеза-мещения не происходит и улучшение остеогенеза наступает при комбинированном применении ГА, ксенотканей, аутокости и других материалов, в том числе с плазмой, обогащенной тромбоцитами.
Новыми препаратами для пластики кости являются биоситалы. Они содержат микро- и макроэлементы, гели природных элементов — протеина, хондроитинсульфата, хитина и др. Биоситалы хорошо адаптируются благодаря подавлению локальной буферной реакции тканей выделением ионов натрия в обмен на ионы фосфата и водорода. При этом образуется поверхностный слой фосфата кальция, который способен соединяться с костью, ее остеобластами и коллагеновыми волокнами. Однако в хирургии заболеваний пародонта биоситалы еще мало изучены.
Новым направлением в хирургическом лечении заболеваний пародонта является подсаживание остеобластных клеток на твердой мозговой оболочке. Установлены их остеоиндуктивное действие и образование кости в течение 3—4 мес после операции.
Наиболее перспективным для восполнения кости при операциях на пародонте признаны комбинированные материалы, основанные на аллоко-сти, гидроксилапатите или трикальций-фосфате и ксенотканях.
Среди отечественных комбинированных материалов применяют гапкол, колапол, коллапан. В эти материалы активно прорастает кость, и происходит ее депонирование на поверхности материала, а сам препарат подвергается резорбции. Разработан биоактивный апатитовый композит — БАК, состоящий из стекловидной химически нейтральной матрицы Ыа-А1-81 и гидроксилапатита. Матрица материала выполняет роль каркаса, между перегородками которого равномерно распределен гидроксилапатит до 60 % по массе. Создан комбинированный материал в виде геля, состоя-
теог ла и
О
при тка* био] кусе утра ели: там!
В
ЛЬН1
щий из полиакриламидного препарата, гидрокси-апола с включением лизоцима или диоксидина. Применяют отечественный материал тутопласт, основанный на переработке консервации и стерилизации тканей человеческого и животного происхождения. Западные фирмы для хирургического лечения заболеваний пародонта выпускают комбинированные материалы: кальций-фосфатный костный препарат Назре1, ВШ-Роге, ВШ-РШ, Во-пе-АраШе, Репг-озз, Вю-озз, Оз1ео§еп, Вю-р1аз1, Вопе-та1псз, Оз1еотт, Етйоёет, Оз1ео§гаГ.
Специально для лечения пародонтита и замещения костных дефектов были разработаны мембраны — нерезорбируемые и резорбируемые. Среди них высокую оценку в клинике получила мембрана е-РТРЕ (Соге-Тех). Мембраны хорошо моделируются к дефекту кости около зуба. В зависимости от задач восстановления кости мембрана может быть толстой (0,250 мм), средней толщины (0,200 мм) и тонкой (0,125 мм). Чаще используют средние и толстые мембраны. Мембраны требуют хорошей фиксации над костным дефектом, для чего ее прикрепляют специальными шпильками или винтами. Обязательным условием является подготовка дефекта кости и заполнение его кровью. К новому поколению нерастворимой мембраны Соге-Тех относится С11ор1аз1, не требующая специальных лоскутных операций. Однако нерастворимые мембраны требуют повторного вмешательства — удаления через 6 нед. При лечении заболеваний пародонта применяют рассасывающиеся мембраны. Методика их установки аналогична таковой нерассасывающейся мембраны, она может закрепляться не металлическими шпильками и винтами, а биовинтами, которые не требуют удаления. Наиболее распространены Соге Яезо1и1 ХТ, Ер{ Сшйе, Вю-Мепс1, Апййох, АпИзогЪ, Е1Ы-соп Уюп! МетЬапеп, Вю-ТШе. Среди отечественных мембран хорошие результаты при лечении пародонтита дают коллагеновые мембраны «Тахо-Комб», «Пародонкол». Последняя двухслойная, и ее внутренний слой отработан фактором роста, гепарином, фибрином.
Отрицательными моментами мембран являются их воспаление, прорезывание и отторжение.
Следует отметить, что под мембранами кость образуется не во всех случаях; всегда лучший ос-теогенез отмечается при комбинации биоматериала и закрытии его мембраной.
Одна из проблем хирургических вмешательств при заболеваниях пародонта — нехватка мягких тканей для глухого зашивания раны, закрытия биоматериала. Новыми материалами являются искусственная кожа и искусственный перикард. Не утратили себя и методы пластики аутотканями, слизистыми, кожными лоскутами, а также лоскутами на питающей ножке.
Важным условием успеха костно-восстановите-льных операций является применение новых тех-
нологий, стимулирующих рост кости. Следует выделить суперсемью факторов роста, среди которых при заболеваниях пародонта применяют бычий морфогенетический протеин, плазму, отягощенную тромбоцитами в виде раствора или геля, материал на основе пептида из 15 аминокислот Рер-Оеп.
В послеоперационном периоде при вмешательствах на пародонте накладывают десневую повязку. Повязки могут быть самотвердеющими и све-тоотверждающими (РепооЧтЫ-Раск, Воко, Вагп-ке!<1ег). Они хорошо удерживают мягкие ткани, формируют биоматериал под ними и обладают антисептическим действием. Повязки меняют через 1—2 дня до полного заживления раны. Хорошее действие оказывают отечественные самоклеющие-ся пленки («Диплен») с лидокаином и хлоргекси-дином дексаметазоном, в том числе с подслизи-стой фиксацией.
Операции на пародонтите костных карманов, межбалочных пространств, подготовке ложа для пластики костнозамещаюшими материалами.
При гингивите хирургические вмешательства показаны при гипертрофическом процессе в деснах или фиброматозе десен.
К хирургическим методам относят кюретаж и вакуум-кюретаж [пародонтальных карманов (метод Юнгера—Закса—Знаменского)] пластику десны при рецессии; гингивотомию; гингивэктомию, удаление десневых сосочков (частичную и тотальную), лоскутную операцию по Видману—Нейману; пластику преддверия полости рта френулото-мию и перемещение уздечки верхней, нижней губ, френулэктомию; микроостеопластику. Пластика преддверия полости рта направлена на устранение натяжения низко- и высокоприкрепленных сухожилий мышц, слизистых и мышечных тяжей к кости челюстей, которые ведут к отслаиванию десны от шейки зуба, развитию и усугублению поражений пародонта. Традиционные хирургические методы дополняются диатермокоагуляцией, криоде-струкцией, лазерным рассечением или иссечением тканей. Обязательным условием проведения хирургических методов на пародонте является высокая гигиена полости рта.
Традиционные методы — механические, химические, электрические, биологические при хирургическом лечении заболеваний пародонта могут заменяться эффективной радиохирургической обработкой.
Кюретаж представляет собой выскабливание десневых карманов и их деэпителизацию. Он является одним из основных видов лечения, наиболее доступен и прост в исполнении. Различают простой и подцесневой кюретаж. Проводят при глубине кармана 3—4 мм. За один сеанс обрабатывают обычно не более 3—4 зубов; при вмешательстве на всех зубах требуется около 8 посещений (2—3 раза в неделю). Для кюретажа
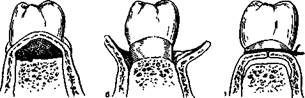
Рис. 19.3. Открытый кюретаж (схема).
|
а — до лечения: деструкция кости, пародонтальный карман, отложения зубного камня; б — после рассечения межзубных сосочков стенки кармана откидывают и проводят его обработку; в — стенки кармана укладывают на место и фиксируют межзубными швами [Грудянов А.И., 2000].

Рис. 19.4. Радикальная гингивэктомия.
а — иссечен десневой край, удалены грануляции; б — произведена обработка костного края.
используют специальный набор инструментов, в который входят различного размера экскаваторы, крючки для снятия камня, костные ложки, расшпили и др.
Кюретаж осуществляют под местной инфиль-трационной, в том числе интралигаментарной, анестезией. Начинают с удаления видимых над-десневых отложений, затем постепенно переходят к шейке и под десну, погружаясь в пародонтальный карман. Обрабатывают вестибулярную, оральную и аппроксимальную поверхности зуба. При этом инструмент всегда должен двигаться из глубины кармана по корню зуба к шейке и коронке. Если на корне цемент размягчен, его также удаляют. По образному выражению А.И.Евдокимова, корень зуба после снятия отложений «должен быть, как полированный».
Корень обрабатывают также скалером, промывают карман антисептическим раствором и острым инструментом выскабливают грануляции, а также размягченные участки кости. Наиболее важный этап хирургии кюретажа — диэпителиза-ция кармана. Ее проводят острым инструментом, идя от дна кармана к коронке зуба.
Открытый кюретаж. Применяют так называемый открытый кюретаж, при котором всегда имеется лучший подход и обозрение пародонтального кармана. Открытый кюретаж и нивелировку кости производят острой ложкой, экскаваторами. Обрабатывают мягкие и костные ткани растворами
хлоргексидина, гемостаз раствором перекиси водорода, гемостатической губкой (рис. 19.3).
Прижав десну к зубу, накладывают десневую повязку, которую меняют через день, всего 5— 7 дней. В послеоперационном периоде показаны полоскания (растворы соды, соли, настои трав).
При карманах размером более 4 мм производят вакуум-кюретаж специальным вакуум-аппаратом, а также используют диатермокоагуляцию, которая позволяет свертывать кровь и створаживать ткани. Гемостатический эффект дает криодеструкция жидким азотом, фреоном, углекислотой, кислородом, лазерным скальпелем.
Гингивотомия — рассечение пародонтального кармана и его кюретаж. Тотальная гингивотомия является радикальным вмешательством и предусматривает санацию десневых карманов с иссечением края десны. Вмешательство показано при глубоком, узком или двустороннем кармане, а также при развитии пародонтального абсцесса. Вмешательство состоит в вертикальном разрезе, несколько отступя от пародонтального кармана, на уровне здоровых тканей, образуют лоскут треугольной формы. При этом оказывается открытым костный карман; выполняют его кюретаж и медикаментозную обработку раны, на поверхность кости вводят биоматериалы. Лоскут укладывают на место, на рану накладывают швы и закрывают участок вмешательства пародонтологиче-ской повязкой. После операции остается патологический карман, который закрывают лечебной повязкой, вводя биологически активные вещества, биоматериалы. Возможны пластика и закрытие кармана обнаженной шейки, корня зуба биоматериалами и мембраной.
Гингивэктомия может быть частичной и тотальной. Частичная гингивэктомия заключается в иссечении края десны на уровне пародонтального кармана на глубину до 3 мм и кюретажа оставшейся части его. Операцию проводят под инфиль-трационной анестезией, иссекают десневой карман не более 3 мм, осуществляют кюретаж и медикаментозную обработку глубоких отделов. Так же как при удалении десневых сосочков накладывают десневую повязку, чтобы она плотно прилегала к тканевой поверхности и прижимала к кости нижний отдел кармана. Образовавшуюся рану закрывают йодоформным тампоном (рис. 19.4). Отрицательными моментами являются обнажение шеек зубов, увеличение их подвижности. Наиболее целесообразна эта операция в области премо-ляров и моляров. Вместе с тем возможности заполнения раны биоматериалами открывают большие перспективы для исхода операции или десневой защитной повязкой с бальзамом Караваева, траумелем, маслом облепихи.
Операция по Цещинскому, Видману—Нейману. Лоскутная операция наиболее распространена, показана при подвижности зубов II степени и на-
П11С
пока
ЛЬСТ]
внут
пеля
всех
бок
рукл
дени
мокс
вязк
зажи
повя
зиро
ции.
баль.
масл
повн
поел
лучи
ника
личии пародонтальных карманов, не превышающих '/2 длины корня (средняя и тяжелая степень поражения) (рис. 19.5). Операция позволяет ликвидировать пародонтальный карман, сформировать новое соединительнотканное прикрепление и создать условия для роста кости. Перед вмешательством обязательно проводят санацию полости рта, противовоспалительную терапию и избирательную пришлифовку зубов. При назначении антибиотиков используют данные антибиотикограм-мы. Хорошие результаты получены при использовании рулида, сумамеда, макропена. Изготавливают шинирующие протезы. После обезболивания проводят два вертикальных разреза до кости от края межзубного сосочка к переходной складке с вестибулярной стороны в пределах 4—6 зубов. Оба разреза соединяют путем рассечения вершин сосочков между зубами. Откидывают слизисто-над-костничный лоскут вместе с десневым краем с вестибулярной стороны и на 0,5 см — с внутрирото-вой. Выполняют кюретаж патологических карманов, иссекают десневой край до уровня их дна. Более щадящими являются хирургические манипуляции лазерным скальпелем, радиоскальпелем. Лоскут мобилизуют и подшивают узловыми швами через межзубные промежутки к краю раны со стороны полости рта. На область операции накладывают различные лечебные повязки, содержащие аспирин, кортикостероиды, гепарин, гепароид, препараты нитазола и др.
Если до операции не был изготовлен шинирующий протез, производят временное шинировние пластическими массами. Недостатками операции являются ретракция десны и прорастание эпителия. Для повышения эффективности операции применяют остеопластические биоматериалы, в том числе мембраны.
Удаление десневых сосочков. Если развивается гипертрофический гингивит, фиброматоз десен, показано удаление десневых сосочков. Вмешательство проводят под инфильтрационной, чаще внутрисосочковой анестезией с помощью скальпеля, диатермокоагулятора, криодеструктора. Во всех случаях инструмент вводят в десневой желобок до дна и иссекают, коагулируют, некротизи-руют избыточную ткань. Послеоперационное ведение бывает различным: при иссечении, диатер-мокоагуляции на рану накладывают десневую повязку, которую периодически меняют до полного заживления тканей. В случаях криодеструкции повязки накладывают после отторжения некроти-зированных тканей на 3—4-й день после операции. В состав десневых повязок следует включать бальзам Караваева, солкосерил, мундизал — гель, масляные растворы витаминов А и Е, масло шиповника, облепихи. Несмотря на более тяжелый послеоперационный период, криодеструкция дает лучшие результаты и после нее крайне редко возникают рецидивы.
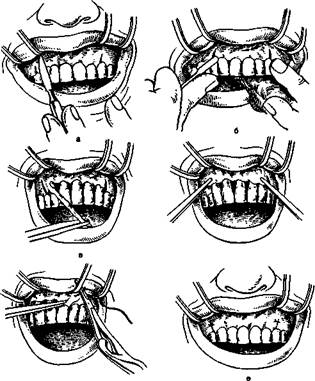
Рис. 19.5. Лоскутная операция (по Цещинскому, Видману—Нейману).
а — вертикальные разрезы десны; б — отделение слизи-
сто-надкостничного лоскута; в — иссечение десневого края
на уровне пародонтальных карманов; г — укладывание ло
скута на место; д — наложение швов; е — вид после опера
ции.. •, ^
Микроостеопластика, применяемая для стимуляции остеогенеза, заключается в заполнении глубоких костных карманов биоматериалом (ауто- и аллотрансплантатом, гидроксилапатитом, трика-льций-фосфатом, ксенотканями и их комбинациями). В отличие от операций по Цещинскому, Видману—Нейману при костной пластике слизи-сто-надкостничный лоскут отсепаровывают только до уровня дна патологических карманов и не иссекают десневой край. После тщательного кю-ретажа, удаления грануляций и снятия эпителиального покрова стенки кармана в последний вводят биоматериал. Смешивая его с кровью, плазмой, обогащенной тромбоцитами, порциями конденсируют биоматериал на поверхности кости. Материал закрывают мягкими тканями. Лучшие результаты дают закрытие биоматериала мембраной, которую адаптируют под контур альвеолярного гребня и зубов. Мембрану плотно фиксируют к здоровым участкам кости и закрывают слизисто-надкостничным лоскутом. Заканчивают операцию наложением швов в каждом межзубном

Рис. 19.6. Остеопластика с биоматериалом и мембраной.
а — откинут слизисто-надкостничный лоскут, видны зубные отложения; б — удалены зубные отложения, грануляционная ткань; в — на подготовленную кость уложен биоматериал и мембрана. 1 — остеоиндуктивный материал закрыт мембраной, 2 — кость закрыта мембраной; г — лоскут уложен на место, закрыв мембрану.
промежутке (рис. 19.6). Участок, где проведено вмешательство, закрывают десневой повязкой, которую меняют каждые 2—3 дня.
Оперативные способы пластики кости, применяемые в комплексном лечении пародонтита, зависят от типа резорбции кости, величины костных карманов, степени атрофии альвеолярного отростка.
Френулотомию производят при укороченной уздечке языка путем ее рассечения. Целесообразно эту операцию выполнять максимально рано — в детском возрасте.
Френулэктомию осуществляют при короткой уздечке языка или губы, вследствие чего в последующем развивается диастема. Делают два полуовальных вертикально расположенных разреза, иссекая уздечку.
Одновременно выполняют компактостеотомию. Мягкие ткани над костью сближают и фиксируют глубокими швами. Если для сближения краев раны тканей недостаточно, на каждой стороне образуют треугольные лоскуты и взаимно перемещают их (пластика встречными треугольными лоскутами по Лимбергу) (см. рис. 19.6).
Френулэктомию производят также рассечением короткой уздечки у ее основании, остеопарацией тканей до дна преддверия и иссекают излишнюю ткань. На рану в области дна преддверия накладывают 1—2 шва, остальную часть раны на поверхности альвеолярного отростка частично зашивают, оставшаяся раневая поверхность заживает вторичным натяжением под йодоформным тампоном или поддесневой повязкой. Перевязки делают через день в течение 2 нед.
В отдельных случаях при мелком своде преддверия рта выполняют два сходящихся разреза отвода к основанию уздечки, формируют угло-образный лоскут. Край лоскута укладывают к верхней точке преддверия рта и фиксируют швами (см. рис. 18.13). Оставшаяся раневая поверхность заживает вторичным натяжением под йодоформным тампоном или пародонтологиче-ской повязкой.
Вестибулопластика показана при наличии тяжей в преддверии полости рта, обусловленных аномалией прикрепления мышц. Рассекают слизистую оболочку по гребню тяжа длиной до 1 см, отделяют место прикрепления сухожилий мышцы от кости и смещают ткани к дну свода преддверия. Рану ушивают. Подобную операцию проводят в области каждого тяжа.
При вестибулопластике для углубления преддверия рта можно использовать тонкий, расщепленный кожный лоскут и другие методы свободной пересадки тканей (см. главу 18).
После вестибулопластики требуется формирование углубленного преддверия полости рта орто-

|

|
педическими или ортодонтическими аппаратами на срок до 10—14 дней.
Предложены различные модификации вестибу-лопластики: по Эдлану—Мейхару, Гликману, Кру-чинскому и Артюшевичу и др. Их проводят также в сочетании с лоскутной операцией. Выбор каждой из них зависит от тяжести поражения паро-донта, степени и вида атрофии альвеолярного отростка и др.
При поражении пародонта после лечения может происходить рецессия десны, когда обнажается часть корня. После операций на пародонте рецессия десны наступает при чрезмерно тонкой слизистой оболочке. В таких случаях показана пластика слизистыми лоскутами из соседних областей: нижерасположенной неподвижной или подвижной слизистой оболочки (рис. 19.7, а, б) или перемещение неподвижной десны спереди или сзади дефекта (рис. 19.7, в, г).
В послеоперационном периоде проводят антисептическую обработку операционной раны, смену лечебных повязок вначале через день, а с 4—5-го дня — каждые 3—4 дня. Через 1 нед после операции накладывают повязки на масленой основе. Хороший эффект дают клеящиеся пленки «Диплен», содержащие хлоргексидин, дексамета-зон, трихопол и их комбинации. При отслаивании лоскутов слизистой оболочки на обработанную кость накладывают рассасывающуюся пленку «Диплен-Дента», содержащую хлоргексидин и дексаметазол, которая в течение 4 дней послеоперационного периода приводит к уменьшению выраженности воспалительной реакции и в дальнейшем обеспечивает регенеративные процессы. Для благоприятного заживления тканей большое значение имеет индивидуальная склонность к образованию келоидных рубцов. С целью предотвращения образования грубых рубцов показаны массаж и механогимнастика, физические методы —


Рис. 19.7. Пластика мягких тканей при рецессии десны.
а, б — горизонтально-перемещенным лоскутом; в, г — вертикально-перемещенным лоскутом.
ультрафиолетовое облучение, лазерное воздействие гелий-неонового и инфракрасного лазеров, а также лекарственные препараты, способствующие рассасыванию.
Успех хирургического лечения может быть обеспечен систематической и тщательной гигиеной. Большинство осложнений хирургического лечения заболеваний пародонта связано с недостаточной гигиеной. После операции необходим правильный подбор зубных щеток, нитей, зубочисток, жидкостей для полоскания и паст.
Успех хирургического лечения пародонтита зависит от комплекса мероприятий, включающих консервативную терапию и рациональное зубное протезирование.
Дата добавления: 2015-07-25; просмотров: 304 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Резекция участка альвеолярного отростка верхней челюсти, альвеолярной части нижней челюсти | | | ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ |