
Читайте также:
|
т

|

Рис. 18.5. Остеотомия альвеолярных сегментов.

|
а — линия распила кости и направления перемещения костного сегмента; б — положение костного сегмента.

Рис. 18.6. Увеличение ширины альвеолярной части нижней челюсти.
а — вид до операции; б — после введения биоматериала.
показана в случае избытка тканей, деформации кости, когда нет места в протезе для зубов, в том числе для зубов-антагонистов. В зависимости от задач протезирования на моделях определяют необходимый объем резекции кости. На верхней челюсти оценивают рентгенологически расположение носовой и гайморовой полостей во избежание их повреждений при операции. Проводят линейный разрез по альвеолярной дуге, отсепаровывают слизисто-надкостничный лоскут. Иногда дополнительно делают вертикальный разрез или разрезы к своду преддверия рта, отсепаровывая углооб-разной, трапециевидной формы лоскуты. Избыток альвеолярной части удаляют костными кусачками, долотом, а также борами, фрезами с охлаждением, позволяющими сгладить поверхность кости и термически не травмировать ее. В соответствии с необходимыми для протезирования окклюзионными плоскостями альвеолярных дуг оперируемому участку придают нужную форму. Избыток мягких тканей удаляют с таким расчетом, чтобы края
раны сближались без натяжения. На мягкие ткани лучше накладывать непрерывный шов из синтетической нити.
Пластика альвеолярных сегментов. При отсутствии ряда зубов нередко отмечают нехватку кости. В таких случаях показана остеотомия сегмента с перемещением его в нужном направлении. План операции составляют на основании анализа клинических и рентгенологических данных, а также моделей челюстей. На последних отмечаются анатомические и математические параметры операции. Врач-ортопед на моделях в артикуляторе определяет задачу вмешательства. После рассечения слизистой оболочки и надкостницы, отступя в стороны от места остеотомии, специальными пилками остеотомируют зубочелюстной сегмент, ставят его в нужное положение и фиксируют костным швом, пластинами и винтами. Пространство, образовавшееся между зубочелюстным сегментом и телом челюсти, заполняют гидроксилаппатитом или другим биоматериалом. Слизисто-надкостничный лоскут мобилизуют, укладывают на место и фиксируют узловыми швами (рис. 18.5).
Создание высокой и широкой альвеолярной дуги. В отдельных трудных случаях зубного протезирования, например при атрофии кости и нередко при полной атрофии альвеолярной дуги и прилежащей базальной кости вследствие потери зубов, ношения зубных протезов, общих заболеваний и др., прибегают к более прогрессивным оперативным вмешательствам — наращиванию кости. Необходимость в этом бывает на нижней челюсти.
Для увеличения ширины альвеолярной части нижней челюсти и альвеолярного отростка верхней челюсти поднадкостнично вводят биоматериал с вестибулярной стороны (рис. 18.6, а, б). Для увеличения высоты и ширины кости также поднадкостнично заполняют пространство материалом, поэтому выполняют симметричные разрезы слизистой оболочки по дуге соответственно клыку или первому премоляру до кости. Создают поднадкостничный тоннель до ветви нижней челюсти или до бугра верхней челюсти, который заполняют биоматериалом в таком количестве, чтобы были желаемые высота, ширина и конфигурация альвеолярной дуги. Раны зашивают узловыми швами (рис. 18.7). Можно по такой методике увеличивать только ширину альвеолярной дуги, наложив биоматериал на его вестибулярную поверхность. Для сохранения формы альвеолярной дуги или альвеолярного отростка и формировании преддверия полости рта рекомендуют в послеоперационном периоде ношение шины (8—10 дней).
При достаточной высоте и недостаточной ширине альвеолярной дуги, а также при более глубоких нарушениях ее — наличии острого края, полном отсутствии альвеолярного отростка верхней
челюсти или альвеолярной части нижней челюсти вследствие значительной атрофии кости проводят сложные костно-пластические операции. Чаще используют костную пластику аутокостыо. Наиболее анатомично наращивание нижней челюсти трансплантатом из ауторебра, гребешком подвздошной кости, фрагментом большой, малой берцовой кости, а также биоматериалами — три-кальций-фосфатом, гидроксилапатитом, коллаге-новыми материалами, аутокостью с челюстей и черепа и их комбинациями.
Наиболее простым методом наращивания кости является использование аутогенных, аллогенных, ксеногенных или синтетических биоматериалов.
Эффективно смачивание биоматериалов кровью из раны, плазмой, обогащенной тромбоцитами, использование других стимуляторов роста кости — остеобластных клеток, морфогенетического протеина и др
Пластика нижней челюсти. Объем кости нижней челюсти можно увеличить поднадкостничным введением биоматериала. В таких случаях можно расширить альвеолярную часть нижней челюсти или увеличить ширину ее (рис. 18.7, а), а также увеличить альвеолярный отросток верхней челюсти (рис. 18.7, б). При значительной атрофии кости проводят пластику цельным или расщепленным ребром, гребнем подвздошной кости, фиксируют биоматериал или по изгибу альвеолярной дуги, или со стороны основания нижней челюсти (рис. 18.8, а, б). Большие трудности могут возникнуть при дефиците мягких тканей.
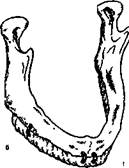
Наиболее анатомична пластика нижней челюсти ауторебром. Берут фрагмент ауторебра длиной по 15 см и укладывают на поверхность кости с придачей ему формы зубной дуги (см. рис. 18.8, а). Можно брать два фрагмента ребра: один укладывают на кость, другой измельчают и обкладывают его частицами первый. В обоих случаях трансплантат фиксируют к основанию челюсти окружающими швами проволокой, титановыми мини-пластинами и винтами (см. рис. 18.8, а). Этот метод достаточно сложен, не всегда адекватен возрасту пациента, рассчитан на длительное время — от 3—5 мес до функционального протезирования.
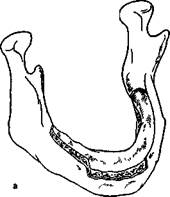
Опасность перелома нижней челюсти при большой ее резорбции обусловливает иногда необходимость костной пластики со стороны ее основания Методика операции такая же — оперативный доступ проводится со стороны преддверия рта. Аутотрансплантат фиксируют к основанию челюсти костным швом проволокой или пластинами (см. рис. 18.8, б). Вместе с тем эта методика способствует предупреждению перелома нижней челюсти, но не улучшению условий для протезирования.
Описаны различные методики пластики нижней челюсти на питающей ножке. При одной из

Рис. 18.7. Увеличение ширины и высоты кости под-надкостничным введением биоматериала
|
а — на нижней челюсти; б — на верхней челюсти.

Рис. 18.8. Пластика нижней челюсти ауторебром.
а — со стороны альвеолярной части, б — со стороны основания.

|

|
| в |
Рис. 18.9. Остеотомия нижней челюсти, транспозиция и пластика биоматериалом (а, б).
Рис. 18.10. Пластика верхней челюсти ауторебром.
а — линия остеотомии по нижнему типу; б — фиксация костного трансплантата металлическими швами; в — введение биоматериала под дно верхнечелюстной пазухи.
них распиливают нижнюю челюсть так, чтобы оральная часть ее осталась с прилежащими тканями подъязычной области, а вестибулярная опустилась вниз. Оставшееся слизисто-поднадкостнич-ное пространство заполняют биоматериалами — измельченной аутокостью, аллокостью, гидро-ксилаппатитом, трикальций-фосфатом. Увеличить
нижнюю челюсть можно путем горизонтального распила кости и поднятия верхнего фрагмента ее вверх, заполнив среднее пространство блоком ауто- или аллокости, измельченной ауто- или аллокостью, гидроксилапатитом (рис. 18.9).
Коррекцию костных деформаций беззубых челюстей проводят по правилам остеотомии. Методика последней зависит от характера деформации и планирования адекватного протезирования.
Наращивание верхней челюсти требуется не так часто, как нижней. Однако при большой атрофии кости и отсутствии адекватной формы небного свода производят увеличение альвеолярного отростка верхней челюсти. Эта операция аналогична операции, проводимой при наращивании нижней челюсти: производят отсечение (остеотомию) альвеолярного отростка верхней челюсти по ФОР III и интерпозицию этого участка вниз, образовавшееся пространство заполняют блоком или измельченной аутогенной костью (гребешок подвздошной кости или ребро) или искусственной костью (см. рис. 18.10, а, б). Трансплантат фиксируют на теле челюсти и скуловой кости металлической проволокой, винтами, мини-пластинами с винтами. Однако при этих операция* наблюдаются случаи послеоперационной резорбции кости и возникает необходимость в повторной операции. В этих случаях больной не может долгое время пользоваться зубным протезом. Увеличение альвеолярного отростка тела челюсти, поднятие верхнечелюстной пазухи проводят биоматериалом, еще через переднезаднюю стенку верхней челюсти — трансплантацией под пазуху (рис. 18.10, в).
Более проста и эффективна операция наращивания верхней челюсти при помощи биоматериалов на основе ТКФ, НА, ксенотканей, аллокости и их комбинаций. Методика проведения ее такая же, как при пластике на нижней челюсти. Делают только один поперечный разрез по средней линии альвеолярной дуги. Поднадкостничный тоннель создают по гребню по передней поверхности верхней челюсти (см. рис. 18.7, б). После введения в него достаточного количества биоматериала, формирования высоты и ширины альвеолярного отростка надевают шину на 7—8 дней, укрепляют ее проволочным подвешиванием или при помощи небного шурупа. Для этого можно использовать старый протез, приспособив его к новой форме альвеолярного отростка. Таким методом можно уложить биоматериал только по вестибулярной стенке альвеолярного отростка, расширив ширину его (см. рис. 18.6).
При атрофии альвеолярного отростка верхней челюсти, особенно при недостаточности площади опоры зубного протеза в дистальном отделе, проводят пластику буфа верхней челюсти. Откинув сли-зисто-надкостничный лоскут по альвеолярной дуге
до верхней точки крылонебной складки, обнажают бугор верхней челюсти и остеотомом отделяют часть латеральной пластинки крыловидного отростка и смещают ее кзади вместе с крыловидным крючком. В образовавшееся углубление погружают конец лоскута. Оставшуюся раневую поверхность покрывают йодоформной повязкой, и рана заживает вторичным натяжением. Создаются условия для лучшей фиксации зубного протеза.
Перемещение подбородочного нерва. При значительной атрофии альвеолярной части нижней челюсти сосудисто-нервный пучок, выходящий из подбородочного отверстия, может находиться в области альвеолярной дуги. Ношение зубного протеза в этих случаях часто вызывает боль. Если консервативные меры, коррекция протеза не дают улучшения, то показано перемещение подбородочного нерва. Делают разрез длиной 4 см по альвеолярной дуге, а иногда в переднем отделе — вертикальный. Откидывают углообразной формы слизисто-надкостничный лоскут, отсепаровывают сосудисто-нервный пучок. При удалении кости в вертикальном направлении нерв смещают вниз и укладывают в созданную борозду, прикрывая его удаленной кортикальной пластинкой кости. Можно для прикрытия нерва пользоваться биоматериалами.
Операции на мягких тканях полости рта. После удаления зубов нередко происходит изменение мягких тканей. Бывают и врожденные нарушения отдельных анатомических образований. Все это создает трудности при протезировании и требует хирургического лечения. До операции должно быть проведено тщательное клиническое и рентгенологическое исследование, составлен план ортопедического лечения и определена адекватность его задачам оперативного вмешательства. Наличие избытка мягких тканей всегда должно оцениваться с точки зрения возможности использования ее для закрытия костного материала с целью увеличения кости.
При вмешательствах на мягких тканях полости рта должны быть соблюдены следующие правила:
• вмешательства проводят только при хорошей
гигиене полости рта;
• учитывают анатомию сосудистой сети и рассече
ния делают параллельно ходу артериальных и
венозных сосудов;
• на альвеолярных отростках челюстей слизистую
оболочку рассекают вместе с надкостницей;
• при мобилизации мягких тканей учитывают от-
хождение и прикрепление мимических мышц,
при необходимости часть их отсекают и отодви
гают;
• в области нижнего второго премоляра и первого
моляра рассечения проводят, отступя от этого
отдела, во избежание травмы подбородочного
нерва.
32 Т. Г. Робустова
При значительной атрофии альвеолярной части нижней челюсти, когда преддверие рта, альвеолярная дуга и ткани с язычной стороны находятся в одной плоскости и нет условий для фиксации протеза, прибегают к методике Обвегезера в различных модификациях. Она предусматривает увеличение преддверия и полости рта. При этом необходима оценка клинических и рентгенологических данных; альвеолярная часть должна быть высотой не менее 15 мм.
Вначале заготавливают кожный расщепленный лоскут толщиной не менее 4 мм, взяв его с участка, не имеющего волос. Делают разрез по альвеолярной дуге, выкраивают слизисто-надкостничный лоскут вместе с мягкими тканями, мышцами (обычно отделяют всю челюстно-подъязычную и верхнюю часть подбородочно-язычной мышцы). Отсепаровывают мягкие ткани по вестибулярной и язычной поверхностей челюсти и подшивают их у ее основания. На обнаженный участок челюсти укладывают кожный трансплантат. Последний укрепляют окружающими челюсть швами и удерживают шиной. Следует обращать внимание на то, чтобы края шины достигали глубины всех участков преддверия нижней челюсти. Через 7 дней снимают окружающие швы. Перевязки делают через день, проводят ежедневно гигиенические процедуры. Протезирование начинают через 3—4 нед. Пластику преддверия рта проводят также тонким, кожным лоскутом, который укрепляют на марлевом вкладыше и помещают в образованную раневую поверхность преддверия рта.
Углубление преддверия полости рта проводят также путем пластики лоскутом слизистой оболочки, взятым с нижней поверхности языка. Операция показана при достаточной высоте центрального отдела альвеолярной части нижней челюсти (не менее 15 мм), достаточной глубине язычной стороны и недостаточной глубине преддверия рта, в том числе за счет присоединения мышц и тяжей слизистой оболочки. Образуют два лоскута слизистой оболочки путем разрезов длиной 3—4 см параллельно альвеолярной дуге: один в области нижней губы, другой по наружной поверхности альвеолярного отростка. Хорошо отсепарирован-ный лоскут с альвеолярного отростка (на ножке) перемещают на участок дефекта губы, лоскут с губы подшивают под десневой бороздой, углубляя ее, а на открытую переднюю поверхность альвеолярного отростка перекидывают лоскут, выкроенный на нижней поверхности языка, и накладывают швы. Ткани фиксируют специально изготовленной шиной или используют при этом старый протез, который корригируется для формирования максимально глубокого преддверия рта. Протез должен иметь мягкую подкладку. Через 3— 4 нед можно приступать к ортопедическому лечению.

Рис. 18.11. Удаление избытка мягких тканей по альвеолярной дуге.
а — линия иссечения тканей; б — уровень альвеолярной дуги.
Уменьшение бугристости слизистой оболочки и надкостницы, покрывающей альвеолярный отросток верхней челюсти и альвеолярную часть нижней челюсти, проводят путем эллипсообразных сходящихся разрезов, окаймляющих патологический участок. Мобилизуют слизисто-надкостнич-ные лоскуты с вестибулярной и оральной сторон до соприкосновения без натяжения, после чего рану зашивают узловыми или непрерывным швами. Если при сближении краев раны остается участок обнаженной кости, последний прикрывают йодоформным тампоном, и рана заживает вторичным натяжением.
Уменьшение объема тканей ретромолярной области. В ретромолярной области нередко наблюдается избыток тканей, чаще вследствие гипертрофии ее. Избыток тканей удаляют эллипсообраз-ным разрезом, истончают ткани по краям дефекта, и рану ушивают узловыми или непрерывным швами.
Удаление избытка мягкой ткани в дистальном отделе неба. В дистальной части небного свода нередко наблюдается избыток мягких тканей, что обусловливает сужение его и создает трудности при протезировании. При операции возможно повреждение передней небной артерии, петель крыловидного венозного сплетения, поэтому рекомендуется неглубокое иссечение тканей. Избыток мягких тканей иссекают острым тонким скальпелем по касательной поверхности на глубину слизистой и подслизистой ткани. Края раны сближают, накладывают швы и надевают на раневую поверхность защитную пластинку или приспосабливают старый зубной протез.
Удаление избытка мягких тканей альвеолярной дуги. При атрофии кости, ношении неадекватно фиксирующихся зубных протезов создается избыток мягких тканей, не имеющих костной опоры. Если эта ткань не может быть использована для
увеличения высоты и ширины альвеолярного отростка или альвеолярной части, то ее удаляют. Удаление ткани производят двумя параллельными сходящимися на концах разрезами до надкостницы по ходу альвеолярной дуги, а рану зашивают обычным методом (рис. 18.11). Нередко избыток мягких тканей имеет форму «шнура», который излишне подвижен. В таких случаях иссечение избытка мягких тканей проводят вместе с надкостницей. Следует отметить, что такое иссечение может приводить к более выраженному изъяну преддверия рта.
Удаление избытка воспалительно-измененной ткани. При ношении плохо фиксируемых зубных протезов, их неадекватности нередко происходит изменение слизистой оболочки на альвеолярной дуге, десневой борозде в виде фиброзных разрастаний. При коррекции зубного протеза возможно устранение этих изменений. В других же случаях необходима операция иссечения патологической ткани. Наиболее простым методом является электрокоагуляция или лазерное иссечение с последующим заживлением раны вторичным натяжением под тампоном. При значительных размерах участка избыточной воспаленной ткани проводят обычное иссечение до надкостницы с ушиванием раны узловатым или непрерывным швом. При нехватке тканей для ушивания раны без натяжения ее края пришивают к надкостнице, а образовавшийся дефект заживает вторичным натяжением под тампоном. При всех хирургических манипуляциях нужно предусматривать условия для будущего протезирования, в том числе образование достаточного свода преддверия рта. Этому может способствовать ношение на ране шины или протеза на мягкой подкладке, снимающихся при перевязках или гигиенических процедурах.
Более сложным представляется удаление па-пилломатозных разрастаний слизистой оболочки твердого неба: обычно такие изменения возникают при травме зубными протезами, недостаточной гигиене полости рта, грибковой инфекции. В случаях неэффективности консервативного лечения и коррекции протеза необходимо оперативное вмешательство. Оно может заключаться в коагуляции, лазерном иссечении, обработке жидким азотом, при помощи бора, а также иссечении патологических тканей до надкостницы скальпелем. Обязательным при этом является патологоанато-мическое исследование тканей. При закрывании раневой поверхности повязкой и защитной пластинкой, лучше на мягкой подкладке, создаются благоприятные условия для заживления раны вторичным натяжением, которое происходит около 4 нед.
Операции при укороченной уздечке языка. При протезировании иногда необходимо удлинить уздечку языка. Для этого делают срединный разрез через уздечку, образуют два треугольных лоскута,
32*
которые взаимно перемещают и фиксируют тонким кетгутом или синтетической нитью (М.В.Мухин). При операции необходимо помнить о расположении подъязычных сосочков во избежание их травмирования.
При значительном укорочении уздечки языка более целесообразно проведение операции путем горизонтального рассечения уздечки. При полном освобождении языка рана приобретает вид ромба, что позволяет, используя эластичность тканей, наложить швы, сблизив края раны по вертикали (М.В.Мухин).
При атрофии альвеолярной части нижней челюсти уздечка часто прикрепляется прямо к дуге. В таких случаях ее иссекают углообразным разрезом, вершиной обращенным к альвеолярной части нижней челюсти, а лоскут на нижней поверхности языка отслаивают до полного освобождения. Образовавшуюся рану ушивают наглухо.
Иссечение уздечки губы (френэктомия губы), устранение Рубцовых, мышечных тяжей преддверия рта. При укороченной уздечке верхней и нижней губ создаются трудности фиксации зубных протезов. Хирургическая тактика в этих случаях может быть различной. При прикреплении уздечки губы к альвеолярной дуге широким основанием показано иссечение ее в этом участке по эллипсу к периосту. Слизистую оболочку подшивают к периосту, желательно на всю глубину десневой борозды. Образовавшуюся рану ушивают по всей длине вместе с надкостницей.
Для удлинения уздечки губы проводят пластику встречными треугольными лоскутами так же, как при аналогичной операции на уздечке языка (рис. 18.12, а). Удлинение уздечки губы, особенно при ее широком прикреплении к альвеолярной дуге, воспалительных изменениях вследствие травмы краем протеза, целесообразно путем углообразно сходящихся разрезов от свода преддверия рта к альвеолярной дуге соответственно центру прикрепления уздечки. Отслаивают треугольный лоскут по поверхности альвеолярного отростка и подшивают концы его к надкостнице на уровне верхней точки свода (рис. 18.12, б). Образовавшаяся раневая поверхность заживает вторичным натяжением под тампоном.
Одиночные рубцовые тяжи, складки слизистой оболочки преддверия рта удаляют по уже описанной методике: рассекают тяжи и складки, образуют симметричные встречные треугольные лоскуты, мобилизуют их и в последующем перемещают. При обширной зоне Рубцовых стяжений преддверия рта оперативное вмешательство для создания достаточного свода — преддверия рта достигается рассечением или иссечением их с некоторым увеличением свода. На образовавшуюся раневую поверхность укладывают тонкий или расщепленный лоскут кожи размером 1,5—2 см, взятый в области живота, плеча, лопатки и фиксируют его на вкла-
32*

Рис. 18.12. Удлинение уздечки верхней губы посредством перемещения треугольных слизистых лоскутов.
а — линия рассечения или иссечения уздечки и формирование треугольных лоскутов; б — перемещение треугольных лоскутов и фиксация их швами.

Рис. 18.13. Иссечение уздечки верхней губы.
а — линия рассечения; б — подшивание слизистого лоскута у свода преддверия рта.
дыше. Последний фиксируют шелком к краям раны слизистой оболочки. Можно дополнительно накладывать несколько матрацных швов из синтетической нити поверх вкладыша и вокруг тела нижней челюсти. Вкладыш удаляют на 9—11-й день, а формирующий протез надевают в одних случаях сразу, в других — через 4—5 дней. Применяют пересадку свободного лоскута слизистой оболочки, взятого с неба.
Пластика подслизистой тканью преддверия рта. Чтобы создать необходимые условия для фиксации протеза при значительной атрофии альвеолярного отростка и наличии тела верхней челюсти, проводят пластику преддверия полости рта подслизистой тканью (Обвегезер). Обязательным условием проведения такой операции является достаточное количество слизистой оболочки на верхней губе и в преддверии полости рта. Делают вертикальный разрез слизистой оболочки в центре преддверия полости рта и отделяют ее от подслизистой ткани. Далее рассекают надкостницу в центре и по наружной поверхности верхней челюсти делают поднадкостничный тоннель (соответственно тоннелям по обе стороны преддверия полости рта). Иссекают подслизистую ткань или перемещают ее вверх на ножке. Надевают на челюсть шину или старый корригированный протез, укрепляя ее (его) небным шурупом или путем
подвешивания проволочными швами. Необходимо следить, чтобы была хорошо зафиксирована глубина преддверия полости рта. После заживления раны (через 3 нед) приступают к протезированию
Пластика преддверия верхней челюсти слизистым или кожными трансплантатами. В тех случаях, когда преддверия полости рта недостаточно для адекватной фиксации зубного протеза, а также мало слизистой оболочки на верхней губе, а проведение пластики подслизистой тканью может привести к укорочению губы, показана пластика свободным тонким или расщепленным кожным трансплантатом, который помещают в сформированную рану по своду преддверия полости рта. Для увеличения преддверия полости рта в сформированное ложе может быть помещен свободный лоскут слизистой оболочки, взятый с неба, в виде подковы. Можно также использовать лоскут на ножке — верхней губы В таких случаях остается непокрытым участок периоста, который заживает вторичным
натяжением. При таком способе пластики послеоперационный период более длительный (6—8 нед), поэтому протезирование проводят в более поздние сроки. Во всех случаях надклады-вают шину или протез, которые фиксируют путем подвешивания или с помощью небного винта. Через 4 нед приступают к протезированию.
В послеоперационном периоде при вмешательствах на костных тканях челюстей и обширных операциях на мягких тканях полости рта проводят антибиотикотерапию в течение 6—8 дней. Раны ведут под повязками с солкосериловой мазью, с «траумелем», бальзамом Караваева, мазью «Спасатель». Чистку зубов осуществляют в участках вне зоны операции. Показана жидкая пища в течение 8—14 дней, иногда до 21-го дня. После каждого приема пищи проводят полоскания или ротовые ванночки растворами хлоргексидина и его производных. На 5—6-й день после вмешательства по показаниям назначают физиотерапевтические процедуры: УФО раны, облучение гелий-неоновым, инфракрасным лазером.

|
Дата добавления: 2015-07-25; просмотров: 759 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Глава 18 ХИРУРГИЧЕСКАЯ ПОДГОТОВКА ПОЛОСТИ РТА К ПРОТЕЗИРОВАНИЮ | | | Глава 19 ХИРУРГИЧЕСКИЕ МЕТОДЫ В КОМПЛЕКСНОМ ЛЕЧЕНИИ ЗАБОЛЕВАНИЙ ПАРОДОНТА |