
ки, доводят их до соприкосновения с зубами верхней челюсти и закрепляют в этом положении, скручивая проволоку, фиксированную на зубах нижней и верхней челюстей, между собой на каждой стороне поочередно. Концы проволоки срезают ножницами для резания металла, подгибают так, чтобы они не травмировали слизистую оболочку щеки и десны (рис. 12.15, а).
При скреплении в виде восьмерки по Казанья-ну оба конца лигатурной проволоки длиной 6— 8 см проводят в межзубные промежутки с вестибулярной стороны на оральную так, чтобы проволока охватывала сразу два включаемых в повязку зуба. Затем оба конца проволоки возвращают на вестибулярную сторону, проводя их через промежуток между зубами, включаемыми в повязку. При этом один конец пропускают над проволокой, охватывающей зубы с вестибулярной стороны, а второй — под ней. На вестибулярной поверхности концы проволоки скручивают между собой. Затем такую же повязку накладывают на зубы второго отломка и зубы-антагонисты. Как и в предыдущем случае, проволоку, фиксированную на зубах верхней и нижней челюстей, скручивают между собой. Излишки ее обрезают ножницами (рис. 12.15,6).
При скреплении по Айви проволоку длиной 10 см предварительно изгибают в виде шпильки, оставляя один конец длиннее другого на 1— 1,5 см. На конце «шпильки» формируют петлю диаметром около 0,2 мм. Для этого можно использовать небольшой кусок алюминиевой проволоки, крампонные щипцы, пинцет. Оба конца проволоки проводят с вестибулярной стороны на оральную сторону между зубами, включаемыми в повязку. Длинный конец проволоки возвращают на вестибулярную поверхность через межзубный промежуток, расположенный кзади от петли, и пропускают через нее. Короткий конец выводят на вестибулярную сторону через межзубный промежуток, расположенный кпереди от петли, и скручивают с длинным концом. Избыток проволоки срезают, загибая оставшийся конец длиной около 0,5 см так, чтобы он не травмировал слизистую оболочку щеки. Такую же повязку накладывают на зубы второго отломка, зубы-антагонисты. Отломки репонируют и фиксируют к зубам верхней челюсти проволокой, пропущенной в петли лигатурной повязки на каждой стороне. Этот метод имеет некоторые преимущества перед простым: он менее травматичен, позволяет осмотреть полость рта, не снимая всей конструкции, а лишь срезав соединяющие зубы лигатуры (рис. 12.15, в).
При наложении межчелюстного лигатурного скрепления при переломе верхней челюсти необходима дополнительная фиксация нижней челюсти подбородочной пращой или круговой темен-но-подбородочной бинтовой повязкой. Иммобилизация с помощью межчелюстного лигатурного
20 Т. Г. Робустова
скрепления может быть осуществлена не более чем на 3—4 дня. Тяге мышц, прикрепленных к отломкам, противостоит периодонт зубов, включенных в повязку. Со временем эти зубы приобретают подвижность вследствие чрезмерной нагрузки на их связочный аппарат.
Для временной иммобилизации сломанной верхней челюсти, кроме шины-ложки с внеротовыми стержнями, можно применить подбородочно-теменную повязку из бинта, стандартную транспортную повязку из жесткой подбородочной пращи и шапочки, мягкую подбородочную пращу Померанцевой-Урбанской. При этом нижняя челюсть выполняет роль «биологической шины», которая предотвращает смещение отломка верхней челюсти на период транспортировки пострадавшего.
Постоянная (лечебная) иммобилизация. Для леченой иммобилизации отломков челюстей применяют консервативные и оперативные (хирургические) методы. Консервативные подразделяют на внелабораторные и ортопедические (лабораторные). К внелабораторным относят назубные индивидуальные гнутые проволочные шины Тигер-штедта, назубные стандартные шины Васильева, шину-каппу (если ее изготавливают во рту из бы-стротвердеющей пластмассы, что делают крайне редко). К ортопедическим относят назубную шину-каппу, зубонаддесневые шины Вебера, Ванке-вич, Ванкевич—Степанова, надесневую шину Порта. Оперативные методы (остеосинтез) можно разделить на открытые и закрытые, очаговые и внеочаговые.
Постоянная иммобилизация выполняется врачом-специалистом (хирургом-стоматологом), поэтому ее относят к разряду специализированной помощи. Последняя включает в себя несколько положений.
1. Репозиция отломков — сопоставление смес
тившихся отломков в правильное положение (под
обезболиванием).
2. Иммобилизация — закрепление отломков на
срок образования прочной костной мозоли одним
из показанных в данной клинической ситуации
методов.
3. Медикаментозное и физиотерапевтическое
лечение с целью профилактики осложнений и оп
тимизации репаративного остеогенеза.
4. Решение вопроса о тактике по отношению к
зубу, находящемуся в линии перелома.
5. Реабилитация больного.
Консервативные методы иммобилизации. Иммобилизация с помощью шин. Различают 3 группы шин: назубные, зубонадесневые и надесневые. Это деление проводится в зависимости от того, какие ткани являются опорой для шины (только зубы; зубы и десна; только десна).
Назубные шины. Среди назубных шин наибольшее распространение получили гнутые проволочные алюминиевые шины Тигерштедта, ленточная
шина Васильева. Назубные шины прикрепляются только к зубам, поэтому они могут быть применены лишь при наличии достаточного количества зубов на отломках.
Назубные гнутые шины из алюминиевой проволоки предложил зубной врач русской армии С.С.Ти-герштедт (1915). Для изготовления их необходимо иметь алюминиевую проволоку диаметром 1,8— 2 мм, бронзо-алюминиевую проволоку (лигатурную) сечением 0,5—0,6 мм для фиксации шин к зубам, набор инструментов (крампонные щипцы, анатомический пинцет, кровоостанавливающий зажим, ножницы для резания металла, напильник). Правильно изготовленная шина должна располагаться между десневым краем и экватором зуба, касаться каждого зуба, повторяя кривую зубного ряда. Она не должна пружинить, ложиться на десневые сосочки и травмировать их. Ее следует фиксировать лигатурной проволокой к каждому зубу, что позволяет равномерно распределить нагрузку на все включенные в шину зубы и в последующем облегчает уход за ней.
При изгибании шины следует соблюдать ряд правил. Изготовляемую шину фиксируют крам-понными щипцами, изгибают пальцами. Нарушение этого требования приводит к деформации уже подогнанного к зубам участка шины. Примеряя шину во рту, следует фиксировать изготовленный участок ее пальцами левой руки в области зацепного крючка или 1—2 крайних зубов. Это позволяет выявить и своевременно устранить допущенные неточности при изгибании ее (особенно смещение вверх или вниз от уровня шеек зубов). Не следует удерживать шину за выступающий изо рта конец проволоки, так как врач при этом придает шине самопроизвольное, чаще всего неправильное положение на зубах.
В настоящее время из шин Тигерштедта используют гладкую шину-скобу, шину с распорочным изгибом, двухчелюстную шину с зацепными петлями для межчелюстного вытяжения и скрепления отломков, редко — шину с наклонной плоскостью. Перед наложением шины отломки репо-нируют под местной анестезией. На время шинирования их связывают проволокой за зубы, стоящие рядом с щелью перелома.
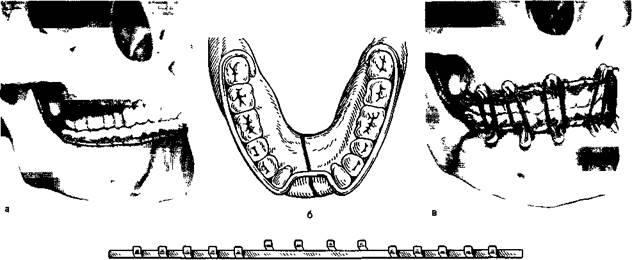
Гладкая шина-скоба может быть наложена, если на большом отломке имеется не менее 4, а на малом — не менее 2 устойчивых зубов.
Показания к наложению гладкой шины-скобы: линейные переломы нижней челюсти без смещения или легко вправимые в пределах фронтальной группы зубов; переломы среднего и бокового отделов альвеолярного отростка верхней и альвеолярной части нижней челюстей, когда на
отломленном участке имеется не менее 2—3 и на неповрежденном — не менее 3—5 устойчивых зубов; переломы и вывихи зубов.
Однако если позволяют условия, при переломе нижней челюсти указанной локализации следует отдать предпочтение двухчелюстной шине с зацепленными петлями. Гладкая шина не позволяет устранить расхождение отломков у нижнего края подбородочного отдела челюсти. При переломе и вывихе зубов целесообразнее использовать шину-каппу, которая обеспечивает более надежную иммобилизацию, тогда как лигатура, фиксирующая зуб к шине, при закручивании ее «выталкивает» зуб из лунки. Однако изготовление ее во рту более трудоемко и требует определенных навыков работы с быстротвердеющей пластмассой. Чаще ее изготавливают на гипсовых моделях в условиях зуботехнической лаборатории.
Вначале изгибают зацепной крючок (клам-мер) так, чтобы он плотно прилежал к дисталь-ной и щечной поверхностям последнего зуба и охватывал язычную поверхность коронки до середины ее.
Конец крючка срезают ножницами под углом 45° в вертикальной плоскости, а заусеницы снимают напильником, чтобы крючок не травмировал боковую поверхность языка. Вместо клам-мера можно изогнуть тонкий короткий шип трехгранной формы, который вводят в межзубный промежуток. На уровне середины коронки зуба, на который изготовлен зацепной крючок, или между ним и впередистоящим зубом проволоку отгибают кверху (на верхней челюсти книзу) настолько, чтобы она расположилась выше края десны, т.е. несколько выше (на нижней челюсти) шеек зубов. После этого ее изгибают по зубному ряду с таким расчетом, чтобы она прилегала к каждому зубу. Для этого щечки крам-понных щипцов последовательно фиксируют на проволоке в месте прилегания ее к зубу, располагая их строго перпендикулярно к его оси. Извлекают изо рта и, не меняя положения шины по отношению к горизонтальной плоскости, опускают ручки крампонных щипцов вниз так, чтобы между их щечками и проволокой был угол 90°. Затем пальцами левой руки отгибают проволоку по направлению к зубному ряду, добиваясь контакта ее с последующим зубом. Повторяя эти манипуляции, продолжают изгибать шину до завершения ее шипом на втором отломке. Шину прочно фиксируют к каждому зубу лигатурной проволокой, проводя ее вокруг зуба одним концом над шиной, другим — под ней и закручивая по часовой стрелке на вестибулярной стороне. Лигатурную проволоку срезают, оставляя концы около 5 мм. Затем их подгибают к средней линии (вперед), располагая между шиной и твердыми тканями зуба (рис. 12.16, а).
20*
|

|

|
Рис. 12.16. Назубные шины.
а — гладкая шина-скоба; б — шина-скоба с распорочным изгибом; в — шины с зацепными петлями и резиновыми кольцами для межчелюстного вытяжения; г — ленточная шина Васильева; д — колпачковая шина (шина-каппа).
Шину с распорочным изгибом делают по правилам, изложенным выше. Распорочный изгиб располагают только в месте перелома (при наличии дефекта костной ткани или в области прохождения линии перелома через беззубый участок челюсти). Каждое плечо распорочного изгиба должно плотно прилегать к боковой поверхности зуба, обращенного в сторону беззубого участка альвеолярного отростка или дефекта костной ткани. Длина изгиба должна соответствовать ширине боковой поверхности зуба, к которому он прилежит, или быть не менее % его. Распорочный изгиб должен быть на уровне альвеолярного отростка или может выступать за пределы его не более чем на 5 мм (рис. 12.16, б).
20"
Показания к наложению шины: переломы нижней челюсти в пределах зубного ряда без смещения или легковправимые, когда линия перелома проходит через участок альвеолярного отростка, на котором нет зубов; переломы нижней челюсти в пределах зубного ряда с дефектом костной ткани. Распорочный изгиб при показаниях может быть изготовлен и на двухчелюстной шине с зацепными петлями.
Шины с зацепными петлями изготавливают на обе челюсти. На каждой шине изгибают 5—6 зацепных крюков (петель): на большом отломке 3— 4 петли и на малом 2—3. Длина зацепных петель
Ж
3—5 мм. На верхней челюсти они обращены вверх, на нижней — вниз и составляют с осью зуба угол 35—45 °С. Вершина петли должна отстоять от слизистой оболочки десны на 2 мм, что предотвращает возможность образования пролежней от резиновых колец. Если позволяют анатомические условия, петли предпочтительно изгибать в области вторых резцов, первых премоляров и моляров. Однако это требование не является абсолютным. Петля должна располагаться на твердых тканях, а не в межзубном промежутке. Изгибая зацепные петли, можно руководствоваться следующими приемами. Добившись контакта проволоки с зубом, на уровне которого предполагается изогнуть петлю, щечками крампонных щипцов захватывают проволоку так, чтобы угол между ними и коронкой зуба был 35—45°. В этом положении крампонных щипцов выводят шину изо рта и располагают ручки щипцов в вертикальном положении (кламмер будет составлять с горизонтальной плоскостью угол 45°). Большим пальцем левой руки, располагая его как можно ближе к щечкам щипцов, изгибают проволоку от себя на 90° (в случае изготовления шины на нижнюю челюсть). Затем, удерживая проволоку (заготовку шины) левой руки за длинный ее конец, щечки щипцов фиксируют на нем, располагая их строго в углу, который образовался в результате предыдущей манипуляции. После этого, не меняя положения крампонных щипцов, указательным пальцем левой руки изгибают проволоку к себе на 180°, формируя металлический выступ (часть зацепной петли). Далее фиксируют щечками щипцов этот металлический выступ, отступя от угла его на толщину металла, и большим пальцем левой руки изгибают проволоку от себя на 90°, заканчивая формирование зацепной петли. Следует помнить, что шина при ее изготовлении должна быть расположена строго в горизонтальной плоскости, а щипцы — в вертикальной. Необходимо следить, чтобы изгиб слева и справа от петли был строго на одном уровне, что обеспечивает равномерное прилегание ее к зубу. В остальном методика изгибания шины не отличается от таковой для гладкой шины-скобы (рис. 12.16, в).
При изготовлении шины с зацепными петлями на верхнюю челюсть первый изгиб проволоки под углом 90° делают к себе, второй — от себя и третий — к себе, т.е. в обратном порядке по сравнению с шиной на нижнюю челюсть. Обе шины обязательно фиксируют лигатурной проволокой к максимальному количеству зубов, так как надетые на зацепные петли резиновые кольца создают дополнительную нагрузку на них. На следующий день следует еще раз убедиться в правильности стояния отломков и достаточном их скреплении, прочности фиксации шин на зубах, подтянуть лигатуры, сменить растянувшиеся резиновые колечки.
Показания к наложению двухчелюстной шины с зацепными петлями: переломы нижней челюсти в пределах зубного ряда со смещением отломков или при тугоподвижности их; двойные, тройные переломы нижней челюсти; переломы нижней челюсти за зубным рядом; переломы верхней челюсти, переломы верхней и нижней челюсти одновременно (дополнительно обязательно наложить теменно-подбородочную повязку или стандартную подбородочную пращу). Если не представляется возможным произвести ручную репозицию отломков, то на каждый из фрагментов изготавливают шину с зацепными петлями и шину на верхнюю челюсть. Надевают резиновые кольца, с помощью которых отломки вытягивают. Сопоставив отломки в правильное положение, дополнительно объединяют их гладкой шиной-скобой из тонкой проволоки или скрепляют имеющиеся шины бы-стротвердеющей пластмассой. Если один из отломков при вытяжении смещается кверху больше, чем надо, то между зубами-антагонистами на этом отломке помещают прокладку из резиновой трубки или пробки. Прокладку обязательно фиксируют лигатурой к шине или зубам для профилактики случайной ее аспирации. В конце лечения снимают резиновые кольца и в течение 2—3 дней больного наблюдают без межчелюстной фиксации. Если за это время не происходит нарушения прикуса и не появляется патологической подвижности отломков, шины снимают. Для этого ножницами рассекают лигатуру в двух местах с вестибулярной стороны и оставшуюся часть извлекают в язычную сторону. В зависимости от характера перелома иммобилизацию проводят в течение 4— 5 нед.
Ленточная шина В.С.Васильева (стандартная). Ширина ее 2,3 мм, длина 134 мм. Шина имеет стандартные зацепные крючки. Она проста в применении, так как нет необходимости изгибать зацепные крючки. Процесс шинирования занимает меньше времени. Показания такие же, как и для шин с зацепными петлями (рис. 12.16, г). Однако не всегда удается расположить шину строго в соответствии с кривой Шпейе в области малых и больных коренных зубов. При глубоком прикусе и наличии коротких зубов использование шины затруднительно, а порой невозможно. В таких случаях применяют колпачковую шину (шину-каппу, рис. 12.16, д).
Шина-каппа состоит из металлических колпачков (иногда пластмассовых), припасованных к зубам нижней челюсти каждого отломка. Может быть похожей на мостовидный протез или быть элементом сложного аппарата, который снабжен замками, рычагами, штифтами и др. для скрепления отломков. Зубы под капповый аппарат (шину) не препарируют. Применяют чаще всего для иммобилизации отломков нижней челюсти при наличии дефекта костной ткани в пределах зубного

|

|
| а |
Рис. 12.17. Зубонадесневые шины.
а — шина Вебера; б — шина Ванкевич; в — надесневая шина Порта.
ряда при наличии достаточного количества устойчивых зубов.
Зубодесневые шины опираются на зубы и слизистую оболочку альвеолярного отростка (десну).
Шина Вебера (простая) может быть использована для иммобилизации отломков нижней челюсти, если линия перелома проходит в пределах зубного ряда и на каждом отломке имеется по несколько устойчивых зубов. Шина плотно охватывает зубы, прилежит к слизистой оболочке десны и опирается на альвеолярный отросток в месте отсутствия зубов. Жевательные поверхности и режущие края зубов шиной не перекрыты, что обеспечивает хороший контакт зубов-антагонистов. Эту шину можно наложить в ранние сроки после возникновения перелома без смещения отломков и использовать ее до конца лечения, т.е. до образования прочной костной мозоли (рис. 12.17, а).
Шина Вебера с наклонной плоскостью — в боковом участке на уровне больших коренных зубов имеется наклонная плоскость по высоте, не превышающая вертикальный размер коронок моляров-антагонистов. Наклонная плоскость предупреждает боковое смещение отломков нижней челюсти за счет опоры ее на вестибулярную поверхность зубов верхней челюсти со стороны, противоположной предполагаемому смещению.
Шину Ванкевич и Ванкевич-Степанова можно использовать при переломе нижней челюсти в пределах зубного ряда и за зубным рядом, в том числе и с дефектом костной ткани. Она может быть применена при одновременном переломе нижней и верхней челюстей (в сочетании со стандартной наружной повязкой). Основой шины являются небный базис (по Ванкевич) (рис. 12.17, б) или стальная дуга (по Ванкевич-Степанову) и наклонные плоскости, направленные^вниз.
Нагрузка приходится на верхнюю челюсть. Она •может быть использована независимо от количе-
ства имеющихся во рту зубов. В раннем периоде целесообразно использовать дополнительно стандартную повязку с подбородочной пращой.
Надесневые шины. Эти шины опираются на слизистую оболочку альвеолярного отростка (десну). В настоящее время применяют шину Порта при переломе нижней челюсти у больных с полным отсутствием зубов. Она состоит из двух базисных пластинок на верхнюю и нижнюю челюсти, соединенных по бокам в единый блок в центральном соотношении челюстей. В переднем отделе шины сформировано отверстие для приема пищи (рис. 12.17, в). После введения ее в рот отломки нижней челюсти прижимают к нижнему базису и фиксируют в таком положении с помощью подбородочной пращи и шапочки. Шина может быть использована у ослабленных больных, которым не показаны даже малотравматичные оперативные вмешательства.
Методика изготовления шины-каппы, зубона-десневых и надесневых шин приведена в учебнике по ортопедической стоматологии.
При переломе верхней челюсти лечебная (постоянная) иммобилизация должна быть проведена в максимально короткие сроки от момента получения травмы. Это не только обеспечивает оптимальные условия для консолидации перелома, но и эффективно предупреждает развитие осложнений воспалительного характера (в том числе и внутричерепных).
При переломах верхней челюсти также используют консервативные методы лечебной иммобилизации.
Двухчелюстные назубные шины с зацепными петлями можно применять при переломе по нижнему, среднему, реже верхнему типу с незначительным смещением отломков, когда они подвижны и легковправимы, а состояние больного позволяет проводить манипуляции во рту. Перед наложением резиновой тяги на зацепные петли в области больших коренных зубов целесообразно проло-

Рис. 12.18. Шов кости проволокой.
а — на концах костных фрагментов бором просверлены 4 отверстия; в одно из них проведена проволока; б — крестообразный костный шов проволокой
жить прокладку из резиновой трубки. При этом способе иммобилизации необходима дополнительная фиксация нижней челюсти пращевидной повязкой.
Аппарат Збаржа — состоит из стальной внутри-ротовой проволочной шины в виде двойной незамкнутой дуги, которую припасовывают к зубам верхней челюсти с вестибулярной и небной сторон и привязывают к ним лигатурами. От дуги отходят внеротовые стержни, которые фиксируют к стандартной шапочке с помощью 4 соединительных стержней и 8 зажимов-хомутиков. На таком же принципе иммобилизации основано применение других аппаратов — Аржанцева, Орлова, Гельмана и др. Этот способ иммобилизации чаще применяют при переломах по среднему и верхнему типу. Предварительно необходимо правильно сопоставить фрагменты, в противном случае возможно укорочение средней трети лица. Эти аппараты не всегда могут обеспечить надежную иммобилизацию отломков. С их помощью не удается переместить кверху задние отделы сместившейся вниз верхней челюсти. Применение их невозможно или затруднено в случае перелома костей свода черепа или повреждения мягких тканей лобной, теменной или затылочной областей, а также при необходимости оперативного вмешательства нейрохирурга.
Оперативные способы иммобилизации. Оперативные методы (остеосинтез) можно разделить, как было сказано выше, на открытые и закрытые, очаговые и внеочаговые. Под очагом понимают щель перелома и окружающие ее ткани.
Открытый остеосинтез предполагает рассечение мягких тканей в области перелома с обнажением концов костных фрагментов для сопоставления и скрепления отломков (костный шов, рамки Павлова, пластины и мини-пластины с шурупами, скобы и др.).
Закрытый остеосинтез предполагает закрепление отломков без рассечения мягких тканей и об-
зш
нажения костных фрагментов (внеротовой аппарат, спица Киршнера, окружающий шов).
Очаговый остеосинтез — приспособление для скрепления отломков пересекает щель перелома (костный шов, накостные пластинки с шурупами, спицы Киршнера).
Внеочаговый остеосинтез — приспособление для скрепления отломков — находится либо вне щели перелома, либо пересекает ее над покровными тканями — кожей или слизистой оболочкой (окружающий шов с надесневой шиной, внеротовые аппараты). Метод Дингмана—Адамса.
Открытый остеосинтез может быть очаговым (костный шов, минипластины с шурупами) и вне-очаговым (внеротовые аппараты, окружающий шов). Закрытый остеосинтез также может быть очаговым (спица Киршнера) и внеочаговым (внеротовые аппараты, метод Долматова, Адамса, Вит-нел—Биле).
Остеосинтез нижней челюсти. Костный шов. Остеосинтез швом из проволоки — простой и часто применяемый способ иммобилизации линейных переломов нижней челюсти как в пределах зубного ряда, так и вне его. При локализации перелома в подбородочном отделе этот шов не применяют. Шовным материалом может быть проволока толщиной 0,6—0,8 мм из амагнитных сортов нержавеющей стали, нихрома, виталиума, тантала, титана. Кроме того, иногда применяют полиамидную и бактерицидную летиланлавсановую нить толщиной 0,7—1 мм. При наложении шва каналы для проведения шовного материала следует формировать на расстоянии 1,5—2 см от щели перелома так, чтобы лигатура располагалась строго перпендикулярно к ней. Необходимо помнить об опасности повреждения корней зубов и сосудисто-нервного пучка в нижнечелюстном канале.
В зависимости от характера перелома и его локализации шов может быть наложен в виде петли, цифры 8 (рис. 12.18, а). Он может быть крестообразным (рис. 12.18, б) и двойным. Возможно их сочетание. Исходя из характера шва на отломках, формируют 2—3—4 отверстия. Шов целесообразно применять как можно раньше после перелома (в первые 3 сут). Однако использовать его можно и в более поздние сроки, когда консервативные методы лечения не дали желаемого результата, а в ране нет признаков гнойного воспаления. Он противопоказан при многооскольчатом переломе, переломе с дефектом костной ткани и в случаях, когда во время операции отломки удается установить в правильное положение с большим трудом, а костный шов не может удержать их в правильном положении. Необходимость скелетирования отломков с вестибулярной и язычной сторон ухудшает питание кости и не способствует процессу оптимизации репаративного остеогенеза на данном этапе лечения больного.

|

|
| Рис. 12.19.Фиксация отломков металлическим штифтом. а — сопоставление отломков; б — фиксация отломков. |
Спицы Киршнера, металлические штифты вводят в оба отломка, обнажая их, или чрескожно с помощью бормашины, дрели или специального аппарата АОЧ-3 (М.А.Макиенко). Спица хорошо удерживает отломки от смещения в вертикальной плоскости, но не исключает их ротацию. Для предотвращения этого иногда вводят 2 спицы, что усложняет метод. При быстром вращении спицы возможен ожог кости. Спицы Киршнера довольно часто применяют для иммобилизации отломков мыщелкового отростка и тела нижней челюсти в подбородочном отделе, где наложение шва проволокой технически сложно. Их можно использовать в случае начавшейся воспалительной инфильтрации мягких тканей в зоне линии перелома, а также при оскольчатом переломе, когда скелети-рование отломков чревато опасностью развития травматического остеомиелита. Метод малотравматичен. Аналогично производят фиксацию отломков металлическими штифтами (рис. 12.19).
Комбинация костного шва со спицей, расположенной на основании челюсти. В некоторых клинических ситуациях только костного шва или только спицы оказывается недостаточно для эффективной иммобилизации отломков. В этом случае можно применить костный шов со спицей Киршнера. После обнажения и репозиции отломков на каждом из них, отступя от щели перелома и основания челюсти на 1,5 см, просверливают по одному сквозному каналу для металлических лигатур. На основании челюсти пропиливают желоб глубиной 1 см и длиной 3 см, пересекающий щель перелома. В концах желоба формируют слепые каналы в вертикальном направлении с глубиной 3 мм. Из отрезка проволоки изгибают скобу в соответствии с размерами желоба и вертикальных каналов. Вводят эту скобу в желоб и закрепляют 2 вертикальными костными швами.
Накостные пластинки, рамка Павлова, мини-пластины на шурупах (рис. 12.20) обеспечивают прочную фиксацию отломков при крупнооскольчатых и косых переломах, в случае замедленной консолидации и при переломах с дефектом костной ткани.
Скелетирование фрагментов проводят только с вестибулярной стороны, что в меньшей степени нарушает кровоснабжение кости и, следовательно, не столь значительно ухудшает условия для репаративного остеогенеза. Однако пластинки иногда трудно припасовать по профилю челюсти, вводимые в кость шурупы создают опасность повреждения корней зубов и содержимого нижнечелюстного канала. Кроме того, иногда необходима повторная операция с целью удаления пластинок (рамки) и шурупов.
Мини-пластины и шурупы могут быть использованы для интраорального остеосинтеза, преимуществом которого является меньшая травматич-

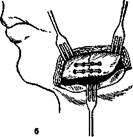
Рис. 12.20. Скрепление кости.
а — рамкой и шурупами; б — мини-пластинами и мини-шурупами.
ность и хороший эстетический эффект (отсутствие рубцов на коже лица). При переломе нижней челюсти в пределах от второго до второго премо-ляра отломки необходимо скреплять двумя параллельно расположенными мини-пластинами (на расстоянии не менее 5 мм). Разрез длиной 4 см производят на 0,5 см ниже переходной складки, после чего обнажают щель перелома. При переломах тела нижней челюсти в области моляров производят такой же разрез, но используют одну мини-пластину.
Непрямой остеосинтез. Окружающий шов с использованием зубонадесневой шины Вебера, зубных протезов применяют для иммобилизации отломков нижней челюсти, когда на них мало устойчивых зубов или они полностью отсутствуют, а линия перелома проходит в области подбородка или бокового отдела ее тела. При наличии полного съемного зубного протеза его можно использовать в качестве шины, предварительно укоротив границы базиса и проведя перебазировку его (рис. 12.21, а, б). Под местным обезболиванием доступом из поднижнечелюстной области иглу Куликовского (или от системы для переливания крови) проводят так, чтобы она, скользя по телу нижней челюсти, вышла через переходную складку в преддверие рта. Через просвет иглы пропускают полиамидную нить длиной около 15 см, по-


Рис. 12.21. Фиксация отломков нижней челюсти.
а — окружающим швом с использованием шины Вебера; б — с помощью зубных протезов; в — с помощью 8-образ-ных крючков.
еле чего иглу извлекают наружу. Вторую иглу (без канюли) вводят в предыдущий прокол на коже и выводят с язычной стороны тела нижней челюсти в полость рта на уровне нити, которая находится в преддверии рта. В просвет иглы вставляют второй конец полиамидной нити и вместе с иглой выводят в рот. Накладывают 3—4 окружающих шва (на большом отломке — больше, на малом — меньше). После этого концы лигатур завязывают узлом над шиной, располагая его на вестибулярной поверхности, а не в проекции гребня альвеолярного отростка. В зубном протезе на уровне лигатур просверливают каналы между искусственными зубами. Конец лигатуры выводят через сформированный канал с язычной на вестибулярную поверхность, где оба конца прочно завязывают узлом. Таким образом, отломки оказываются подтянутыми и фиксированными к жесткому основанию шины (зубного протеза). Иммобилизация с помощью окружающего шва дает возможность больному принимать пищу в раннем послеоперационном периоде. Снимают фиксирующие приспособления в обычные сроки, рассекая лигатуры со стороны преддверия рта и извлекая их.
Подвешивание нижней челюсти. Иммобилизиро-вать отломки можно с помощью 8-образных крючков. Окружающий шов из тонкой проволоки или полиамидной нити (без надесневых шин) может быть использован при косых переломах нижней челюсти в пределах зубного ряда, когда линия перелома проходит через беззубый участок альвеолярного отростка. С помощью толстой полой иглы (игла Куликовского, игла для переливания крови) доступом из поднижнечелюстной области проводят 2 лигатуры вокруг тела нижней челюсти. На слизистой оболочке альвеолярного отростка делают два небольших разреза, через которые выводят концы лигатур в полость рта. После сопоставления отломков лигатуры скручивают или завязывают узлом, а рану во рту ушивают кетгутом (рис. 12.21, в).
Окружающий шов может быть использован для межчелюстного вытяжения и скрепления нижней челюсти, когда на ней небольшое количество устойчивых зубов или она вообще беззубая.
На зубы верхней челюсти (при наличии достаточного количества зубов) накладывают шину с зацепными петлями. Концы каждого из окружающих швов скручивают и изгибают в виде крючка, На эти крючки и зацепные петли шины надевают резиновые колечки, с помощью которых производят скрепления отломков. При беззубой верхней челюсти и необходимости межчелюстного вытяжения можно использовать верхний съемный зубной протез, который костными швами пришивают к альвеолярному отростку верхней челюсти. Предварительно в зубной протез на верхнюю челюсть фиксируют с помощью быстротвердеющей
I
пластмассы 5—7 крючков. Для скрепления отломков нижней челюсти резиновые колечки надевают на крючки верхнего зубного протеза и фиксируют к окружающим швам на нижней челюсти. С целью межчелюстного вытяжения и скрепления отломков в нижней челюсти в сочетании с окружающим швом можно использовать проволочные лигатуры, укрепленные:
а) к ости носа, для чего выполняют разрез по вер
хней переходной складке от клыка до клыка. В
передней носовой кости формируют канал, че
рез который проводят один конец металличе
ской лигатуры, а затем выводят его в преддве
рие рта. Оба конца проволоки скручивают в
виде крючка, на который надевают резиновые
кольца, прикрепленные к окружающему шву.
Рану ушивают кетгутом;
б) к наружной стенке носовой вырезки доступом
через разрез по переходной складке от резца до
второго малого коренного зуба. Отслаивают
слизистую оболочку носа. Бором формируют
отверстие в боковой стенке грушевидного от
верстия, через него пропускают лигатуру и вы
водят ее в преддверие рта;
в) к скулоальвеолярному гребню, для чего произ
водят разрез от второго малого коренного до
третьего большого коренного зуба. Обнажив
скулоальвеолярный гребень, с помощью борма
шины делают в нем отверстие в переднезаднем
направлении. Подвешивание осуществляют
2—3 окружающими швами.
Отломки нижней челюсти могут быть сопоставлены и закреплены с помощью 8-образных и унифицированных крючков. Большой изгиб 5-образного крючка через слизистую оболочку преддверия рта подводят под основание нижней челюсти, а малый — располагают в преддверии рта. На нижнюю челюсть накладывают 3— 4 крючка, а на зубы верхней челюсти — шину с зацепными петлями. С помощью резиновых колец 8-образные крючки фиксируют за малый изгиб к зацепным петлям назубной шины (рис. 12.21, в).
Унифицированные крючки вводят в альвеолярный отросток нижней и верхней челюстей и скрепляют резиновыми кольцами (М.Б.Швырков, В.С.Стародубцев, В.В.Афанасьев и др.).
Показания к использованию крючков: переломы нижней челюсти в области тела и ветви ее, когда не могут быть использованы назубные шины с зацепными петлями.
Иммобилизация отломков нижней челюсти с помощью внеротовых аппаратов. Все внеротовые приспособления делят на аппараты:
• с накостными зажимами (клеммами);
• с внутрикостными спицами — в зависимости от
способа их фиксации на отломках челюсти.
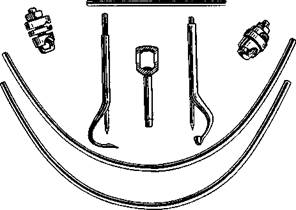
Рис. 12.22. Аппарат Рудько в разобранном виде.
С учетом способа воздействия на отломки эти аппараты разделяют на:
• статические — лишь удерживают отломки в за
данном положении;
• компрессионные — создают сжатие концов от
ломков;
• компрессионно-дистракционные — создают как
сжатие отломков, так и растяжение (дистрак-
цию) костной мозоли в зависимости от постав
ленной задачи.
Статические аппараты с накостными зажимами (клеммами) Рудько, Вернадского, Збаржа, Панчо-хи (рис. 12.22.).
Эти аппараты имеют накостные зажимы, которые фиксируют на отломках нижней челюсти, отступя на 2 см от щели перелома, подводят их со стороны основания тела нижней челюсти. Их соединяют стержнями с помощью набора муфт и других деталей. Для наложения большинства этих аппаратов (Рудько, Збаржа и др.) концы отломков обнажают, рассекая покрывающие их мягкие ткани. Затем рану ушивают наглухо. Для снятия накостных зажимов мягкие ткани необходимо вновь рассечь. Аппараты Рудько, Збаржа и др. позволяют лишь фиксировать отломки в заданном положении.
Аппарат Вернадского накладывают на костные фрагменты, прокалывая зажимом окружающие мягкие ткани, а снимают без рассечения их. С помощью этого аппарата можно произвести при показаниях репозицию, компрессию отломков и ди-стракцию костной мозоли.
Клеммовые аппараты могут быть применены при переломах и нижней челюсти с дефектом костной ткани, кроме перелома ветви и мыщелково-го отростка. Их также можно использовать в случае перелома нижней челюсти при полном отсутствии зубов на ней. Винт накостного зажима периодически (через 10—12 дней) подкручивают, так как в месте внедрения его в кость возникает ос-
теопороз и аппарат не обеспечивает прочной иммобилизации отломков. При гладком течении послеоперационного периода аппарат снимают через 5—6 нед.
Статические штифтовые внеротовые аппараты. Среди них наиболее распространен аппарат Ермолаева и Кулагова (ЕК-1, ЕК-1Д). Он состоит из спиц, вводимых в костные фрагменты чрескожно при помощи бормашины, каркаса различной формы и приспособлений для крепления этих деталей. Аппарат ЕК-1Д имеет прямую рамку, ЕК-1 — дугообразную. Он позволяет фиксировать отломки нижней челюсти при любой локализации перелома. При показаниях аппарат ЕК-1Д может быть использован и для дистракции костной мозоли.
Компрессионный остеосинтез. Некоторые аппараты позволяют добиться плотного соприкосновения отломков за счет их сжатия. Это обеспечивает более благоприятные условия для консолидации отломков. Экспериментальными работами доказано, что компрессия не стимулирует остеогенез, однако, исключая всякую подвижность фрагментов, способствует прорастанию сосудов в щель перелома, вдоль которых формируется новая костная ткань. Компрессия является существенным условием реализации генетически заложенных потенциальных возможностей репаративного остеогенеза.
Компрессионный остеосинтез показан при переломах нижней челюсти без дефекта костной ткани, осложненных остеомиелитом, при несросшихся переломах, при замедленном образовании костной мозоли.
Впервые в нашей стране применил компрессионный аппарат в клинике С.И.Каганович (1964). М.М.Соловьев и Е.Ш.Магарилл (1966) модифицировали аппарат Рудько, предложив специальное компрессирующее устройство. Известны компрессионные аппараты Колмаковой, Бодзошвили. Установлено, что постоянное значительное давление на кость усиливает резорбцию ее. Длительная компрессия концов отломков вызывает убыль костной ткани и укорочение кости.
В настоящее время компрессию используют лишь не более 7—10 сут для «запуска» механизмов репаративной регенерации костной ткани.
Компрессионно-дистракционный остеосинтез. Известно, что без деструкции нет регенерации. Между деструкцией и регенерацией осуществляется взаимодействие через особые белки-регуляторы (некол-лагеновые белки) остеогенеза — морфогенетические белки кости (МБК). Клетками-мишенями для МБК являются низкодифференцированные периваску-лярные клетки (перициты). Они через ряд переходных форм превращаются в остеобласты, которые строят кость. Остеоиндуктивные факторы, как правило, заблокированы в кости специфическим ингибитором, который препятствует их взаимодействию
с перицитами [Сумароков Д.Д., Швырков М.Б. и др., 1988]. Компрессия способствует устранению ингибитора остеоиндукции, вызывая резорбцию (деструкцию) кости, что является условием выделения МБК. Дистракция, начатая после 7—10 дней компрессии, вызывает микроскопическое разрушение новообразований костной мозоли и тем самым способствует выделению новых порций МБК. Новая порция перицитов трансформируется в остеобласты, которые продолжат построение нового участка кости. Дистракция не только не способствует прекращению регенерации, но и стимулирует ее, позволяет вследствие растяжения неминерализованного регенерата получить прирост костной ткани. Наиболее известны компрессионные дистракцион-ные аппараты ЕК-1Д [Ермолаев И.И., Кулагов С.И., 1981], ЕК-1 [Ермолаев И.И., Каганович С.И., Оси-пян Э.М., 1981], аппарат Швыркова, Шамсудинова, аппарат Чудакова (1985). Эти аппараты могут быть применены не только при свежих переломах нижней челюсти, но и замедленной консолидации отломков, травматическом остеомиелите, при наличии дефекта костной ткани и ложном суставе.
Остеосинтез верхней челюсти. Для остеосинтеза верхней челюсти используют костный шов и мини-пластины с шурупами, спицы Киршнера, метод Адамса, Дингмана, Вижнел—Бийе, Пибус, гипсовую шапочку со спицей (трансфасциаль-ный). Остеосинтез верхней челюсти является более оптимальным, чем использование двучелюст-ных шин или аппарата Збаржа, так как сохраняется функция нижней челюсти. Это позволяет пережевывать пищу, не нарушается речь, меньше страдает дыхание, более удобен уход за полостью рта.
Метод Дингмана — отломанная верхняя челюсть фиксируется с помощью назубной гладкой шины-скобы, проволочных или пластмассовых лигатур к проволочной дуге, вмонтированной в гипсовую шапочку.
Этот способ можно применить при трудносопоставимых переломах верхней челюсти любого типа, в том числе застарелых, поскольку имеется возможность постепенного перемещения отломка в правильное положение за счет тяги резиновых колец.
На зубы верхней челюсти накладывают шину. К ней фиксируют тонкую стальную проволоку, конец которой через мягкие ткани щеки, верхней губы выводят изо рта наружу (используя иглу-проводник или толстую хирургическую иглу). Выведенные изо рта концы лигатур закрепляют к металлической дуге, фиксированной в гипсовой шапочке через резиновую тягу (кольца), что позволяет производить вытяжение челюсти. Прочное и надежное прикрепление ее к костям черепа позволяет фиксировать отломки нижней челюсти к зу-
бам поврежденной верхней при одновременном переломе обеих челюстей. Метод прост, но он требует наложения гипсовой шапочки, что иногда противопоказано (при переломе свода черепа, необходимости трепанации черепа). Идея этого метода принадлежит Фидершпилю (1934), который использовал не металлическую дугу-козырек, а крючки, вмонтированные в гипсовую шапочку. Лигатуры, идущие изо рта, касались щек и вызывали пролежни на коже.
При переломе верхней челюсти по Ле Фор I (верхний тип), реже Ле Фор II (средний тип) отломанную челюсть можно зафиксировать к металлической дуге, вмонтированной в гипсовую шапочку, с помощью стальной спицы, которую вводят в поперечном направлении через скуловые кости и верхнюю челюсть так, чтобы концы ее выстояли из мягких тканей (трансфасциальная фиксация). Спицу жестко фиксируют к металлической дуге через систему металлических лигатур, резиновых колец и зацепных металлических крючков. Перед проведением спицы верхнюю челюсть необходимо поставить в правильное положение.
Метод Дцамса, предложенный автором в 1942 г., является наиболее популярным до сих пор. Показан при всех свежих переломах при легко вправимых отломках. Автор предложил крепить с помощью лигатур отломанную верхнюю челюсть к неповрежденным костям черепа и для этого лигатуры фиксировать к нижнему краю глазницы или краю грушевидного отверстия (перелом по нижнему типу), скуловой дуге (перелом по нижнему и среднему типу), скуловому отростку лобной кости (перелом по верхнему типу). Первые два варианта не получили широкого распространения в силу присущих им существенных недостатков.
На зубы верхней челюсти накладывают назуб-ную шину с двумя зацепными петлями, обращенными вниз. Шину прочно фиксируют лигатурами к зубам. Обнажают верхненаружный угол глазницы, где формируют бором отверстие в кости выше линии перелома. Через него проводят тонкую проволоку или полиамидную нить. Затем, используя в качестве проводника длинную иглу для переливания крови (без канюли), проводят в рот лигатуру через толщу мягких тканей так, чтобы они вышли на уровне второго малого и первого большого коренного зуба. Концы лигатур, выведенные в преддверие рта с двух сторон, после установления отломка в правильное положение прочно фиксируют за крючок назубной шины. Рану на коже лица ушивают (рис. 12.23). При фиксации за скуловую дугу для свободного проведения иглы достаточно скальпелем проколоть кожу в углу, образованном лобным и височным отростками скуловой кости (в месте перехода скуловой кости в скуловую дугу). В остальном вмешательство не отличается от приведенного выше. Фиксацию проволоки в полости рта можно провести не к назуб-

Рис. 12.23. Фиксация отломка верхней челюсти по
Адамсу.
ной шине, а к скулоальвеолярному гребню верхней челюсти. Для этого в нем просверливают канал в передне-заднем направлении или вводят в него Г-образный металлический крючок [Черня-тина Т.В. и соавт., 1981].
Черепно-верхнечелюстная фиксация по ВПШ— Ущпеи! может быть применена у больных с переломом верхней челюсти и лобных костей единым блоком. Эта травма довольно часто сопровождается образованием внутричерепной гематомы. Накладываемые нейрохирургом диагностические фрезевые отверстия в области теменных костей можно использовать для иммобилизации верхней челюсти. Лигатурную проволоку проводят через фрезевые отверстия, пропускают с помощью иглы-проводника под височную мышцу, скуловую дугу, выводят в полость рта по переходной складке и крепят к назубной проволочной шине. Фрезевые отверстия могут быть наложены специально только для фиксации отломка верхней челюсти. После консолидации отломков необходимо повторное вмешательство с целью удаления металлических лигатур из фрезевых отверстий. Чтобы избежать этого, а также исключить технически достаточно сложную процедуру проведения лигатуры через фрезевое отверстие, М.Б.Швырков (1976) предложил накладывать лишь одно фрезе-вое отверстие и вводить в него крючок, изогнутый из спицы Киршнера. Фиксация лигатуры к крючку более проста, чем проведение ее через отверстие. Кроме того, крючок можно в дальнейшем не удалять.

|
| Черепно-верхненелюстная фиксация по РуЬиз может быть использована, когда нет показаний к наложению фрезевых отверстий. Тонкую проволоку (полиамидную нить) проводят под сухожильным шлемом над костями крыши черепа с помощью толстой полой иглы. Затем с обеих сторон — под височную мышцу, скуловую дугу в подвисочную ямку и полость рта. Концы лигатуры привязывают к назубной проволочной шине. Остеосинтез спицами Киршнера по Макиенко аппаратом АОЧ-3 (рис. 12.24, а—г). При переломе по нижнему типу спицы проводят с двух сторон через нижний отдел скуловой кости вперед и вниз |

|
| Рис. 12.24.Остеосинтез спицами по Макиенко при переломе верхней челюсти (схема). а и б — две спицы введены соответственно параллельно и крестообразно при переломе по верхнему типу (Ле Фор I); в — две спицы введены параллельно при переломе по среднему типу (Ле Фор II); г — две спицы введены под углом друг к другу при переломе по нижнему типу (Ле Фор III). |
по направлению к переднему носовому выступу (см. рис. 12.24, г). При переломе по среднему типу они идут в горизонтальном направлении от одной скуловой кости к другой (см. рис. 12.24, в). При переломе по верхнему типу иммобилизацию осуществляют двумя параллельно расположенными спицами. Одну спицу проводят через скуловую дугу кзади от линии перелома, пропускают через толщу всей челюсти, выводят через скуловую дугу противоположной стороны (см. рис. 12.24, а). Вторую спицу вводят с противоположной стороны параллельно первой. Спицы могут быть введены в косом направлении (под углом друг к другу) от переднего отдела скуловой дуги одной стороны к скуловой кости противоположной стороны (см. рис. 12.24, б). Спицы проходят через верхнечелюстные пазухи и полость носа. Осуществить иммобилизацию спицами отломленную верхнюю челюсть по Ле Фор 1 технически крайне сложно. Остеосинтез проволочным швом. При переломе по нижнему типу сшивающие лигатуры накладывают в области скулоальвеолярного гребня и грушевидного отверстия, при переломе по среднему типу — в области нижнего края глазницы и скулоальвеолярного гребня; при переломе по верхнему типу — в области скуловой дуги и верхненаружного края орбиты. Для надежной фиксации отломка шов проволокой необходимо накладывать не менее чем в двух местах.
Остеосинтез с помощью накостных мини-пластин и шурупов при переломах верхней челюсти в настоящее время используют чаще, чем костный шов. Они могут быть применены при переломах любого типа при легко впра-вимых отломках. В случае перелома по Ле Фор I рассекают мягкие ткани в области надпереносья, верхнего наружного угла глазницы, скуловой дуги. Скелетируют кость в области линии перелома. Подгоняют соответствующую по размерам и форме мини-пластину и фиксируют последнюю шурупами по обе стороны от линии перелома. При переломе по Ле Фор II рассекают ткани в области надпереносья, подглазничного края, скулоальвеолярного гребня, скелетируют кость в области перелома, накладывают мини-пластины. При переломе по Ле Фор III пластины располагают на
переднебоковой поверхности челюстно-альвео-лярном отростке в области резцов и первого моляра. Мини-пластины позволяют надежно фиксировать отломки.
Приведенные методы консервативного и оперативного лечения (закрепление отломков) сломанной верхней челюсти эффективны лишь при свежих переломах и относительно подвижных отломках. При застарелых переломах проводят скелетное вытяжение поврежденной верхней челюсти. Для этого изготавливают стальную шину-каппу, которую с помощью фосфат-цемента фиксируют на зубах. На голову больного накладывают гипсовую повязку, в которую вгипсовывают проволочную дугу или 3 стальных крючка из проволоки: один по средней линии и два других — отступя на 2 см от первого кзади. Вытяжение проводят с помощью стальных пружин или толстых резиновых полос, которые крепят к шине и крючками на гипсовой повязке. Тягу усиливают постепенно (по В.Я. Кавракирову).
При вколоченных переломах применяют вытяжение через прикроватный блок. В этих случаях между большими коренными зубами помещают прокладки из резиновых пробок. При вытяжении следует применять стальные пружины, блоки на подшипниках, полиамидную леску и гири.
Для ускорения вытяжения отломка верхней челюсти можно предварительно по линии перелома произвести его расшатывание с помощью острого распатора или щипцов. После того как достигнута выраженная подвижность фрагмента, следует начать вытяжение. Сочетание хирургического и ортопедического методов лечения позволяет установить отломки в правильное положение в течение 5—7 сут.
Дата добавления: 2015-07-25; просмотров: 183 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Данные объективного обследования | | | Общие методы лечения больных с переломами челюстей и уход за ними |