
Читайте также:
|
При этом движении главная задняя фасетка нижней поверхности таранной кости "скатывается" по склону пяточного бугра и оказыввается на верхней поверхности пяточной кости на дне sinus tarsi. Если это движение продолжается, то наружная часть таранной кости подтягивается кнаружи и сталкивается с наружной лодыжкой, что может вызвать перелом. Таким образом, костные препятствия играют доминирующую роль в ограничении выворота стопы кнаружи.

Но лигамектозная цепь тоже имеет немалое значение, здесь также выделяются две линии натяжения.
1. Главная линия натяжения начинается от внутренней лождыжки, проходит далее в двух плоскостях переднего тяжа внутренней боковой связки голеностопного сустава: в поверхностной плоскости, включающей дельтовидную связку (1), соединяющую лодыжку с ладьевидной и пяточной костями, и "пружинящую" связку (2), соединяющую ладьвидную и пяточную кости; и в глубокой плоскости, где расположена большеберцовотаранная связка (на рисунке не показана), соединяющая лодыжку и таранную кость, и межкостная связка, соединяющая лодыжку с пяточной костью (3). Затем главная линия распространяется от пяточной кости к кубовидной и ладьевидной через раздвоенную связку (4), которая удерживает эти кости при супинации и пронации стопы, и идёт далее по подошвенной поверхности стопы по ходу подошвенной пяточноладьевидной связки (на рисунке не показана).
2. Дополнительная линия натяжения начинается от наружной лодыжки направляется к таранной кости по заднему тяжу наружной боковой связки голеностопного сустава (на рисунке отсутствует), а оттуда – к пяточной кости по наружной тараннопяточной связке (5), а также непосредственно к пяточной кости по среднему тяжу наружной боковой связки голеностопного сустава (6).
Таким образом, таранная кость действует, как лигаментозная "релейная станция", куда "входят" две связки и откуда "выходят" две связки.
Из сказанного следует, что выворот стопы кнутри чаще приводит к повреждениям связок, особенно переднего тяжа наружной боковой связки голеностопного сустава, а выворот кнаружи – к переломам лодыжек, особенно наружной.
Клиноладьевидный, межклиновидные и
предплюсне-плюсневые суставы
Все эти суставы относятся к плоскостным, их суставные поверхности скользят друг по другу и раздвигаются, в результате чего суставной просвет слегка увеличивается.
Ладьевидная кость (рис. 59, вид спереди) имеет три суставных поверхности (фасетки) (IC, IIС, IIIС), которые сочленяются с внутренней, средней и наружной клиновидными костями соответственно. Кубовидная кость также имеет три суставных поверхности, которые сочленяются с V плюсневой (Vm), IV плюсневой (IVm) и наружной клиновидной (Ш'С) костями; кубовидная кость также поддерживает наружный край ладьевидной (кубовидноладьевидный сустав, белые стрелки).

Рисунок 60 (вид в пространстве спереди и сбоку) показывает, как три клиновидные кости (Cm, Ci, CI) сочленяются с ладьевидной и кубовидной: двойная стрелка показывает, как наружная клиновидная кость лежит на кубовидной, а именно на ее суставной поверхности (III'C), находящейся спереди от суставной поверхности, воспринимающей ладьвидную кость (клинокубовидный сустав).
Межклиновидные суставы (рис. 61, клиноладьевидный, межклиновидные и некоторые предплюсне-плюсневые суставы показаны сверху) образованы суставными поверхностями и межкостными связками, на рисунке связка (19) между внутренней и средней клиновидными костями иссечена, а между внутренней и наружной (20) – оставлена.
Предплюсне-плюсневые суставы включают проксимально (рис. 63, вид сверху) три клиновидные кости (Cm, Ci, CI) с внутренней стороны и кубовидную кость (Cub) – с наружной, а дистально – основания пяти плюсневых костей (MI, MII, MIII, MIV, MV). Все они являются плоскостными суставами, расположенными очень тесно. Вид сзади открытых суставов (рис. 62 из работы Rouviere) демонстроирует различные суставные поверхности костей предплюсны и соотвтетсвующие им поверхности плюсневых костей. Основание второй плюсневой кости (МII) входит в клиновидный паз, образуемый наружной фасеткой (IIm Cm) внутренней клиновидной кости (Cm), передней фасеткой (IIm Ci) промежуточной клиновидной кости (Ci) и внутренней фасеткой (IIm СI) наружной клиновидной кости (CI). Предплюсне-плюсневые суставы поддерживаются мощными связками, которые становятся видимыми (рис. 61), когда сустав открывается сверху – первая плюсневая кость ротируется по отношению к своей оси (стрелка 1), а третья оттягивается кнаружи (стрелка 2). Этими связками являются:
- с внутренней стороны мощная тыльная связка, идущая ст наружной поверхности внутренней клиновидной кости к внутренней поверхности основания второй плюсневой кости (МII); она является ключевой связкой при хирургической дезартикуляции;
- с наружной стороны находятся тыльные связки, включая прямые волокна (21) между промежуточной клиновидной (Ci) и второй плюсневой (МII) костями и (22) между наружной клиновидной (СI) и третьей плюсневой (МIII) костями, а также крестообразные волокна (23) между наружной клиновидной и второй плюсневой костями и (24) между промежуточной клиновидной и третьей плюсневой костями.
Стабильность предплюсне-плюсневых суставов зависит также от многочисленных связок (рис. 63, вид с тыла стопы; рис. 64, вид с подошвы), проходящих от основания каждой плюсневой кости к соответствующей кости предплюсны и между основаниями соседних плюсневых костей. Эти связки включают на тыльной поверхности (рис. 63) связки, расходящиеся от основания второй плюсневой кости ко всем соседним костям, а на подошвенной (рис. 64) связки между внутренней клиновидной и первыми тремя плюсневыми костями. К подошвенной поверхности основания первой плюсневой кости прикрепляется сухожилие длинной малоберцовой мышцы (PL) там, где оно выходит из подошвенной бороздки (пунктирная линия 25).
Движения переднего отдела предплюсны
и предплюсне-плюсневых суставов
Межклиновидные суставы (рис. 65, фронтальный срез) разрешают небольшие вертикальные движения, которые меняют кривизну поперечного подошвенного свода. Наружная клиновидная кость (СI) лежит на кубовидной (Cub), внутренняя треть которой (заштрихована) обеспечивает поддержку для клиновидной дуги.
Небольшое перемещение клиновидных костей по отношению к ладьвидной (nav) происходит вдоль длинной оси стопы (рис. 66, сагиттальный срез) и ведёт к изменениям кривизны внутреннего свода.
Движения в предплюсне-плюсневых суставах [о чём можно судить по их анатомическим характеристикам, особенно по форме суставных промежутков и ориентации суставных поверхностей (рис. 67, вид сверху)] можно охарактеризовать следующим образом. В целом линия, проходящая через предплюсне-плюсневые суставы, идёт косо изнутри кнаружи, сверху вниз и спереди назад. Её внутренний конец лежит на 2 см кпереди по сравнению с наружным. Наклон этой оси, по отношению к которой происходят флексия и экстензия в предплюсне-плюсневых суставах, как и наклон оси Henke, способствует таким движениям стопы, как пронация и супинация.
Расстояние дистальной суставной поверхности клиновидных костей от соседней клиновидной и от кубовидной кости возрастает в геометрической прогрессии:
- наружная клиновидная кость (СI) лежит дистальнее кубовидной (Cub) на 2 мм,
- наружная клиновидная кость (СI) дистальнее средней (Ci) на 4 мм,
- внутренняя клиновидная (Cm) дистальнее средней на 8мм.
Таким путём формируется глубокий паз, вмещающий основание второй плюсневой кости. Поэтому эта кость наименее мобильна и образует "гребень" подошвенных сводов.

Два конечных сегмента линии, проходящей через плюсневые суставы, наклонены в разные стороны. Линия, проходящая через пространство между первой плюсневой и внутренней клиновидной костями, наклонена кпереди и кнаружи и проходит через середину пятой плюсневой кости; суставное пространство между пятой плюсневой и кубовидной костями, наклонено кпереди и кнутри и линия, проведенная через него, проходит почти черет головку первой плюсневой кости.
Поэтому ось флексии и экстензии наружных плюсневых костей, которые наиболее подвижны, ориентирована не перпендикулярно, а наклонно по отношению к их длинным осям. Соответственно эти плюсневые кости совершают движения не в сагиттальной плоскости, а по сегменту конуса. При сгибании они также движутся в направлении оси стопы (рис 69, вид сверху и снаружи на линию, проходящую через предплюсне-плюсневые суставы, включая первую и пятую плюсневые кости). Движение аа' головки М1 сопровождается флексией (F) и абдукцией (Abd). амплитуда которой составляет 15 град. (Fick). И наоборот движение bb' головки MV сопровождается флексией (F) и аддукцией (Add).
Тем самым головки этих плюсневых костей при флексии перемещаются не только книзу, но и в направлении оси стопы, что увеличивает (рис 70) кривизну переднего свода, и передняя часть стопы становится более "полой", а экстензия плюсневых костей сопровождается уплощением свода.
Этому сближению наружных плюсневых костей помогает также (рис. 68, суставные поверхности кубовидной и клиновидной костей видны спереди) наклон поперечных осей (хх' и уу') их суставных поверхностей. Это движение происходит по направлению, показанному жирными стрелками с двумя головками.
Таким образом, изменения величины переднего свода стопы обеспечиваются движениями в предплюсне-плюснввых суставах.
Разгибание пальцев стопы
Мы не будем описывать здесь плюснефаланговые и межфалангоеые суставы, т.к. они идентичны суставам пальцев кисти, рассмотренным нами в 1-ом томе, следует упомянуть лишь о некоторых функциональных отличиях. Так, в пястнофаланговых суставах амплитуда сгибания больше, чем разгибания, а в плюснефаланговых наоборот – экстензия превышает флексию:
- амплитуда активного разгибания в них составляет от 50 до 60 град., а сгибания – только от 30 до 40 град.;
- пассивное разгибание, играющее существенную роль на последней фазе шага (рис. 71), достигает 90 град, и даже может превышать этот показатель, а пассивное сгибание остаётся в пределах 45 - 50 град.

Боковые движения пальцев происходят в пястнофаланговых суставах в пределах значительно меньших, чем соответствующие движения пальцев кисти. Особенно большой палец стопы человека в противовес обезьяне утратил функцию противопоставления в результате перехода к передвижению на двух ногах.
Активное разгибание пальцев стопы обеспечивается тремя мышцами: двумя наружными (m.m. extensor hallucis longus, extensor digitorum longus) и одной собственной мышцей стопы (m. extensor digitorum brevis).
Короткий разгибатель пальцев (рис. 72) находится на тыле стопы. Он начинается от sulcus calcaneus, т.е. на дне sinus tarsi, и от ствола нижнего удерживателя сухожилии мышц-разгибателей. Он разделяется на 4 мясистых брюшка, которые прикрепляются с помощью сухожилий к наружным сторонам соответствующих сухожилий длинного разгибателя пальцев за исключением сухожилия, принадлежащего первой плюсневой кости, которое прикрепляется непосредственно к тыльной поверхности первой фаланги большого пальца; пятый палец вобще не получает сухожилия от этой мышцы. Таким образом, короткий разгибатель пальцев стопы является разгибателем пястнофаланговых суставов первых четырёх пальцев (рис. 73).
Длинный разгибатель пальцев стопы и длинный разгибатель первого пальца расположены в переднем футляре голени, их сухожилия заканчиваются на фалангах.
Длинный разгибатель пальцев стопы (рис. 74) проходит кпереди от голеностопного сустава глубже наружной половины верхнего удерживателя сухожилии мышц-разгибателей и затем кзади от ствола нижнего удерживателя. после чего разделяется на 4 сухожилия, идущие ко II - V пальцам. Поэтому V палец разгибается только за счёт действия длинного разгибателя. Эта мышца, как следует из её наименования, является разгибателем пальцев стопы, но, кроме того, она служит, что очень важно, сгибателем голеностопного сустава. Её воздействие на пальцы проявляется только тогда, когда ее функция как сгибателя голеностопного сустава уравновешивается антагонистом-экстензором (ахиллово сухожилие показано в виде стрелки).
Сухожилие длинного разгибателя первого пальца (рис. 75) проходит глубже верхнего удерживателя сухожилий мышц-разгибателей и затем пронизывает обе ножки нижнего удерживателя. Оно прикрепляется к тыльной поверхности обеих фаланг большого пальца: по краям тыла основной фаланги и к тыльной поверхности основания дистальной фаланги. Поэтому данная мышца является не только разгибателем большого пальца, но и, что не менее важно, сгибателем голеностопного сустава. Как и для разгибателя II - V пальцев, её действие, связанное с разгибанием большого пальца, проявляется только после после того, как её функция в качестве сгибателя голеностопного сустава "гасится" включением антагонистов.
Duchenne de Boulogne утверждает, что короткий разгибатель II - IV пальцев является единственным истинным разгибателем; справедливость этого замечания будет показана дальше.
Межкостные и червеобразные мышцы
(цифры на всех рисунках обозначают одно и то же)
Как и на кисти, межкостные мышцы подразделяются на две группы тыльные и подошвенные, но их расположение на стопе несколько отлично (рис. 76. фронтальное сечение стопы, показан задний срез). Четыре тыльных межкостных мышцы (Ix.d) центрированы по отношению ко второй плюсневой кости (а на кисти – по отношению к третьей пястной) и прикрепляются ко второму и двум соседним с ним пальцам (рис 83, белые стрелки). Три подошвенных межкостных мышцы (Iх.р) отходят от внутренней стороны подошвенной поверхности трёх последних плюсневых костей и прикрепляются к соответствующим пальцам (рис. 84).
Характер прикрепления межкостных мыши, стопы сходен с кистью (рис. 77, вид сухожилий экстензора с тыла; рис. 79, вид мышц пальцев стопы сбоку). Они прикрепляются к внутренней и наружной сторонам основных фаланг (1), а также к коллатеральным растяжениям (3) сухожилий разгибателей через сухожильное растяжение (2).
Сухожилие m. extensor digitorum iongus (EDL) прикрепляется к пальцам стопы так же, как и общего разгибателя пальцев кисти:
- с помощью нескольких волокон (4) по краям первой фаланги (Р1), но не к её основанию;
- с помощью срединного тыльного растяжения (5) к основанию Р2,
- с помощью двух коллатеральных растяжений (3) к основанию Р3.
Проксимальное первого плюснефалангового сустава (рис. 78, вид с тыла) сухожилия длинного разгибателя II, III и IV пальцев стопы получают соответствующие сухожилия от короткого разгибателя пальцев (EDB).
Как и на кисти, на стопе имеются 4 червеобразных мышцы (рис. 76, 78 и 88), берущие начало на сухожилиях длинного сгибателя пальцев (аналогично глубокому сгибателю пальцев кисти). Каждая червеобразная мышца направляется медиально (рис. 88) и прикрепляется (рис. 78 и 79), как и межкостная, к основанию Р1 (6) и к боковому растяжению длинного разгибателя (7).

Сухожилие длинного сгибателя пальцев (FDL), как и глубокий сгибатель пальцев кисти, (рис. 79 и 88) проходит у волокнисто-хрящевой пластинки (8) первого плюснефалангового сустава и затем "перфорирует" сухожилие короткого сгибателя пальцев (FDB), после чего прикрепляется к основанию дистальной фаланги. Таким образом, короткий сгибатель пальцев аналогичен m. flexor digitorum sublimis – он расположен поверхностно и через его сухожилие проходит сухожилие длинного сгибателя, прикрепляясь далее к краям второй фаланги. Длинный сгибатель пальцев осуществляет сгибание в дистальном межфаланговом суставе (рис. 81), а короткий – в проксимальном. Межкостные и червеобразные мышцы стопы, как и на кисти, осуществляют сгибание в плюснефаланговых суставах (рис. 80) и разгибание в межфаланговых. Они очень важны для стабилизации пальцев: сгибая плюснефаланговыв суставы, они обеспечивают место для прочного прикрепления экстензоров пальцев, когда последние участвуют в сгибании голеностопного сустава. При параличе межкостных и червеобразных мышц возникает "клешнеобразная" стопа (рис. 82). Поскольку плюснефаланговый сустав не фиксируется межкостными мышцами, он переразгибается под действием экстензоров, и фаланга скользит по тыльной поверхности головки плюсневой кости. Затем стопа оказывается вторично фиксированной в патологическом положении вследствие тыльного смещения межкостных мышц выше оси (+) плюснефалангового сустава. Кроме того, межфаланговые суставы сгибаются в результате "относительного укорочения" сгибателей, за чем следует подвывих к тылу в проксимальном межфаланговом суставе (чёрная стрелка) между боковыми растяжениями сухожилия разгибателя, который начинает выполнять функцию сгибателя.
Как и на кисти, положение пальцев стопы зависит от равновесия между отдельными мышцами. Таким образом, становится понятным утверждение Duchenne de Boulogne о том, что только короткий разгибатель является истинным разгибателем пальцев стопы. Экстензоры пo-существу действуют как сгибатели голеностопного сустава, и Duchenne считает, что было бы правильнее, если бы они прикреплялись непосредственно к плюсневым костям.
Подошва: подошвенные мышцы
(цифровые и буквенные обозначения те же, что и в предыдущем разделе)
А. Глубокий слой состоит из межкостных мышц и мышц, прикрепляющихся к первому и пятому пальцам.
Тыльные межкостные мышцы (рис. 83, вид снизу), кроме того, что они являются сгибателями и разгибателями пальцев, также отводят пальцы от продольной оси стопы (вторая плюсневая кость и второй палец). Большой палец "отводится" m. abductor hallucis (Ab. Н), а пятый – m. abductor digiti minimi (Ab. 5). Поэтому данные мышцы аналогичны по функции тыльным межкостным.
Подошвенные межкостные мышцы (рис. 84, вид снизу) приближают три наружных пальца ко сторому. Большой палец приводится приводящей мышцей, имеющей две головки:
- косую (Ad. 1), берущую начало от костей переднего отдела предплюсны,
- поперечную (Ad. 2), идущую от подошвенных связок III, IV и V плюснефаланговых суставов и от глубоких поперечных связок; эта головке тянет первую фалангу большого пальца кнаружи и участвует в поддержании переднего свода стопы.
Число мышц пятого пальца составляет 3 (рис. 85, вид снизу), они лежат в наружном футляре стопы.
- m. opponens digiti minimi (Op. 5) самая глубоко расположенная из них, она идет от переднего отдела предплюсны к пятой плюсневой кости и действует аналогично соответствующей мышце пятого пальца кисти, но не столь эффективно, она влияет на величину наружного и переднего сводов стопы;
- две другие мышцы прикрепляются к наружной стороне основания первой фаланги – это m. flexor digiti minimi brevis (FDB 5), берущая начало в переднем отделе предплюсны, и m. abductor digiti minimi (Ab. 5), которая начинается от задне-наружного бугра пяточной кости и бугристости пятой плюсневой кости и участвует в формировании наружного свода.
Три мышцы большого пальца (рис. 85) расположены во внутреннем футляре стопы (за исключением приводящей мышцы). Они прикрепляются к наружной поверхности основания первой фаланги и к двум сесамовидным костям, сочленяющимся с головкой первой плюсневой кости.
На внутренней стороне сесамовидная кость и первая фаланга служат местом прикрепления внутренней части короткого сгибателя первого пальца (FHB) и его отводящей мышцы (Ab. H), которые начинаются у задне-внутреннего бугра пяточной кости (рис. 86) и участвуют в поддержке внутреннего свода.
На наружной стороне сесамовидная кость и первая фаланга являются местом прикрепления двух головок аддуктора первого пальца (АD. 1 и 2) и наружной порции его короткого сгибателя (FHB), начинающегося на костях переднего отдела предплюсны.
Эти мышцы являются мощными сгибателями большого пальца, они играют важную роль в его стабилизации на последней фазе шага. Их паралич ведёт к "клешнеобразной деформации" большого пальца.
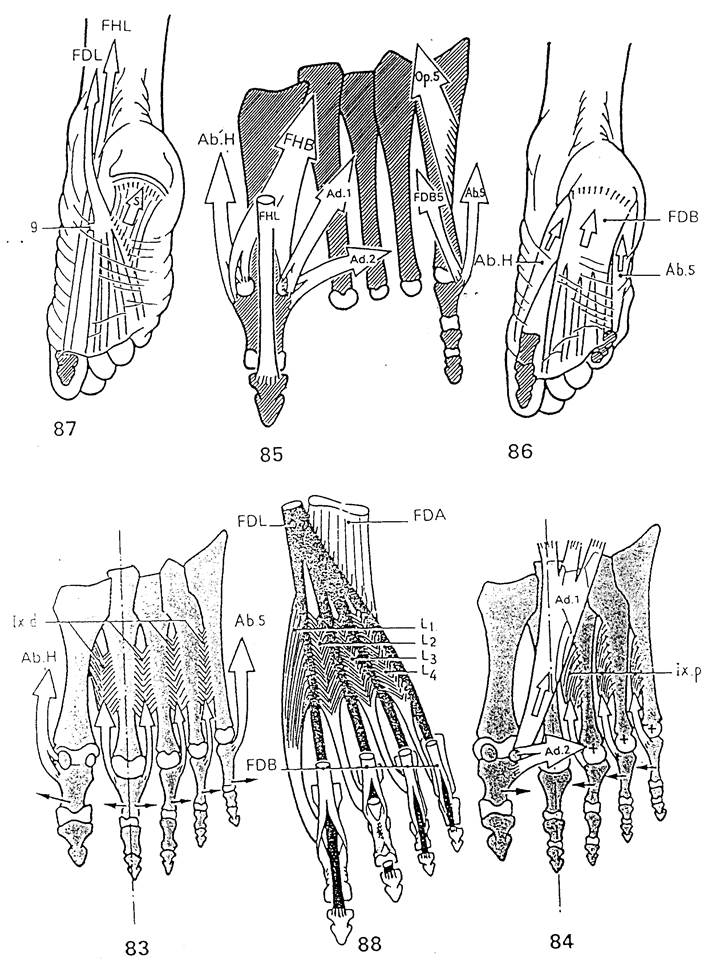
Б. Промежуточный слой представлен длинными сгибателями (рис. 87). Длинный сгибатель пальцев (FDL) пересекается с длинным сгибателем первого пальца (FHL) снизу – там, где они выходят из-под sustentaculum tali, и получает от него мощный сухожильный тяж (9). Затем происходит деление на 4 сухожилия, обеспечивающие II - V пальцы. Червеобразные мышцы берут начало (рис. 88) от двух соседних сухожилий, за исключением первой червеобразной (4). Наклонное направление тяги этих сухожилий уравновешивается плоской мышцей, которая проходит вдоль длинной оси подошвы. Она начинается от задне-внутреннего и задне-наружного бугров пяточной кости и прикрепляется к наружному краю сухожилия, идущего к пятому пальцу (рис. 87). При сокращении эта мышца – m. flexor digitorum accessorius (FDA) – уменьшает наклон сухожилий по отношению к оси стопы.
Длинный сгибатель первого пальца (FHL, рис. 85 и 87) проходит в бороздке между двумя сесамовидными костями и прикрепляется к его дистальной фаланге.
В. Поверхностный слой представлен одной мышцей (рис. 86), которая лежит в среднем отделе подошвы, – это короткий сгибатель пальцев (FDB), идущий от задне-внутреннего и задне-наружного бугров пяточной кости и прикрепляющийся сухожилием к средним фалангам II - V пальцев. Данная мышца аналогична m. flexor digitorum sublimis на кисти, её сухожилия также "перфорированы" (рис. 88) и прикрепляются к средней фаланге, которую они сгибают.
Фиброзные туннели тыльной и подошвенной
поверхностей стопы
Нижний удерживатель сухожилий мышц разгибателей (рис. 89) удерживает 4 тыльных сухожилия стопы прижатыми к костям предплюсны на уровне вогнутости подъёма, т.е. действует, как петля блока для этих сухожилий независимо от амплитуды сгибания в голеностопном суставе. Он берёт начало от верхней поверхности пяточной кости спереди от борозды и вскоре подразделяется на 2 расходящихся тяжа:
- нижний тяж (а), который сливается с глубокой фасцией внутреннего края стопы,
- поверхностный тяж (b), который прикрепляется к переднему краю большеберцовой кости вблизи внутренней лодыжки. Этот тяж в свою очередь состоит из отчетливо различимых пластинок. Медиально глубокая и поверхностная пластинки охватывают сухожилие передней большеберцовой мышцы (ТА), которое заключено в синовиальное-влагалище от точки, отстоящей на два пальца кверху от удерживателя. Латерально эти две пластинки образуют две фиброзные петли – внутренняя вмещает сухожилие длинного разгибателя большого пальца (EHL), заключенное в синовиальное влагалище перекрывающее удерживатель проксимально, а наружная содержит сухожилия длинного разгибателя пальцев (EDL) и m. peroneus tertisu (РТ), расположенные в общем синовиальном влагалище, начинающемся чуть выше удерживателя.
Все другие сухожилия проходят через туннели, лежащие позади лодыжек.
Кзади от наружной лодыжки (рис. 90) сухожилия короткой малоберцовой мышцы (РВ) и длинной малоберцовой мышцы (PL) проходят через костно-фиброзный туннель (1), ограниченный малоберцовой костью и верхним малоберцовым удерживателем. Эти сухожилия расположены параллельно друг другу, первое лежит кзади и книзу от последнего. Ниже верхушки лодыжки они резко изгибаются кпереди и натягиваются, как тетива, в двух костно-фиброзных туннелях (3 и 4), ограниченных наружной поверхностью пяточной кости, малоберцовым бугром (5) и нижним малоберцовым удерживетелем. Здесь их общее синовиальное влагалище разделяется на два слоя. Сухожилие короткой малоберцовой мышцы (РВ) прикрепляется к наружному бугорку основания пятой плюсневой кости и к основанию четвёртой плюсневой кости. Небольшой сегмент (7) этого сухожилия на рисунке иссечён, чтобы показать, как сухожилие длинной малоберцовой мышцы меняет своё направление и входит в бороздку на нижней поверхности кубовидной кости. Затем сухожилие длинной малоберцовой мышцы, заключённое в новое синовиальное влагалище, проходит по подошвенной поверхности стопы (рис. 91) через костно-фиброзный туннель, образованный сверху костями предплюсны, а снизу поверхностными волокнами длинной подошвенной связки (рис. 91, глубокие волокна 8), идущей от пяточной (9) к кубовидной кости, а оттуда к основаниям всех плюсневых костей (х), а также волокнами конечного растяжения сухожилия задней большеберцовой мышцы (ТР). Сухожилие длинной малоберцовой мышцы прикрепляется в основном к основанию первой плюсневой кости (11), но также к растяжениям, направляющимся ко второй плюсневой и к внутренней клиновидной костям. Входя в подошвенный туннель, оно, как правило, вступает в контакт с сесамовидной костью (12), что позволяет ему легче изменить своё направление.
Таким образом, подошвенная поверхность стопы выстлана тремя группами фиброзных растяжений:
- продольными волокнами длинной подошвенной связки,
- волокнами сухожилия длинной малоберцовои мышцы, идущими косо кпереди и кнутри.
- фиброзными растяжениями сухожилия задней большеберцовой мышцы, проходящими косо кпереди и кнаружи от всех костей предплюсны и плюсны за исключением двух последних плюсневых.
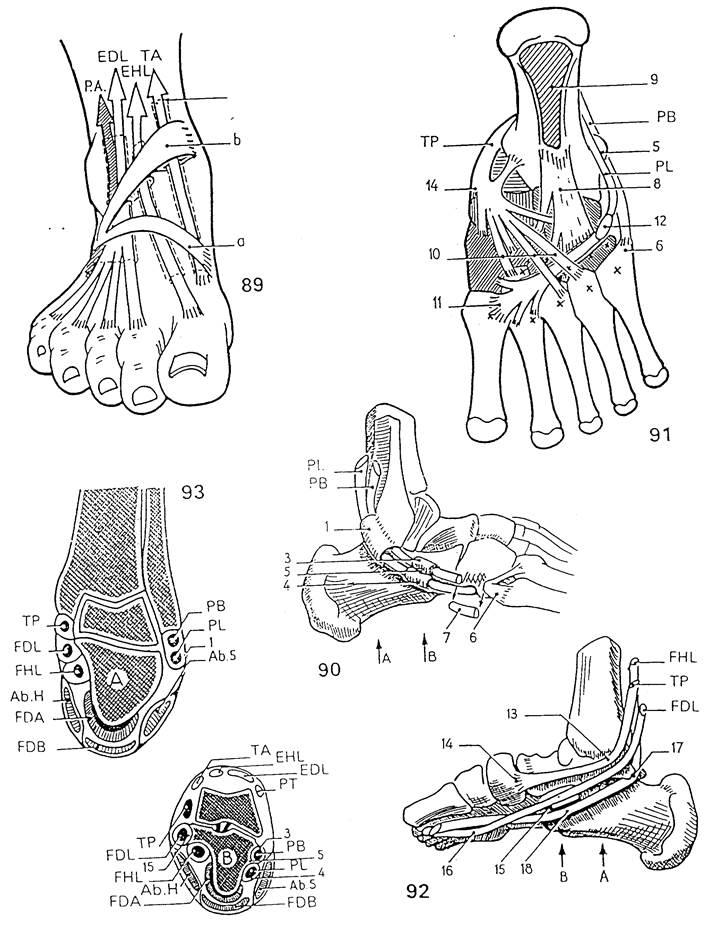
Кзади от внутренней лодыжки (рис. 92) расположены 3 сухожилия, заключенные в костно-фиброзный туннель, образованный большеберцовой костью и удерживателем сухожилий мышц сгибателей они имеют раздельные сухожильные влагалища. Эти cуxoжилия проходят спереди назад и изнутри кнаружи следующим образом:
- сухожилие задней большеберцовой мышцы (ТР) идёт близко к лодыжке и резко изгибается кпереди у её верхушки, после чего прикрепляется к бугристости ладьевидной кости (14), отдавая многочисленные фиброзные растяжения к подошвенной поверхности тарзальных и метатарзальных костей (10);
- сухожилие длинного сгибателя пальцев (FDL) проходит вблизи сухожилия задней большеберцовой мышцы вдоль внутренней поверхности sustentaculum tali (15, см. также рис. 94), а затем пересекается с глубокой поверхностью (16) сухожилия длинного сгибателя первого пальца;
- сухожилие длинного сгибателя первого пальца (FHL) проходит между задне-внутренним и задне-наружным буграми (17) таранной кости, а затем под sustentaculum tali (18, см. также рис. 94); таким образом, оно дважды меняет своё направление.
Два фронтальных среза (правая стопа) на уровнях А и В на рисунках 90 и 92, демонстрируют расположение этих сухожилий и их синовиальных влагалищ в залодыжечных туннелях: срез А (рис. 93) проходит через лодыжки, срез В (рис. 94) – более передний, он сделан через sustentaculum tali и через малоберцовый бугор.
Сгибатели голеностопного сустава
Стопа в целом и её задняя половина приводятся в действие сгибателями и разгибателями коленного сустава, действующими по осям суставного комплекса заднего отдела предплюсны, как было показано ранее (рис. 95). Нам кажется разумным отказаться от схемы Ombredanne (рис. 86) с осями XX' и ZZ' перпендикулярными друг другу, т.к. она не соответствует фактам. По сути оси XX' и ZZ' "гетерокинетического универсального сустава" не перпендикулярны друг другу, это создаёт предпосылки для движений, чему ещё в большей степени способствует неравномерное распределение мышц. На этих осях основаны 4 квадранта, по которым распределяются 10 мышц и 13 сухожилий.
Все мышцы, лежащие кпереди от поперечной оси XX', являются сгибателями голеностопного сустава. Их можно подразделить на две группы в зависимости от их отношения к оси ZZ'. Две мышцы, лежащие кнутри от неё, а именно длинный разгибатель первого пальца (EHL) и передняя большеберцовая (ТА) обеспечивают также приведение и супинацию стопы одновременно. Последняя мышца, расположенная дальше от оси ZZ', является более мощным аддуктором и супинатором. Две мышцы, лежащие кнаружи от оси ZZ', а именно длинный разгибатель пальцев (EDL) и третья малоберцовая (РТ) являются в одно и то же время абдукторами и пронаторами. По той же причине последняя мышца более мощная.
Для того, чтобы обеспечить чистое сгибание в голеностопном суставе без приведения и супинации или отведения и пронации, эти две мышечные группы должны сократиться одновременно и одинаково сильно. Таким образом, они являются антагонистами и синергистами.
Из 4 сгибателей голеностопного сустава два прикрепляются непосредственно к костям предплюсны или плюсны:
- передняя большеберцовая мышца (рис. 97) прикрепляется к внутренней клиновидной и первой плюсневой костям,
- третья малоберцовая мышца (рис. 98), имеющаяся в 90% стоп, прикрепляется к тылу основания пятой плюсневой кости.
Они воздействуют непосредственно на стопу и не требуют помощи со стороны остальных мышц. Иначе обстоит дело с двумя другими сгибателями голеностопного сустава – длинным разгибателем пальцев (EDL) и длинным разгибателем первого пальца (EHL), которые воздействуют на стопу через пальцы. Так, если пальцы стабилизированы в прямом положении или во флексии (рис 98) межкостными мышцами (Iх), то длинный разгибатель пальцев сгибает стопу в голеностопном суставе; но при параличе межкостных мышц флексия сопровождается клешнеобразной деформацией пальцев. Подобным же образом (рис. 97) стабилизация первого пальца его длинным сгибателем и абдуктором позволяет длинному разгибателю первого пальца согнуть голеностопный сустав; если же названные мышцы парализованы, это движение сопровождается "клешнеобразными пальцами" (рис. 100).
При параличе или недостаточности мышц переднего футляра голени (рис. 99), что случается довольно часто, кончики пальцев оказываются опущенными книзу. Такая стопа называется pes equinus или конская стопа, и такой больной ходит на пальцах. При ходьбе он вынужден высоко поднимать ногу, чтобы не задевать кончиками пальцев за землю или пол. В определённых случаях функция длинного разгибателя пальцев выпадает не полностью, поэтому отвисающая стопа ещё и вальгизируется, т.е. возникает конско-вальгусная деформация (рис. 101).

Трехглавая мышца голени
Все разгибатели голеностопного сустава лежат кзади от оси XX' флексии и экстензии (рис. 96). Теоретически существует 6 экстензоров голеностопного сустава (не считая подошвенную мышцу, которой можно пренебречь). Однако на практике только m. triceps surae (икроножная и камбаловидная) эффективно выполняет функцию разгибания, являясь одной из самых мощных мыши, тела после большой ягодичной и четырёхглавой мышцы бедра. Её положение по отношению к оси ZZ' заставляет её работать прежде всего как разгибатель.
Эта мышечная группа включает 3 брюшка (рис. 103), которые прикрепляются с помощью общего сухожилия – ахиллова сухожилия (1) – к задней поверхности пяточной кости. Одно из них является односуставным – это камбаловидная мышца (2), берущая начало от большеберцовой, малоберцовой костей и простирающегося между ними фиброзного тяжа (3). Она расположена глубоко (на рисунке она видна через икроножную мышцу) и выходит на поверхность только у дистального конца по обе стороны от ахиллова сухожилия. Два других мышечных брюшка (m. gastrocnemius) являются двусуставными. Наружная головка (3) начинается в углублении над наружным мыщелком бедра и на "мыщелковой пластинке", которая иногда содержит сесамовидную кость. Внутренняя головка (5) начинается от подколенного пространства бедренной кости над внутренним мыщелком и от внутренней "мыщелковой пластинки". Эти два мышечных брюшка ниже сливаются у средней линии и образуют нижнюю V-образную часть ромбоидальной подколенной ямки (10). По бокам они граничат со сгибателями голени, расходящимися проксимально и образующими верхнюю V-обрааную часть подколенной ямки, снаружи – это двуглавая мышца (6), с внутренней стороны – портняжная, тонкая и полусухожильная (7) Между икроножной мышцей и сгибателями голени вторгаются две синовиальные сумки одна, которая имеется всегда, – между полусухожильной мышцей и внутренней головкой икроножной (8), вторая (9) – между её наружной головкой и двуглавой мышцей (присутствует не обязательно). Эти сумки могут приводить к возникновению подколенных кист. Икроножная и камбаловидная мышцы заканчиваются общим апоневрозом, от которого отходит истинное ахиллово сухожилие.
Эти три мышцы укорачиваются не одинаково (рис. 104) камбаловидная (Cs) – на 44 мм, икроножная (Сg) – на 39 мм. Из сказанного становится ясным, почему эффективность функционирования двусуставной икроножной мышцы столь существенно зависит от амплитуды сгибания в коленном суставе (рис. 105).

Когда коленный сустав полностью согнут или полностью разогнут, смещение точек прикрепления этой мышцы обеспечивает ее относительное удлинение или укорочение (е), равное или даже превышающее величину ее сокращения. Когда коленный сустав разогнут (рис 106), пассивно pacтянутая икроножная мышца оказывается в преимущественном положении и это позволяет четырёхглавой мышце использовать частьсвовйшпы для воздействия на голеностопный сустав. Когда коленный сустав согнут (рис. 108), икроножная мышца максимально расслабляется (е становится больше Сg) и утрачивает свою силу. Активной остаётся только камбаловидная мышца, но её было бы не достаточно для эффективной реализации функции ходьбы, бега или прыжков, если бы в этих процессах не участвовало разгибание в коленном суставе. Помните, что икроножная мышца, несмотря на её положение, не является сгибаталем коленного сустава.
Любое движение, ведущее к одновременному разгибанию голеностопного и коленного суставов, например восхождение в гору (рис. 107) или бег (рис. 109 и 110), вовлекает в действие икроножную мышцу. Трехглавая мышца голени достигает максимальной эффективности, когда, начиная из положения флексии в голеностопном и экстензии в коленном суставах, она сокращается, чтобы обеспечить разгибание в голеностопном суставе (рис. 110) и толчок на последней фазе шага.
Трёхглавая мышца голени имеет очень сложную апоневротическую систему (рис. 111, вид спереди, большеберцовая кость отсутствует), включающую сухожилия, берущие отсюда своё начало, и заканчивающиеся здесь сухожилия, которая образует дистально ахиллово сухожилие.
К сухожилиям, берущим своё начало, принадлежат:
- два сухожилия внутренней (1) и наружной (2) головок икроножной мышцы, идущие от надмыщелковой области диафиза бедра, они образуют верхний край апоневротического комплекса;
- толстый сухожильный слой камбаловидной мышцы (3), идущий от большеберцовой и малоберцовой костей, его нижняя часть имеет форму подковы с внутренним (4) и наружным (5) рогом.
К сухожилиям, заканчивающимся здесь, относятся:
- толстый общий терминальный листок (6), параллельный камбаловидной мышце и образующий ахиллово сухожилие до прикрепления к пяточной кости,
- сагиттальный листок (7), перпендикулярный первому и прикрепляющийся к нему спереди: по мере того, как он восходит кверху между двумя рогами подковы, он истончается.
В направлении сзади кпереди можно выделить три последовательные апоневротические плоскости: плоскость икроножной мышцы, плоскость общего терминального листка и плоскость сухожилия, дающего начало камбаловидной мышце, на которое наслаивается сагиттальный листок.
Мышечные волокна трёхглавой мышцы голени расположены по отношению к апоневротическому комплексу следующим образом (рис 112). Волокна внутренней (Gmi) и наружной (GI) головок икроножной мышцы берут начало от передней части сухожилий, изгибаются над мыщелками бедра и продолжаются книзу и кпереди по направлению к оси голени, вливаясь в общий терминальный листок. Мышечные волокна камбаловидной мышцы располагаются в двух плоскостях:
- в задней (SP) с волокнами, прикрепляющимися к передней поверхности терминального листка и в меньшей степени - к внутренней и наружной частям сагиттального листка,
- в передней с внутренними волокнами (ASM), прикрепляющимися к внутренней части сагиттального листка, и с наружными волокнами (ASL), прикрепляющимися к наружной части сагиттального листка.
Приводимый схематический рисунок показывает также спиральный ход ахиллова сухожилия, что обеспечивает его эластичность.
Сила ахиллова сухожилия приложена к задней поверхности пяточной кости (рис. 113) по линии, образующей тупой угол с плечом рычага АО. Когда эта сила раскладывается на два вектора, то эффективный вектор t1, т.е. перпендикулярный к плечу рычага, оказывается значительно больше, чем центростремительный вектор t2, поэтому данная мышца получает отчётливое механическое преимущество.
Эффективный компонент t1 всегда больше, чем t2 независимо от амплитуды сгибания или разгибания в голеностопном суставе. Это объясняется характером прикрепления сухожилия (рис. 114): оно прикрепляется к нижней части задней поверхности пяточной кости (К), а от верхней части отделяется бурсой. Поэтому мышечная тяга воздействует не в точке прикрепления (К), а в точке контакта (А) сухожилия с заднеи поверхностью кости. При сгибании в голеностопном суставе (а, рис. 114) эта точка А лежит относительно далеко кверху на задней поверхности пяточной кости. При разогнутом годеностопном суставе (b, рис. 114) сухожилие отдаляется от кости, и точка контакта А лежит теперь дальше книзу, но направление плеча рычага А'О всё ещё остаётся отчетливо горизонтальным, образуя постоянный угол с осью сухожилия. Такой характер прикрепления ахиллова сухожилия позволяет ему "раскручиваться" по отношению к блоковидному сегменту, образованному задней поверхностью пяточной кости, это увеличивает эффективность его функционирования при разогнутом голеностопное суставе. Описанная картина напоминает прикрепление трёхглавой мышцы плеча к локтевому отростку.

При максимальном контакте трехглавой мышцы голени с костью (рис, 115) экстензия сочетается с приведением и супинацией стопы, так что ее подошва начинает смотреть кзади и кнутри (стрелка). Это происходит потому, что данная мышца воздействует на голеностопный сустав через подтаранный (рис. 116). Эти суставы приводятся в действие последовательно (рис 117). Сначала голеностопный сустав разгибается на 30 град. по отношению к поперечной оси XX', затем, воздействуя на подтаранный сустав, трехглавая мышца голени наклоняет пяточную кость по отношению к оси Henke (mn) таким образом, что стопа приводится на 13 град, и супинируется на 12 град. (Biesalsky and Mayer, 1916).
Прочие разгибатели голеностопного сустава
Все мышцы, расположенные кзади от поперечной оси флексии и экстензии XX' (рис 118), являются разгибателями голеностопного сустава. Кроме трёхглавой мышцы голени (Т), к разгибателям относятся ещё 5 мышц. Подошвенную мышцу мы описывать не будем, т.к. она настолько слаба, что можно её не касаться, правда её сухожилие используется при трансплантации сухожилий.
Лежащие по наружной поверхности голени (рис. 119) короткая (РВ) и длинная (PL) малоберцовые мышцы, расположенные кнаружи от продольной оси сустава zz' (рис 95), одновременно дают отведение и пронацию. Лежащие по внутренней поверхности (рис. 120) задняя большеберцовая мышца (ТР), длинный сгибатель пальцев (FDL) и длинный сгибатель первого пальца (FHL) проходят кнутри от оси zz' (рис. 95) и поэтому одновременно обеспечивают приведение и супинацию.
"Чистое" разгибание может быть обусловлено только сбалансированным действием этих латеральных и медиальных мышц, т.е. синергистов и антагонистов.
Вместе с тем, разгибающее действие этих мышц, которые можно назвать дополнительными экстензорами, менее мощно по сравнению с трёхглавой мышцей голени (рис. 121). Сила последней эквивалентна 65 кг, а сила всех дополнительных разгибателей вместе (f) – 0,5 кг, т.е. составляет 1/14 от общей силы сокращения, реализуемой при разгибании. Сила мышцы прямопропорциональна площади ее поперечного сечения и величине, на которую она сокращается, поэтому данный показатель можно представить, схематически прямоугольником, площадь основания которого равна площади поперечного сечения мышцы, а высота – величине, на которую она сократилась.

Исходя из этого, нетрудно видеть, что камбаловидная мышца (sol) с площадью поперечного сечения 20 кв. см и длиной сокращения 44 мм оказывается менее мощной (880), чем икроножная (897) с площадью поперечного сечения 23 кв. см и длиной сокращения 39 мм. С другой стороны мощность малоберцовых мышц (заштрихованный кубик на рис. 121) составляет лишь половину от общей силы дополнительных экстензоров. Длинная малоберцовая мышца в свою очередь вдвое сильнее короткой.
После разрыва ахиллова сухожилия дополнительные разгибатели могут активно разгибать голеностопный сустав, если стопа не соприкасается с площадью опоры. Но только трёхглавая мышца голени разрешает нам вставать на цыпочки; утрата такой возможности является свидетельством подобного повреждения.
Абдукторы и пронаторы стопы: малоберцовые мышцы
Эти мышцы идут кзади от поперечной оси XX' и кнаружи от оси Henke UU', поэтому они одновременно вызывают (рис 122) разгибание (стрелка 1), отведение (стрелка 2) (при этом ось ZZ' смещается кнаружи) и пронацию (стрелка 3) (при этом подошва поворачивается кнаружи).
Короткая малоберцовая мышца (РВ), прикрепляющаяся (рис. 123) к наружному бугру основания пятой плюсневой кости, прежде всего служит абдуктором стопы. По мнению Duchenne de Boulogne она по-существу является единственным "чистым" абдуктором (см. также рис 90). Конечно, она осуществляет более эффективное отведение, чем длинная малоберцовая мышца. Она также реализует (рис. 124) пронацию переднего отдела стопы (стрелка 3), приподнимая (стрелка а) наружные плюсневые кости. В этом действии ей помогают третья малоберцовая мышца (РТ) и длинный разгибатель пальцев (на рисунке не показан), которые являются также абдукторами-пронаторами стопы в тот момент, когда они осуществляют одновременную флексию в голеностопном суставе. Таким образом, "чистое" отведение-пронация есть следствие синергистского и антагонистского действия короткой и длинной малоберцовых мышц, с одной стороны, и короткой малоберцовой и длинного разгибателя пальцев, с другой.
Длинная малоберцовая мышца (PL) (рис. 123 и 125) играет важную роль как в осуществлении движении стопы, так и в статике и динамике подошвенных сводов.
1. Она служит абдуктором, как и короткая малоберцовая мышца; её контрактура приводит к латерализации стопы (рис. 127) и выстоянию внутренней лодыжки.

2. Она вызывает разгибание прямо и особенно опосредованно. Первое (рис. 124 и 125) происходит посредством опускания (стрелка 6) головки первой плюсневой кости, второе – под действием тяги за головку первой плюсневой кости кнаружи (стрелка 5, рис. 125), так что наружные и внутренние плюсневые кости образуют одно целое. Теперь (рис. 126) трёхглавая мышца голени, будучи экстензором, воздействует непосредственно только на наружные плюсневые кости (на схеме они показаны в виде единого луча). Таким образом, объединяя внутренние и наружные пястные кости, длинная малоберцовая мышца позволяет тяге со стороны трицепса воздействовать на них одномоментно. Это получает своё подтверждение в случаях паралича длинной малоберцовой мышцы, где разгибается только наружный свод и стопа пo-существу супинируется. "Чистое" разгибание стопы является результатом одновременного синергистско-антагонистского сокращения трёхглавой мышцы голени и длинной малоберцовой мышцы, которые действуют как синергисты при разгибании и как антагонисты – при ротации.
3. Длинная малоберцовая мышца по сути является пронатором, поскольку опускает (стрелка b) головку первой плюсневой кости, когда стопа отрывается от плоскости опоры. Пронация (стрелка 3) представляет собой результат элевации наружного свода (а) и опущения внутреннего (b).
Позже станет ясно, как длинная малоберцовая мышца увеличивает все три свода стопы и обеспечивает их основную мышечную поддержку.
Аддукторы-супинаторы стопы: большеберцовые мышцы
Три мышцы, лежащие кзади от внутренней лодыжки, проходят позади оси XX' и медиальное оси UU' (рис. 95), поэтому они одновременно вызывают (рис. 128):
- разгибание (стрелка 1),
- приведение (стрелка 2), так что ось ZZ' смешается кнутри,
- супинацию (стрелка 3), так что подошва поворачивается внутрь.
Задняя большеберцовая мышца (ТР), самая важная из трёх, прикрепляется (рис. 129) к бугру ладьевидной кости (на рисунке затенён). Поскольку она пересекает голеностопный, подтаранный и поперечный предплюсневый суставы, она одновременно воздействует ня все три из них. Оказывая тягу за ладьевидную кость в медиальном направлении (рис. 129);. она служит очень мощным аддуктором (по мнению Duchenne de Boulogne она в большей степени является аддуктором, чем супинатором). Таким образом, задняя большеберцая мышца – прямой антагонист короткой малоберцовой (РВ), тянущей передний отдел стопы кнаружи (рис. 131), воздействуя на пятую плюсневую кость.
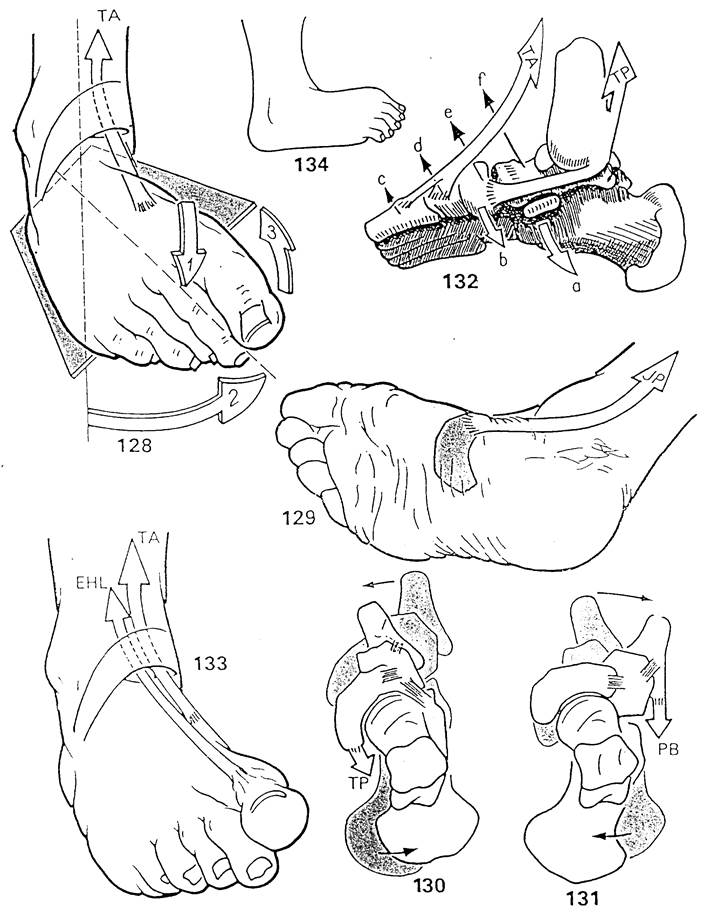
Благодаря её подошвенному прикреплению к костям предплюсны и плюсны (рис 91) она обеспечивает супинацию и играет очень важную роль в поддержании и ориентации подошвенных сводов. Врождённое отсутствие этих подошвенных прикреплений считается одной из причин плоско-вальгусной стопы. Общая амплитуда супинации составляет 52 град., в том числе 34 град, за счёт тараннопяточного сустава и 15 град. за счёт поперечного сустава предплюсны (Biesalsky and Mayer).
Она разгибает (рис. 132) не только голеностопный сустав (стрелка), но и поперечный сустав предплюсны, опуская ладьевидную кость (стрелка b) за движением в голеностопном суставе следует движение переднего отдела стопы.
При разгибании и приведении задней большеберцовой мышце помогает длинный сгибатель первого пальца и длинный сгибатель остальных пальцев.
Передняя большеберцовая мышца и длинный разгибатель первого пальца (рис. 123) проходят кпереди от поперечной оси XX' и кнутри от оси Henke (рис. 95), поэтому они одновременно являются сгибателями, аддукторами и супинаторами голеностопного сустава.
Передняя большеберцовая мышца (ТА) и длинный разгибатель первого пальца (EHL) расположены (рис 133) кпереди от поперечной оси хх' и кнутри от оси UU' Henke (рис. 95), поэтому они одновременно обеспечивают сгибание в голеностопном суставе и приведение и супинацию стопы.
Передняя большеберцовая мышца (рис. 128) оказывается более эффективной в качестве супинатора, чем аддуктора. Она действует, приподнимая все структуры внутреннего свода (рис. 132):
- основание первой плюсневой кости по отношению к внутренней клиновидной (стрелка с), при этом поднимается и головка первой плюсневой кости;
- внутреннюю клиновидную кость по отношению к ладьевидной (стрелка d) и ладьвидную по отношению к таранной (стрелка с) до осуществления сгибания в голеностопном суставе (стрелка f);
- уплощает внутренний свод, супинируя стопу, и в этой своей функции является прямым антагонистом длинной малоберцовой мышцы;
- в качестве приводящей мышцы передняя большеберцовая оказывается менее мощной, чем задняя;
- она сгибает голеностопный сустав и вместе с её синергистом-антзгонистом, т.е. задней большеберцовой мышцей, обеспечивает "чистые" приведение и супинацию стопы без флексии или экстензии.
Контрактура передней большеберцовой мышцы вызывает таранно-варусную стопу со сгибательной деформацией пальцев (рис. 134), особенно большого.
Длинный разгибатель первого пальца (рис. 133) уступает по силе передней большеберцовой мышце в качестве аддуктора и супинатора Он может заменять m. tibialis anterior в качестве сгибателя голеностопного сустава, но это часто приводит к клешнеобразной установке первого пальца.
Сила супинаторов (2,82 кг) выше силы пронаторов (1,16 кг), поэтому на весу стопа спонтанно принимает положение супинации. Этот дисбаланс профилактически компенсирует естественную тенденцию стопы к пронации, когда на неё действует вес тела.
Подошвенный свод
Подошвенный свод можно охарактеризавать, как архитектурную конструкцию, объединяющую все элементы стопы – суставы, связки и мышцы – единую систему. Благодаря его способности менять величину дуг и его эластичности стопа приспосабливается к неровностям плоскости опоры и передает на нее силы, создаваемые весом тела и движениями. Эти функции выполняются в режиме механического благоприятствования в самых различных условиях. Подошвенный свод действует как амортизатор, что важно для пружинящей походки. Любые патологические состояния, увеличивающие или уплощающие своды, существенно сказываются на опорной функции стопы при стоянии, ходьбе, беге.
Дата добавления: 2015-08-27; просмотров: 197 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Факторы, ограничивающие выворот стопы кнутри | | | Обед в кафе «Похъяла» (шведский стол). |