
|
Читайте также: |
АНГИОТЕНЗИНПРЕВРАЩАЮЩЕГО ФЕРМЕНТА
К этой группе относят каптоприл, беназеприл, эналаприл, ци-лазаприл, периндоприл, хинаприл, рамиприл, лизиноприл, фозино-прил, спираприл. Их широко применяют при артериальной гипертензии и хронической сердечной недостаточности, поскольку в патогенезе этих заболеваний важное значение имеет активация ре-нин-ангиотензин-альдостероновой системы.
Механизм действия и основные фармакодинамические эффекты
Ренин взаимодействует с а2-глобулином (ангиотензиногеном) с образованием слабоактивного декапептида ангиотензина I. Последний под влиянием АПФ превращается в октапептид ангиотензин П. Ангиотензин II оказывает выраженное сосудосуживающее действие, а также стимулирует секрецию альдостерона и способствует задержке Na+ в организме, увеличению ОЦК и калийурезу. Кроме того, АПФ усиливает разрушение брадикинина, участвует в биохимичес-
 288 -О- Клиническая фармакология •♦■ Часть II ♦ Глава 12
288 -О- Клиническая фармакология •♦■ Часть II ♦ Глава 12
ких превращениях нейропептидов (метэнкефалина, нейротензина). АПФ содержится в крови (10%) и многих клетках, в частности, эндо-телиальных, нервных (в том числе в головном мозге), кардиомиоци-тах, эпителии почечных канальцев, клетках семенных придатков и
др. (90%).
Сосудосуживающее действие ангиотензина II происходит вследствие прямого воздействия на рецепторы к ангиотензину, усиления секреции норадреналина из нервного окончания и эндотелина из эндотелиальных клеток и увеличения входа в клетку Са2+.
Ангиотензин II в миокарде активирует протоонкогены и стимулирует гипертрофию и фиброз мышечных волокон, а также активирует синтез норадреналина. Аналогичные изменения отмечают в ГМК периферических сосудов, что приводит к их гипертрофии. Степень сродства различных ингибиторов АПФ к ферменту, содержащемуся в тканях и плазме, различается. Преимущества имеют препараты, обладающие высоким сродством к обеим формам АПФ, особенно к тканевой, так как именно она ответственна за развитие органных
поражений.
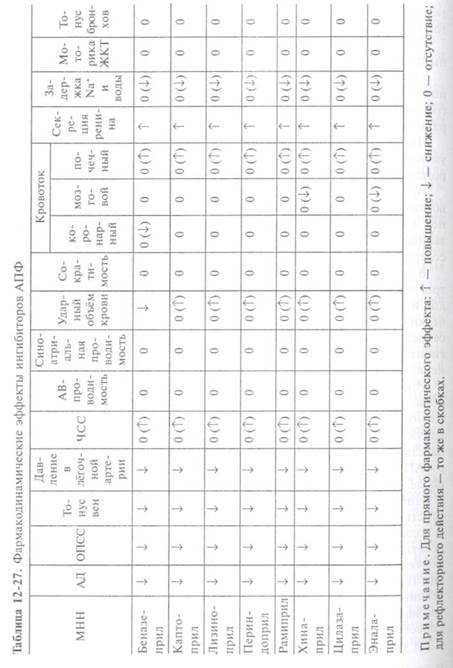
Ингибиторы АПФ вызывают повышение содержания в плазме крови ренина и снижение концентрации ангиотензина II, а также препятствуют разрушению брадикинина, уменьшают выделение аль-достерона. В результате развиваются соответствующие фармакологические эффекты: исчезают вазопрессорное, антидиуретическое и антинатрийуретическое действия ангиотензина II, усиливается сосудорасширяющее и натрийуретическое действие брадикинина. Имеются данные, что ингибиторы АПФ активируют простагландины сосудистой стенки и самостоятельно оказывают вазодилатирующее действие. Препараты этой группы вызывают уменьшение тонуса сосудов, главным образом артериол, вследствие чего снижаются АД, ОПСС и, соответственно, постнагрузка. Снижение содержания аль-достерона приводит к выделению из организма Na+ и задержке К+ (особенно при применении больших доз препаратов). В отличие от многих других вазодилататоров ингибиторы АПФ, как правило, не вызывают рефлекторную тахикардию. Одновременно происходит увеличение концентрации брадикинина (активный вазодилататор). В результате сложного механизма сосудорасширяющего действия ингибиторы АПФ расширяют и венозные сосуды, в связи с чем уменьшают возврат крови к сердцу (преднагрузку) и давление в малом круге кровообращения. На фоне применения ингибиторов АПФ у пациентов с артериальной гипертензией и нормальными функциями почек прак-
Лекарственные средства, понижающие сосудистый тонус -0- 289
тически не изменяются или иногда увеличиваются почечный кровоток и клубочковая фильтрация.
Основные фармакодинамические эффекты препаратов этой группы представлены в табл. 12-27.
Уменьшая образование ангиотензина II не только в плазме крови, но также, например, в сердце, ингибиторы АПФ препятствуют про-грессированию дилатации левого желудочка и вызывают обратное развитие гипертрофии его миокарда.
Ингибиторы АПФ способны улучшать состояние эндотелия, уменьшать агрегацию тромбоцитов, подавлять многие аспекты ате-рогенеза, т.е. препятствовать развитию ишемии миокарда.
Препараты этой группы благоприятно влияют на коронарный кровоток, увеличивая его объёмную скорость и уменьшая напряжение стенок желудочков. Они могут оказать антиаритмическое действие, связанное с влиянием на трофические процессы в миокарде, увеличением содержания К+ и Mg2+ в крови, снижением содержания адреналина.
В связи с тем, что ангиотензин II активирует симпатические центры продолговатого мозга, усиливая симпатические влияния на сердце и сосуды, а также стимулирует передачу импульсов в симпатических нервных окончаниях и вегетативных ганглиях, стимулирует секрецию адреналина в мозговом слое надпочечников, введение ингибиторов АПФ приводит к уменьшению влияния симпатической нервной системы на тонус сосудов.
Ингибиторы АПФ не оказывают воздействия на мозговое кровообращение. Кровоток в сосудах мозга поддерживается на достаточном уровне и на фоне снижения АД. Препараты этой группы не влияют на обмен липидов, мочевой кислоты, предотвращают отрицательное влияние диуретиков на электролитный баланс. Ингибиторы АПФ не вызывают подъёма АД и увеличения постнагрузки сразу после их отмены, т.е. для них не характерен синдром отмены.
Ингибиторы АПФ обладают выраженным нефропротективным действием, оказывая благоприятное воздействие на внутрипочечную гемодинамику. При длительном применении они препятствуют воз-Действию факторов, вызывающих поражение почек — внутриклубоч-ковую гипертензию, тубулоинтерстициальный фиброз (ангиотензин II обладает неблагоприятными внутрипочечными гемодинами-ческими эффектами, а также пролиферативными и профиброгенны-Ми эффектами). Торможению развития почечной недостаточности способствует также вызываемое препаратами снижение системного АД и уменьшение протеинурии.
■О. Заказ № 213.
 290 ♦ Клиническая фармакология •♦• Часть II ♦ Глава 12
290 ♦ Клиническая фармакология •♦• Часть II ♦ Глава 12
Лекарственные средства, понижающие сосудистый тонус <f- 291

|
Как отмечено выше, торможение превращения ангиотензина І в ангиотензин II сопровождается повышением концентрации ренина в плазме крови. Кроме того, образование ангиотензина II при применении ингибиторов АПФ всё-таки может происходить под влиянием других ферментов, например химазы. К тому же при применении ингибиторов АПФ происходит накопление в крови брадикинина, что, помимо благоприятных для пациентов эффектов, может способствовать развитию и побочных эффектов (например, появлению сухого кашля, ангионевротического отёка).
Существует группа ЛС — ингибиторов вазопептидаз, по фармакологическим эффектам близкая к ингибиторам АПФ. Ингибиторы вазопептидаз (омапатрилат*) одновременно блокируют как АПФ, так и нейтральную эндопептидазу, участвующую в разрушении натрииуретических пептидов. Таким образом, ЛС этой группы, угнетают превращение ангиотензина І в ангиотензин II, а также способствуют накоплению натрииуретических пептидов, обладающих вазодилатирующим и диуретическим действиями.
Классификация
Общепринятой классификации ингибиторов АПФ не существует. По наличию в химической структуре активной группы (связывающейся с ферментом) препараты можно подразделить на:
• содержащие сульфгидрильную группу (каптоприл);
• содержащие карбоксильную группу, или карбоксалкилдипепти-ды (эналаприл, лизиноприл, рамиприл, периндоприл, цилазаприл, беназеприл, хинаприл, спираприл);
• содержащие фосфор ильную группу (фозиноприл).
Фарма кокинетика
По фармакокинетическим свойствам ингибиторы АПФ могут быть разделены на две группы.
• Ингибиторы АПФ, являющиеся активными веществами (каптоприл, лизиноприл).
• Омапатрилат применяют для длительной терапии артериальной гипертен-
зии. Рассматривается возможность применения препарата у больных с хрони
ческой сердечной недостаточностью. Среди побочных эффектов наиболее час
то отмечают ангионевротический отёк. Препарат в России не зарегистрирован.
10*
 292 -О* Клиническая фармакология ♦ Часть II -О* Глава 12
292 -О* Клиническая фармакология ♦ Часть II -О* Глава 12
• Предшественники ингибиторов АПФ (фозиноприл, все карбокси-алкилдипептиды, за исключением лизиноприла). Пролекарства превращаются в активную форму путём гидролиза эфирной связи при прохождении через слизистую оболочку ЖКТ и печень (например, эналаприл превращается в эналаприлат). Действие препаратов этой группы развивается медленнее и длится дольше. Каптоприл быстро всасывается из ЖКТ (при приёме во время еды всасывание снижается примерно на 30-40%, поэтому препарат лучше принимать за 1-1,5 ч до еды). Биодоступность препарата равна 60%. Максимальная концентрация каптоприла в крови достигается через 1 ч после приёма. В организме он (примерно 50% дозы) метабо-лизируется в печени, в основном до неактивных дисульфидных конъ-югатов. Эти метаболиты способны снова превращаться в каптоприл. Препарат можно применять, например, для купирования гипертонических кризов. Каптоприл имеет короткий Т (45—120 мин). Т его метаболитов равен 9-12 ч, поэтому необходимо принимать препарат 3—4 раза в сутки. Каптоприл выводится главным образом почками (75-95%), при нарушении их функций Т1/2увеличивается до 21-32 ч, поэтому необходима коррекция дозы. Препарат незначительно (25—30%) связывается с белками плазмы крови, проникает через плацентарный барьер, в низких концентрациях его обнаруживают в женском молоке. Через ГЭБ каптоприл не проникает.
Карбоксиалкилдипептиды оказывают более длительное действие (больший Т), поэтому их назначают 1-2 раза в сутки. Они в меньшей степени связываются с белками пищи, следовательно, их можно принимать независимо от приёма еды. Все карбоксиалкилдипептиды, за ислючением лизиноприла, являются пролекарствами, поэтому их необходимо с осторожностью применять при нарушении функций печени, а также они не могут быть использованы в качестве средств скорой помощи. Основной путь элиминации практически всех ингибиторов АПФ, а также их метаболитов — почечная экскреция, следовательно, при почечной недостаточности, особенно у пожилых пациентов, дозы препаратов следует снижать.
Спираприл, фозиноприл преимущественно инактивируются в печени и выводятся с жёлчью, поэтому их можно назначать при нарушении функций почек.
Эналаприл в печени превращается в активное вещество эналаприлат. Биодоступность эналаприла равна 40—60%, всасывание не зависит от приёма пищи. Максимальная концентрация в крови эна-лаприлата достигается через 2—4 ч, Т превышает 11 ч. Эналаприл
Лекарственные средства, понижающие сосудистый тонус •♦■ 293
не связывается с белками плазмы крови (связь с белками эналапри-лата равна 60-80%). Эналаприл выводится почками в основном в виде активных метаболитов. Поражения печени или почек увеличивают время начала и длительность действия препарата.
Периндоприл быстро всасывается при приёме внутрь. Его биодоступность равна 65—70%. Связывание с белками плазмы крови составляет до 30%. Приём пищи замедляет метаболизм периндоприла. Препарат метаболизируется в печени с образованием активного пе-риндоприлата. Максимальная концентрация метаболита в плазме достигается через 3-4 ч после приёма препарата. Периндоприлат выводится почками. При почечной недостаточности во избежание накопления активного метаболита в крови необходима коррекция дозы препарата.
Биодоступность цилазаприла равна 45—57%. Всасывание не зависит от приёма пищи (можно принимать после еды). Связь с белками плазмы крови незначительна (25-30%). В печени цилазаприл метаболизируется в активную форму (цилазаприлат), выводится почками, в основном в виде активных метаболитов.
Лизиноприл отличают очень низкая липофильность и отсутствие метаболизма в печени. Биодоступность равна 30—50% и не зависит от приёма пищи. Пик концентрации в крови отмечают через 6 ч после приёма препарата. Лизиноприл не связывается с белками плазмы крови. Т составляет 12,5-30 ч (при нарушении функций почек он увеличивается до 50 ч). При нарушенных функциях почек необходима коррекция дозы.
Беназеприл в печени превращается в беназеприлат. Биодоступность препарата равна 17%, Т —11ч, выводится почками.
Хинаприл быстро и независимо от приёма пищи всасывается из ЖКТ. В печени он подвергается гидролизу с образованием хинапри-лата. Максимальную концентрацию метаболита в крови отмечают через 2 ч после перорального приёма. Выводится почками.
Рамиприл всасывается из ЖКТ. Приём пищи не изменяет скорости всасывания. В печени он превращается в рамиприлат. Биодоступность рамиприла равна 28%, рамиприлата — 40%. Т метаболита составляет 9-18 ч. Рамиприл и рамиприлат связываются (соответственно на 73 и 56%) с белками плазмы крови. Т равен 10-11 ч, увеличивается при почечной недостаточности. Пути выведения — почки (56%) и ЖКТ (38%).
Основные временнь'іе характеристики действия ингибиторов АПФ Представлены в табл. 12-28.
 294 -О- Клиническая фармакология •♦■ Часть II ♦ Глава 12 Таблица 12-28. Основные временнь'іе характеристики действия ингибиторов АПФ
294 -О- Клиническая фармакология •♦■ Часть II ♦ Глава 12 Таблица 12-28. Основные временнь'іе характеристики действия ингибиторов АПФ
| Продолжительность действия,ч |
| Начало действия, ч |
Время развития
| МНН |
максимального
| 4-6 |
эффекта, ч
| Каптоприл Эналаприл Рамиприл Беназеприл |
| 0,5- |
1-3
| До 24 |
| 0,5-1 |
4-6
| 1-2 |
3-6
| 1-2 |
| Л изиноприл Моэксиприл |
3-6
| 1-2 |
| 3-6 |
3-6
| 3-6 |
| 0,5-1 |
Периндоприл
| 2-4 |
Спираприл
| 3-6 |
Хинаприл
Цилазаприл
Показания и режим дозирования
Ингибиторы АПФ назначают при артериальной гипертензии, особенно с высоким содержанием ренина (почечные и вазоренальные артериальные гипертензии). Однако отмечено выраженное гипотензивное действие этих препаратов и у больных с нормальным содержанием ренина плазмы крови, так как при этом оно связано с повышением содержания брадикинина в крови. При лечении артериальной гипертензии ингибиторы АПФ служат препаратами первого выбора при наличии диабетической нефропатии, сердечной недостаточности, инфаркта миокарда, дисфункции левого желудочка. Каптоприл применяют для лечения гипертонического криза. Терапию артериальной гипертензии начинают с минимальных доз (табл. 12-29), постепенно повышая их до средних терапевтических. При недостаточном эффекте назначение максимальных доз считают не целесообразным, предпочтительно применение комбинированной терапии (оптимально сочетание ингибиторов АПФ с тиазидными диуретиками или блокаторами медленных кальциевых каналов).
Рамиприл применяют также для увеличения продолжительности жизни больных с перенесённым инфарктом миокарда.
Ингибиторы АПФ — также один из основных классов препаратов, применяемых для лечения хронической сердечной недостаточ-
Лекарственные средства, понижающие сосудистый тонус ♦ 295
Таблица 12-29. Рекомендуемые дозы ингибиторов АПФ для лечения артериальной гипертензии и хронической сердечной недостаточности
| Артериальная гипертензия | Хроническая сердечная недостаточность | ||
| МНН | Обычная ежедневная доза | Начальная доза, мг | Поддерживающая доза |
| -------- | |||
| Каптоприл | 12,5-50 мг 2—3 раза в сутки | 6,25 | До 50 мг 3 раза в сутки |
| Беназеприл | 5—80 мг/сут в 1—2 приёма | 5—20 мг 1 раз в сутки | |
| Эналаприл | 5-40 мг/сут в 1-2 приёма | 2,5 | До 10 мг 2 раза в сутки |
| Цилазаприл | 1,25—5 мг 1 раз в сутки | 0,5 | 0,5-5 мг 1 раз в сутки |
| Периндоприл | 4—16 мг 1 раз в сутки | 2—8 мг 1 раз в сутки | |
| Хинаприл | 5—20 мг 1—2 раза в сутки | 5—40 мг/сут в 1—2 приёма | |
| Рамиприл | 2,5—10 мг 1 раз в сутки | 1,25 | 2,5-5 мг 1 раз в сутки |
| Лизиноприл | 10—40 мг 1 раз в сутки | 2,5 | 2,5—40 мг 1 раз в сутки |
| Фозиноприл | 10—40 мг 1 раз в сутки | 2,5-5 | До 40 мг/сут |
| Спираприл | 6—12 мг 1 раз в сутки | До 12 мг/сут |
ности (независимо от исходного уровня АД). Начальная доза препаратов ниже, чем при лечении артериальной гипертензии, затем её постепенно повышают до максимальной. Они не только уменьшают выраженность клинических проявлений заболевания, но и увеличивают продолжительность жизни.
Рекомендуемые дозы ингибиторов АПФ для лечения артериальной гипертензии и хронической сердечной недостаточности приведены в табл. 12-29.
При наличии ХПН дозу обычно снижают (табл. 12-30).
| МНН |
Таблица 12-30. Изменение режима дозирования ингибиторов АПФ при хронической почечной недостаточности
| Каптоприл |
Изменение режима дозирования при ХПН 2
| Эналаприл |
| Рамиприл |
Снижение дозы Снижение дозы
Снижение дозы
| Лизиноприл |
Снижение дозы
 296 -0> Клиническая фармакология <0> Часть II ♦ Глава
296 -0> Клиническая фармакология <0> Часть II ♦ Глава
Окончание табл. 12-30
| Беназеприл | Не требуется |
| Периндоприл | Снижение дозы |
| Спираприл | Снижение дозы |
| Хинаприл | Снижение дозы |
| Цилазаприл | Снижение дозы |
| Фозиноприл | Не требуется |
Побочное действие и противопоказания
Ингибиторы АПФ обычно хорошо переносятся. Побочные эффекты в основном выражены незначительно и быстро исчезают: головокружение, головная боль, усталость, тошнота, снижение аппетита. Однако возможно развитие более тяжёлых побочных эффектов, особенно при применении максимальных доз препаратов.
• Со стороны ССС — артериальная гипотензия вплоть до коллапса (чаще после приёма первой дозы), тахикардия на фоне снижения АД (особенно у больных с гипонатриемией или получающих диуретики).
• Вовлечение почек — появление или усиление нарушений функций почек (особенно при одновременном приёме диуретиков), чаще всего протеинурия.
• Со стороны органов дыхания (возникают редко) — сухой кашель, бронхит, удушье, синусит, ринит, бронхоспазм. Появление сухого кашля связано с накоплением брадикинина. В этом случае показано назначение антагонистов рецепторов к ангиотензину II.
• Вовлечение печени, поджелудочной железы, ЖКТ — тошнота, боли в эпигастральной области, рвота, диарея, запоры, дисфагия, потеря аппетита (редко); при применении препаратов, метаболизи-руемых в печени, — повышение содержания в крови ферментов печени, билирубина, а также гепатит, холестатическая желтуха, печёночная недостаточность.
• Дерматологические побочные эффекты — сыпь, фотосенсибилизация.
• Вовлечение нервной системы —- тревожность, депрессия, наруше
ния сна, снижение слуха, нарушения зрения, невралгии, невропа
тии, парестезии, тремор, головокружение.
Лекарственные средства, понижающие сосудистый тонус -О" 297
• Аллергические реакции — крапивница, кожный зуд, ангионевро-тический отёк.
• Вовлечение электролитного обмена — гиперкалиемия.
• Вовлечение системы крови (очень редко) — лейкопения, агранулоцитоз (особенно опасен у больных с аутоиммунными заболеваниями), анемия.
Ингибиторы АПФ противопоказаны при беременности, лактации, в детском возрасте, при выраженных нарушениях функций почек, гиперкалиемии, состоянии после трансплантации почек, первичном гиперальдостеронизме, ангионевротическом отёке при лечении ингибиторами АПФ в анамнезе, гипертрофической кардиомиопатии. С осторожностью следует назначать препараты больным с нарушениями функций печени и почек, находящимся на гемодиализе.
Лекарственное взаимодействие
Основные виды лекарственного взаимодействия ингибиторов АПФ приведены в Приложении, табл. 2.
АНТАГОНИСТЫ РЕЦЕПТОРОВ АНГИОТЕНЗИНА II
К этой группе препаратов относят лозартан, эпросартан, канде-сартан, валсартан, ирбесартан, телмисартан.
Механизм действия и основные фармакодинамические эффекты
Идентифицировано два основных подтипа рецепторов ангиотен-зина II — типа 1 и типа 2. Физиологические эффекты ангиотензина П, реализующиеся через стимуляцию рецепторов типа 1, — сужение сосудов и повышение АД, увеличение реабсорбции Na+ в почечных канальцах, секреции альдостерона, адреналина, ренина, ремодели-рование сосудистой стенки и миокарда, активация симпатической нервной системы и др. Избирательная блокада рецепторов типа 1 не только ослабляет тонус сосудов при артериальной гипертензии, но и способствует регрессу гипертрофии миокарда и улучшению диасто-лической функции сердца. Рецепторы типа 2 представлены в головном мозге, миокарде, мозговом слое надпочечников, почках, матке и

|
298 ♦ Клиническая фармакология ■♦■ Часть II -0- Глава 12
яичниках, они участвуют, в частности, в сосудорасширяющем эффекте, ингибировании клеточного роста, регуляции апоптоза.
Классификация антагонистов рецепторов типа 1 ангиотезина II
В клинической практике применяют селективные блокаторы рецепторов типа 1 ангиотезина II. Это непептидные соединения, по химической структуре подразделяемые на следующие основные группы: бифениловые производные тетразола (лозартан, ирбесартан, кан-десартан), небифениловые нететразоловые соединения (эпросартан), небифениловые тетразолы (телмисартан) и негетероциклические соединения (валсартан).
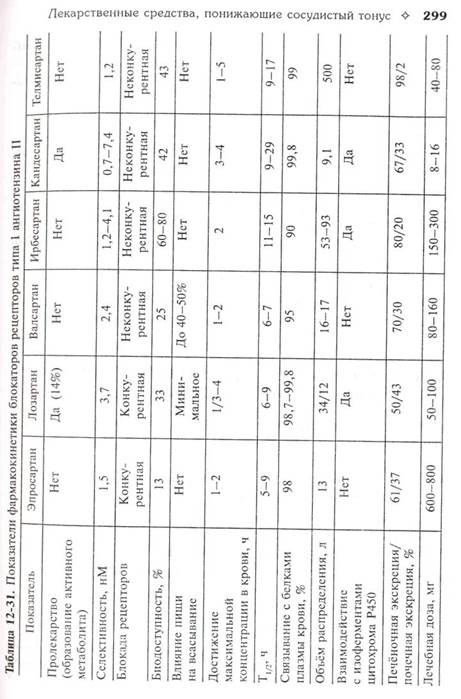
Фа рма кок и нетика
Различают активные лекарственные препараты (эпросартан, валсартан, ирбесартан, телмисартан) и пролекарства (кандесартан). Блокаторы рецепторов типа 1 и их активные метаболиты способны блокировать рецепторы конкурентно (лозартан, эпросартан) или неконкурентно (валсартан, кандесартан, ирбесартан, телмисартан и активный метаболит лозартана ЕХР-3174). Некоторые показатели фар-макокинетики препаратов этой группы представлены в табл. 12-31.
Показания и режим дозирования
Препараты этой группы назначают при артериальной гипертен-зии. Как и ингибиторы АПФ, они особенно показаны при сочетании артериальной гипертензии с диабетической нефропатией, сердечной недостаточностью и инфарктом миокарда. Их также применяют для лечения хронической сердечной недостаточности, если ингибиторы АПФ вызывают кашель.
Побочное действие и противопоказания
Блокаторы рецепторов типа 1 очень редко вызывают побочные эффекты. Все нижеперечисленные побочные эффекты отмечают лишь в единичных случаях.
• Со стороны ССС — ортостатические реакции, сердцебиение.
• Со стороны ЖКТ — диарея, диспепсия, тошнота.
 300 ♦ Клиническая фармакология <$- Часть II •♦• Глава 12
300 ♦ Клиническая фармакология <$- Часть II •♦• Глава 12
• Со стороны ЦНС — головная боль, головокружение, астения, депрессии, судороги.
• Со стороны крови — нейтропения, снижение содержания гемоглобина.
• Со стороны органов дыхания — фарингит, бронхит.
• Аллергические реакции.
• Со стороны костно-мышечной системы — миалгии, боли в спине, артралгии.
• Гиперкалиемия, повышение аланинаминотрансферазы (АЛТ).
Препараты этой группы противопоказаны при беременности, ги-перкалиемии, индивидуальной непереносимости. Телмисартан также противопоказан больным с обструкцией желчевыводящих путей.
Лекарственное взаимодействие
Нежелательно сочетание препаратов этой группы с препаратами калия и калийсберегающими диуретиками.
ПРИНЦИПЫ ВЫБОРА ЛЕКАРСТВЕННЫХ СРЕДСТВ, ПОНИЖАЮЩИХ ТОНУС СОСУДОВ
Выбор наиболее эффективного и безопасного препарата или сочетаний препаратов в основном определяют следующие факторы.
• Нозологическая форма заболевания.
• Состояние основных функций миокарда.
• Наличие сопутствующих заболеваний.
• Частота возникновения и выраженность побочных эффектов.
• Функциональное состояние органов выведения и метаболизма.
Выбор препаратов при артериальной гипертензии
Лечение вторичной артериальной гипертензии заключается прежде всего в терапии основного заболевания, ЛС с гипотензивным действием применяют для симптоматической терапии.
Тактика лечения эссенциальной артериальной гипертензии зависит от уровня АД и степени риска сердечно-сосудистых осложнении (табл. 12-32), при этом учитывают следующие факторы риска:
Лекарственные средства, понижающие сосудистый тонус ♦ 301 Таблица 12-32. Взаимосвязь между величиной АД, степенью риска сер-
дечно-сосудистых осложнений и стратегией лечения артериальной гипер
тензии_________________________________________________
| дД, мм рт.ст. | Отсутствие факторов риска, заболеваний сердца и сосудов или поражения органов-мишеней | Наличие хотя бы одного фактора риска (кроме сахарного диабета). Отсутствие заболеваний сердца и сосудов или поражения органов-мишеней | Наличие заболевания сердца и сосудов, поражения органов-мишеней или сахарного диабета; наличие или отсутствие других факторов риска |
| Высокое нормальное (130-139/85-89) | Изменение образа жизни | Изменение образа жизни | Медикаментозное лечение |
| 1-я степень артериальной гипертензии (140-159/90-99) | Низкая степень риска развития осложнений. Изменение образа жизни (до 12 мес) | Умеренная степень риска развития осложнений. Изменение образа жизни (до 6 мес) | Высокая степень риска развития осложнений. Медикаментозное лечение |
| 2-я степень артериальной гипертензии (160—179/100— 109) | Умеренная степень риска развития осложнений. Медикаментозное лечение | Высокая степень риска развития осложнений. Медикаментозное лечение | Очень высокая степень риска развития осложнений. Медикаментозное лечение |
| 3-я степень артериальной гипертензии (более 160/110) | Высокая степень риска развития осложнений. Медикаментозное лечение | Очень высокая степень риска развития осложнений. Медикаментозное лечение | Очень высокая степень риска развития осложнений. Медикаментозное лечение |
• возраст (мужчины старше 55 лет, женщины старше 65 лет);
• курение;
• содержание общего ХС (более 6,6 ммоль/л);
• сахарный диабет;
• преждевременное развитие сердечно-сосудистых заболеваний в семейном анамнезе.
Основная цель лечения — нормализация АД при отсутствии (или незначительных) нежелательных лекарственных реакций. При низкой степени риска развития осложнений лечение начинают с изме-
Дата добавления: 2015-07-25; просмотров: 76 | Нарушение авторских прав
| <== предыдущая страница | | | следующая страница ==> |
| Другие возможные показания | | | ИНГИБИТОРЫ 2 страница |